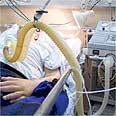
זכות החולה לא לדעת
האם חולים סופניים מעוניינים לדעת פרטים על מחלתם? מחקר ישראלי, שפורסם בכתב עת יוקרתי, גילה שמיעוט משמעותי מעדיף שלא. החוקרים ממליצים שרופא המשפחה ישאל את הפציינט שלו, כשהוא עדיין בריא, כיצד לנהוג בו אם יחלה. המידע הזה יתויק בתיק החולה וייעשה בו שימוש בשעת הצורך
לפני ארבע שנים חלתה דבורה בת ה-42 בסרטן העצמות. "עזרה לי מאוד העובדה שהרופא ישב מולי והסביר לי בגובה העיניים ובאורך רוח את כל הפרטים בקשר למחלה, כולל טיפולים ותופעות לוואי אפשריות", היא מספרת. "ההסברים הרגיעו אותי, וגם עזרו לי לארגן את חיי כך שאקבל את הטיפולים הכימותרפיים בימי חמישי, אנוח בסוף השבוע, וביום ראשון אחזור לעבודה מאוששת.
"גם אם המצב שלי יהיה סופני, ארצה שהרופא יישב איתי ויסביר לי. זה יאפשר לי להיפרד מכולם, להכין צוואה וכדומה. אני בעד להסתכל למציאות בעיניים, לא לברוח מפניה".
כשקרובת משפחתי האהובה חלתה בסרטן השד, היא ביקשה בלי מילים להתחפר בחוסר ידיעה על פרטי מחלתה. היא מיהרה להשתיק כל שיחה, שלגמרי במקרה נסבה על הנושא. היא בחרה להכחיש והתמסרה לחיים שעוד נותרו לה, ושעמדו, להרגשתה, לאזול כמו שעון חול. כשפעם, אחרי שצפינו יחד בסרט סוחט דמעות, התעוררה
השאלה האם נכון לומר לחולה עד כמה סופני מצבו, שלא כדרכה היא יצאה מהשתיקה שבה בחרה, התנפלה עלינו, בני משפחתה, ומחתה.
"למה טוב לדעת?", היא ספק אמרה ספק צעקה, "למה זה טוב? שאוכל להיפרד מילד בן חמש? מישהו יכול להגיד לי איך נפרדים מילד קטן? מה אומרים לו בדיוק? איך אומרים לו? שאושיב אותו עלי, ובטון מתקתק אזעזע את נשמתו במשפט השטני, 'תשמע, מתוק של אמא, אמא עומדת למות, ואתה ילד שלי עומד להתייתם'? ואיך נפרדים מבעל? ומה אומרים לאמא, 'אמא, אל תתני לי למות'? ולחברות שלי, מה אני אגיד? 'תהיו חזקות, אהובות שלי, תשמרו לי עליו ועל ההורים שלי'?". בלילה ההוא, מיותר לציין, לא עצמנו עין. כמו בלילות הבאים, אחרי שמתה.
אמירת האמת פוגעת בחולה
מחקר שערכו לאחרונה פרופ' עמיחי שטנר, מנהל מחלקה פנימית א' במרכז הרפואי קפלן ברחובות, מירב טל, עובדת סוציאלית של המחלקה, ותמי לחמי, האחות האחראית, בחן את הסוגיה מה רצונו של החולה הסופני, ועד כמה הוא רוצה לדעת מה מצבו. ממצאי המחקר, שהתפרסם בחודש יולי בירחון הרפואה היוקרתי 'אמריקן ג'ורנל אוף מדיסין', זכו לתגובות אוהדות ביותר בקרב הקהילייה הרפואית.
"במסגרת המחקר", מתאר פרופ' שטנר, "בדקנו 104 חולים, נשים וגברים בני 70-50. הקריטריונים שלנו היו שהם לא חולים במחלה ממארת, כושר השיפוט שלהם תקין, מצבם הבריאותי אינו מסוכן והם משתפים פעולה. הראיון נמשך כ-20 דקות לחולה, והשאלה המרכזית היתה: אם פעם יתגלה שאתה חולה בסרטן גרורתי במצב סופני ומסכן חיים, או במחלה נוירולוגית ניוונית חשוכת מרפא – מה תהיה ההעדפה שלך, מבין שלוש האפשרויות הבאות: 1. שהרופא יגיד לי את כל האמת כמו שהיא. 2. שהרופא לא יגיד לי דבר, אלא רק לבני משפחתי. 3. שהרופא לא יספר לאף אחד וישאיר את הידיעה אצלו".
הממצאים לא הפתיעו את החוקרים: 78 ממשתתפי המחקר ירצו לדעת את כל האמת על מחלת הסרטן. 89 ירצו לדעת הכל על המחלה הניוונית. 20 מהם לא ירצו לדעת כלל. 16 ירצו שרק משפחותיהם יידעו. ארבעה יעדיפו שהידיעה תישאר אצל הרופא.
"אמנם הרוב רוצים לדעת את האמת", מסביר פרופ' שטנר, "אבל מיעוט משמעותי מעדיף לא לדעת, וזהו גילוי שקורא תיגר על הפטרנליזם הרפואי. עד היום הספרות הרפואית היתה משופעת במחקרים עמוסי ידע, טבלאות והשערות על מה חושבים הרופאים שהחולים רוצים או צריכים לדעת. פרטים רבים נלקחו בחשבון, למעט דעתם של החולים. אותם פשוט לא שאלו. ומהמחקר שלנו משתמע שלפעמים גם אמירת האמת, שמחייבת את הרופא, עלולה לפגוע באוטונומיה של החולה.
"במחקר שפירסמו רופאים אנגלים הם מתארים את הסיטואציה הבאה: הם סיפרו לשבעה חולים סופניים את מצבם לאשורו. ארבעה מהם מתו בפתאומיות תוך שעות או ימים מרגע הגילוי. זה חיזק את מה שכבר ידעתי, שלתגובה הרגשית יש משמעות כבדת משקל ביכולת ההתמודדות וההישרדות ובהרגשה הכללית. מאידך, התקווה שנותן הרופא לחולה היא חלק משמעותי ביותר מהריפוי, וחייו של חולה שמאבד את התקווה עלולים להתקצר".
החולה צריך לקחת אחריות על חייו
ד"ר שלומית פרי, אחראית על היחידה הפסיכואונקולוגית במרכז הרפואי רבין, לא שותפה לדעתו של פרופ' שטנר: "אני מאמינה שחולים סופניים מרגישים היטב את גופם ומודעים למצבם, ולכן אני מתקשה להאמין שעצם הידיעה על מצבם יביא למותם. לפי הניסיון שלי, חולים רוצים לדעת על המחלה שלהם ולהבין לאיזו מציאות הם נקלעו בעטיה, לכן הדו שיח בין הרופא לחולה צריך להיות רחב ומגוון יותר. על הרופא להרחיב את רפרטואר התקשורת שלו עם החולה, כך שיכלול העברת מידע מדויק באופן לא בוטה, לא כופה. הדרך הנכונה היא ליידע את החולה, ובמקביל להגן עליו מפני מידע מכאיב. תקשורת עדינה והדרגתית מאפשרת לחולה לעכל את המידע".
חוק זכויות החולה מחייב את הרופא ליידע את החולה בפרטי מחלתו. על כך אומרת ד"ר פרי: "להכתיב נוהל התנהגות על פי חוק נראה לי לא לעניין. ובכל זאת, הרופא צריך לחשוף את החולה למחלתו ובה בעת להגן עליו, וזוהי תורה נרכשת".
פן אחר של בעייתיות הסוגיה משמיע ד"ר נעם זהר, ראש המגמה ללימודים מתקדמים בביו-אתיקה במחלקה לפילוסופיה באוניברסיטת בר אילן: "אמינות המחקר מקובלת עלי, אבל יש לי ספקות לגבי משמעות התוצאות שהושגו מאנשים שצופים את התנהגותם המשוערת. אילו במקום שאלון היו החוקרים מוליכים את הנשאלים בנתיבים מפורטים על תסריטים טיפוליים אפשריים, האדם היה צריך לשאול את עצמו למה הוא מצפה – שישקרו לו? שישקרו לו באופן חלקי? שיספרו לו? עד כמה אמינה התשובה, כשהיא למעשה רחוקה מהמציאות? ונניח שהתשובה אמינה, אז החולה מצפה שהרופא ישקר לו? שיחסוך ממנו פרטים ויעמיס אותם על גב משפחתו והצוות הרפואי?
"הרצון לברוח מהתמודדות הוא מגונה בעיני, אני מצפה שאדם ייקח אחריות על חייו גם בהקשר הרפואי. כשם שרוב האנשים מעוניינים לדעת מהו מצבם הכספי, ובהתאם לכך לנהל את חייהם, נראה לנו לא סביר אם נמצא שהם יעדיפו שבמינוס יטפל מנהל הבנק. כך גם לגבי הסוגיה שהועלתה. כמובן שמסירת המידע הקשה צריכה להיעשות בהדרגה ובעדינות. עם זאת, בפרקטיקה הרפואית לא הייתי נותן העדפה לאסקפיזם".
בעקבות תוצאות המחקר ממליצים החוקרים שרופא המשפחה ישאל את הפציינט שלו, כשהוא עדיין בריא, כיצד לנהוג בו אם יחלה. "המידע הזה יתויק בתיק החולה וייעשה בו שימוש בשעת הצורך. אם דעתו של החולה תשתנה, נעדכן בהתאם", אומר פרופ' שטנר.
 לפנייה לכתב/ת
לפנייה לכתב/ת