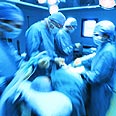
המדריך לניתוחים: ההכנות, מהלך הניתוח, הסיכונים והחלופות
מה בעצם עושים בניתוח מעקפים? כמה זמן מתאוששים מניתוח בקע? מהם הסיכונים בניתוח לקיצור קיבה? האם יש אלטרנטיבות לניתוח שד? אנשים שעומדים לפני ניתוח מוצפים בשאלות – ולא תמיד יש מי שיענה. ד"ר מוטי גל עושה סדר בניתוחים השכיחים ביותר שמבוצעים בישראל
מה הבעיה: הפרעה בזרימת הדם בעורקי הלב, כך שיש פער בין הצורך של שריר הלב לאספקת הדם שמגיעה אליו.
הכנות לפני: צנתור ובירור אזורי החסימה. מהלך הניתוח: מבוצע מעקף של האזורים החסומים בעורקי הלב על ידי שתל ורידי או עורק מדופן החזה.
משך הניתוח: מספר שעות.
משך האשפוז המשוער: כשבוע.
סכנות הניתוח: זיהום, דמם, כאב ופגיעה בשריר הלב.
מהן החלופות לניתוח: צנתור והחדרת סטנטים.
מה הבעיה: חולשת מסתמי הלב, שתפקידם לשמר את כיווני זרימת הדם בלב.
הכנות לפני: צנתור ובדיקות נוספות לפי הנחיות הקרדיולוג וכירורג הלב.
מהלך הניתוח: החלפת המסתם על ידי מסתם מלאכותי או ביולוגי.
משך הניתוח: מספר שעות.
משך האשפוז המשוער: כשבוע.
סכנות הניתוח: דמם, זיהום, דלף, פגיעה בלב.
מהן החלופות לניתוח: ככל שניתן, טיפול תרופתי על ידי קרדיולוג.
מה הבעיה: בקע הוא מצב שבו תוכן החלל התוך בטני (חלל הצפק) פורץ דרך הדופן המגינה עליו. הבקע מתרחש עקב חולשה של הדופן במקום.
חולשה זו עשויה להיות מולדת, נרכשת או כתוצאה מנזק שנגרם עקב פציעה או ניתוח. הסיכון בבקע הוא כליאת התוכן היוצא בפתח הבקע, שהוא צר יחסית. במקרה כזה עלול להופיע נזק לאספקת הדם של האיבר הכלוא מצד אחד, וחסימתו מצד שני. לעיתים ילווה הבקע באי נוחות או בכאב. הבקע מהווה גם פגם אסתטי, מאחר שהוא מופיע כבליטה כעורה. במקרה שבו מופיע כאב בבקע יש לפנות בהקדם לרופא. זאת מכיוון שללא ניתוח קיימת סכנה לכליאה של הבקע,
סוגי הניתוחים: הרניה מפשעתית (אינגווינלית), הרניה טבורית (אומביליקלית), הרניה בדופן הבטן, הרניה בצלקת של פצע ניתוח- POVH.
הכנות לפני: הכנת ניתוח שגרתית כוללת וידוא מצבו של החולה תוך שימת דגש על תפקודי הלב, הריאות והדם. תתבקשו להביא עימכם צילום חזה, אק"ג, תוצאת ספירת דם וכימיה של הדם. טרם הניתוח תתבקשו לשהות בצום למשך 6 שעות. לעיתים יבוצעו בדיקות מקיפות יותר לפי שיקולו של הרופא.
מהלך הניתוח: הכירורגים מבצעים תיקון של הפתח שנוצר בדופן הבטן על ידי תפירה ישירה או על ידי שימוש בשתל, שמונח בפתח ומקובע לשוליים. התיקון יכול להתבצע באמצעות פתיחת הבטן או באמצעות לפרוסקופ.
משך הניתוח: כשעה עד שעתיים. משך האשפוז המשוער: יום עד יומיים.
הסיכונים בניתוח: דמם, זיהום, כאב וחזרת הבקע.
מהן החלופות: השגחה וחגורות תומכות למיניהן.
מה הבעיה: כיס המרה הוא שק שמאחסן בתוכו את מיץ המרה, שנוצר בכבד ואחראי על פירוק שומנים. בכיס המרה נוצרות אבני מרה, שהן תוצאה של הפרשה מוגברת של כולסטרול במרה.
ידוע גם שתנועתיות מופחתת או לא יעילה של כיס המרה תורמת אף היא ליצירת האבנים. האבנים שכיחות אצל נשים שמנות בעשור החמישי לחייהן, שנוטלות אסטרוגן או שעברו טיפולי פוריות.
גם אצל חולים שלוקים בבעיות ספיגה במעי הדק קיימת שכיחות גבוהה של אבני מרה: המרה זורמת ונספגת בחלקו הסופי של המעי הדק. בעיות ספיגה שכאלו שכיחות לאחר ניתוחי מעי, או בחולים שסובלים מדלקות מעי (דוגמת מחלת קרון או קוליטיס).
אם האבנים לא גרמו לבעיה – הרי שאין כל צורך בטיפול. ניתוח להוצאת כיס המרה הוא מחויב המציאות במקרים שבהם האבנים גורמות לכאבים עזים, בעיקר לאחר ארוחה, וכן במקרים של צהבת, דלקת של הלבלב או של כיס המרה.
הכנות לפני: תתבקשו לעבור בדיקת אולטרסאונד של כיס המרה, דרכי המרה, הכבד והלבלב וכן בדיקות דם לבירור תפקודי הכבד. בנוסף תתבקשו להביא תוצאות ספירת דם, ביוכימיה של הדם, צילום חזה ואק"ג. 6 שעות טרם הניתוח תתבקשו להישאר בצום. לעיתים יבוצעו בדיקות מקיפות יותר, כדוגמת גסטרוסקופיה (צילום של דרכי העיכול), סי.טי או ERCP בדיקה פולשנית שמטרתה לבדוק את מבנה ופעילות דרכי הלבלב והמרה), לפי שיקולו של הרופא.
מהלך הניתוח: הכירורגים יבצעו כריתה של כיס המרה מתוך הכבד, תוך שמירה שלא לפגוע בדרכי מרה (הצינורות שמובילים את מיץ המרה אל הכבד, שמעתה יובילו את מיץ המרה מהכבד אל התריסריון) או באיברים אחרים. לעיתים יבוצע גם צילום להדגמה של דרכי המרה לשלילת אבנים. הניתוח מבוצע כיום בשיטה הזעיר פולשנית (לפרוסקופית). לעיתים עקב סיבות שקשורות בחולה, בניתוח או במבנה האיברים יבוצע הניתוח בשיטה הפתוחה.
משך הניתוח: כשעה. משך האשפוז המשוער: עד 48 שעות.
הסיכונים בניתוח: דמם, זיהום, פגיעה בדרכי המרה, צהבת שלאחר ניתוח ותזוזת אבנים בניתוח.
מהן החלופות: רוב אבני המרה מתגלות אצל אנשים שסובלים מהשמנת יתר (ייתכן שהגורם הוא רמות גבוהות של כולסטרול, שמצטבר גם בכיס המעי). לכן ההמלצה העיקרית היא לשמור על משקל תקין או לפתוח על דיאטת הרזיה. עוד שיטות חלופיות: בעת דלקת חריפה אפשר לנקז את כיס המרה על ידי צינור חיצוני. שיטה אחרת היא שבירת האבנים באמצעות גלי קול או המסת האבנים באמצעות מלחי מרה.
מה הבעיה: טחורים הם כלי דם שמרוכזים בפי הטבעת. לחץ תוך בטני – כמו זה בתקופת ההריון או לחיצה בזמן ישיבה בשירותים – גורם לעיתים לתפיחות ולהתבלטות של הטחורים. לחץ חזק מדי עלול לפצוע את הטחורים. הסימן הראשון לקיומה של הבעיה הוא הופעת דם טרי על נייר הטואלט, בצורת נקודות או פסים, פעמים רבות גם ללא כל כאב. ברוב המקרים הטחורים הם מסוג 'טחורים פנימיים', שדורשים רק מעקב. במקרים של דמם רב או של טחורים מכאיבים יש צורך בטיפול רפואי.
הכנות לפני: קולונוסקופיה שמטרתה לוודא שהדימום שממנו סובל החולה הוא אכן מהטחורים ולא בשל גידול או בעיה אחרת במעי הגס. בנוסף, גם כאן תתבקשו להמציא בדיקות דם, צילום חזה ואק"ג, ותתבקשו לשהות בצום במשך 6 שעות טרם הניתוח.
מהלך הניתוח: כריות הוורידים העודפות נכרתות בטכניקות שונות. הניתוח יכול להתבצע בהרדמה אזורית או כללית. משך הניתוח: כחצי שעה עד שעה.
משך האשפוז המשוער: כ-24 שעות. ניתן גם לביצוע בניתוח יום.
הסכנות בניתוח: דמם, זיהום, אצירת שתן או פגיעה בסוגר של פי הטבעת.
מהן החלופות: בשלב מוקדם של הטחורים ניתן לטפל בהם מקומית על ידי קשירה, הזרקת חומרים שונים שגורמים לנמק הטחור או אור אינפרה אדום. הרופא ימליץ גם על טיפול למניעת עצירות, בעיה שמחמירה את תפיחתם של הטחורים.
מה הבעיה: פיסורה היא פצע בפי הטבעת שגורם לגירוי השריר הסוגר ולכאב בעיקר בעת יציאות.
אבצס פריאנאלי הוא זיהום סביב פי הטבעת, שיצר חלל עם מוגלה.
הכנות לפני: בדיקות דם, צילום חזה, אק"ג. 6 שעות לפני הניתוח תתבקשו להישאר בצום.
מהלך הניתוח: בפיסורה מבוצעת פתיחה חלקית של שריר הסוגר של פי הטבעת. באבצס מבוצע ניקוז של המוגלה.
משך הניתוח: כחצי שעה.
משך האשפוז המשוער: עד 24 שעות.
סכנות הניתוח: דמם, זיהום ופגיעה במנגנון השריר הסוגר.
מהן החלופות: לפיסורה – טיפול שמרני שכולל אמבטיות ישיבה, מרככי צואה ומשככי כאבים. לאבצס – במקרים נדירים ניתן טיפול אנטיביוטי בלבד.
מה הבעיה: גוש בשד דורש בירור באמצעות נטילת דגימה ובחינתה תחת המיקרוסקופ. הביופסיה מבוצעת בחדר הניתוח, ומטרתה לשלול תהליך סרטני. פעמים רבות בניתוח זה מוסר הגידול כליל, גם אם לבסוף התברר כשפיר.
הכנות לפני: כאשר הממצא מתגלה בממוגרפיה, ואי אפשר לחוש אותו ביד, יש צורך בסימון ממוגרפיה טרום ניתוחי, כך שהמנתח יזהה את הממצא בעת הניתוח. לפני הניתוח יילקחו בדיקות דם שגרתיות כמקובל, צילום חזה ובדיקת אק"ג. תידרשו לשהות בצום 6 שעות לפני הניתוח. מהלך הניתוח: הוצאת הממצא בשד.
משך הניתוח: כשעה.
משך האשפוז המשוער: כ-24 שעות.
סכנות הניתוח: זיהום, דמם, טעות בזיהוי הממצא.
מהן החלופות: ביופסיית מחט.
מה הבעיה: אחת מכל שמונה נשים בישראל תלקה בסרטן שד. הניתוח מבוצע לשם הסרה של גידול ממאיר בשד בגבולות נקיים,
וכן להוצאת דגימה מבלוטות הלימפה לשם דירוג רמת התקדמותו של הגידול. בהמשך לכך מבוצעת החלטה לגבי הטיפול האונקולוגי.
כיום הגישה היא לנסות לשמר את המבנה המקורי של השד, וכן לנסות ללמוד על מצב הבלוטות בבית השחי על ידי דגימת הבלוטה הראשונה שאליה מתנקז הגידול, בלוטת הזקיף (ראו מסגרת).
הכנות לפני: הרופא יערוך בדיקה גופנית מקיפה, בירור לשלילת מחלה גרורתית שכולל בדיקת הריאות, הכבד והעצמות, וכן בדיקות דם ובדיקה להימצאות סמנים סרטניים בדם. לשם זיהוי בלוטת הזקיף ננקטת כיום שיטה של סימון באמצעות חומר רדיואקטיבי טרום ניתוחי. כבשאר הניתוחים גם כאן תידרשו לשהות בצום 6 שעות לפני הניתוח ולבצע בדיקות דם, צילום חזה ואק"ג.
מהלך הניתוח: השאיפה היא לשמר את צורתו האסתטית של השד. בניתוח מסירים את הנגע הממאיר בשוליים נקיים של רקמת שד, ודוגמים את בית השחי באמצעות דגימת בלוטת הזקיף שמזוהה בצבע, בסימון רדיואקטיבי או בשילוב של שניהם. לעיתים, כאשר יש עדות למעורבות של בלוטות הלימפה האזוריות, תבוצע דגימה נרחבת יותר שלהן והסרת הבלוטה הנגועה.
משך הניתוח: כשעה.
משך האשפוז המשוער: כ-24 שעות.
סכנות הניתוח: דמם, זיהום, צורך בניתוח נוסף לניקוי השוליים, כאב.
מהן החלופות: לעיתים בוחרים להתחיל בטיפולים אונקולוגיים: כימותרפיה, טיפול אנטי הורמונלי או קרינה.
מה הבעיה: דלקת שנוצרת עקב חסימת פתח התוספתן. דלקת זו עלולה להתקדם ולגרום להתנקבות של המעי ולאבצס או לזיהום נרחב בחלל הבטן.
דלקת בתוספתן גורמת לרוב לחום גבוה, לבחילות, להקאות, ולכאב אופייני בבטן ימנית תחתונה. תוספתן מודלק הוא מצב חירום רפואי, שדורש ניתוח דחוף, שכן התוספתן המודלק עלול 'להתפוצץ' ולפזר את הדלקת בחלל הבטן – מצב של סכנת חיים מיידית.
הכנות לפני: הכנה לניתוח כוללת בדיקות ראשוניות וצום, כבשאר הניתוחים.
מהלך הניתוח: מבוצעת כריתה של התוספתן. כאשר קיימת הצטברות מוגלה (אבצס), מטופל החולה באמצעות אנטיביוטיקה בתוספת ניקוז המוגלה מהאזור, על פי שיקול הרופא המטפל. את הניתוח ניתן לבצע גם בשיטה הזעיר פולשנית (לפרוסקופיה) או בשיטה הפתוחה באמצעות חתך קטן בבטן ימנית תחתונה.
משך הניתוח: כשעה.
משך האשפוז המשוער: כ-48 שעות.
סכנות הניתוח: זיהום בצלקת או באזור שבו היה התוספתן בבטן ימנית תחתונה, דמם, דלף. מהן החלופות: טיפול אנטיביוטי לפי שיקול הרופא המטפל.
מה הבעיה: גורם שחוסם את המעי ומצוי בחלל המעי, בדופן או מחוצה לו מפריע לתנועת תוכן המעי. תופעה זו גורמת לכאבי בטן עזים, לעצירויות, לכאבים, להקאות, ומגיעה עד לסכנה של פגיעה באספקת הדם הוורידית תחילה והעורקית, ובהמשך לנזק קשה לדופן המעי. לעיתים קרובות הסיבה היא הידבקויות מניתוח קודם, בעיקר מניתוחים גינקולוגיים, או בשל בקע פנימי.
הכנות לפני: הניתוח מבוצע לרוב בחירום. ההכנה כוללת בירור מצבו הכללי של החולה ותיקון מאזן הנוזלים והמלחים שלו באמצעות עירוי נוזלים. כבשאר הניתוחים יילקחו בדיקות דם שונות ויבוצעו צילום חזה ואק"ג.
מהלך הניתוח: בהרדמה כללית מבוצעת סקירת הבטן בשיטה פתוחה או זעיר פולשנית. הגורם לחסימה מזוהה והוא מטופל בהתאם. לעיתים יש צורך לבצע כריתה של חלק מהמעי, מעקף או פתח חדש בסמוך לאזור החסום.
משך הניתוח: לרוב מספר שעות, תלוי בממצא הניתוחי.
משך האשפוז המשוער: כשבוע.
סכנות הניתוח: דמם, זיהום ומורסה בטנית, צורך בניתוח נוסף, משך זמן ארוך עד לחזרת המעי לתפקוד, הפרעה תזונתית ובעיות בפצע הניתוח.
מהן החלופות: טיפול שמרני והשגחה לפי החלטת הכירורג המטפל.
מה הבעיה: הגורם להתנקבות מעי עלול להיות בעיה בחלל המעי – כגון גוף זר, בעיה בדופן או גידול – או גורם חיצוני – פציעה, למשל. הסיכון בהתנקבות המעי הוא שתוכן המעי יזהם את חלל הצפק (פריטוניטיס) או שייווצרו מורסות (אבצס).
הכנות לפני: זהו ניתוח שמבוצע בחירום. ההכנה כוללת בירור מצבו הכללי של החולה ותיקון מאזן הנוזלים והמלחים שלו באמצעות עירוי נוזלים ותרופות.
מהלך הניתוח: בהרדמה כללית מבוצעת סקירת הבטן בשיטה פתוחה או זעיר פולשנית, ולאחר זיהוי הגורם להתנקבות הוא מטופל בהתאם. לעיתים יש צורך לבצע כריתה של חלק מהמעי, תפירה מקומית עם ניקוז או פתח חדש בסמוך לאזור שהתנקב, תלוי בממצא שהתגלה בניתוח.
משך הניתוח: מספר שעות.
משך האשפוז המשוער: כשבוע עד 10 ימים.
סכנות הניתוח: זיהום בחלל הבטן, היווצרות מורסות, זיהום בפצע הניתוח, דמם, צורך בניתוח נוסף.
מהן החלופות: לעיתים נדירות, לפי שיקול הרופא המטפל ומצב החולה, יורה הרופא על טיפול אנטיביוטי וניקוז הפרשות מהמעי.
מה הבעיה: תהליך גידולי ממאיר גורם לדמם או לחסימת המעי. בשלב מתקדם תיתכן התפשטות מקומית או גרורתית לאיברי הבטן כמו הכבד או לאיברים מרוחקים.
הכנות לפני: החולה יישלח לבדיקת קולונוסקופיה, שבה מצולם המעי הגס בווידיאו ונלקחת דגימה מהגידול לשם זיהויה במעבדה. החולה יישלח גם לבדיקת סי.טי ואולטרסאונד בטן לאישור הממצא, יילקחו בדיקות דם שגרתיות ובדיקה לאיתור סמני גידול - מרקר CEA, שמאפיינים גידול מעי גס. שש שעות לפני הניתוח ישהה החולה בצום.
מהלך הניתוח: כריתת הנגע הממאיר בשוליים נקיים, ושמירת רצף המעי על ידי השקת קצוות המעי זה לזה. הניתוח יכול להתבצע בשיטה פתוחה או זעיר פולשנית.
משך הניתוח: כשעתיים-שלוש, תלוי בגידול ובמיקומו.
משך האשפוז המשוער: כ-8 ימים.
סכנות הניתוח: דמם, זיהום בפצע הניתוח או בחלל הבטן, דלף מאזור ההשקה וכאב.
מהן החלופות לניתוח: טיפולים אונקולוגיים.
מה הבעיה: ממצא של גוש בבלוטת המגן, שעלול להיות גידולי, מפריע קוסמטית, או שגורם להפרעה בבליעה או בנשימה.
הכנות לפני: אולטרסאונד של הצוואר ודיקור הנגע לבירור מהותו. לעיתים מבוצע מיפוי התירואיד באמצעות סורק מיוחד, שמאתר חומר שהוזרק לגוף ונקלט בגידול התירואיד, אם קיים. לפני הניתוח יילקחו בדיקות כמקובל ויידרש צום.
מהלך הניתוח: פתיחת עור הצוואר בחלקו התחתון וכריתה חלקית או מלאה של הבלוטה, תוך שימור העצבים, הקנה ובלוטת יותרת בלוטת התריס (הפראתירואיד). משך הניתוח: שעה-שעתיים.
משך האשפוז המשוער: יומיים-שלושה.
סכנות הניתוח: דמם, זיהום, פגיעה בעצב שמעצבב את מיתרי הקול, צרידות.
מהן החלופות לניתוח: במקרים מסוימים טיפול על ידי תרופות או יוד רדיואקטיבי.
מה הבעיה: בלוטת יותרת בלוטת התריס משתתפת במשק הסידן בגוף. במצב של פעילות יתר של אחת או יותר מארבע הבלוטות שמרכיבות את הפראתירואיד מופיעה עלייה ברמת הסידן בדם, שעלולה לגרום לאבנים בדרכי השתן, לאוסטאופורוזיס ולכאבי בטן.
הכנות לפני: בדיקת רמות ההורמון של יותרת התריס (PTH) וכן של רמות הסידן בדם. אולטרסאונד כליות, בדיקת צפיפות עצמות, בדיקת רופא אנדוקרינולוג. זיהוי הבלוטה הפעילה מבוצע על ידי מיפוי מיוחד או על ידי אמצעי הדמיה כמו אולטרסאונד, סי.טי או MRI. לפני הניתוח יילקחו בדיקות כמקובל ויידרש צום. מהלך הניתוח: הבלוטה המפרישה מזוהה על ידי הכירורג ומוסרת תוך שימור האזורים בצוואר. אם נמצאה יותר מבלוטה אחת פעילה, יש להוציא גם אותה. הניתוח מבוצע כיום בשיטה זעיר פולשנית. הבלוטה הפעילה מזוהה תוך כדי ניתוח באמצעות סימון רדיואקטיבי.
משך הניתוח: שעה-שעתיים.
משך האשפוז המשוער: יומיים-שלושה.
סכנות הניתוח: דמם, זיהום, פגיעה בעצב ובאיברי הצוואר וכן טעות בזיהוי.
מהן החלופות: אין בדרך כלל. כך או כך יידרש החולה לשהות במעקב רופא אנדוקרינולוג, שירשום תרופות לאיזון ההפרעות ההורמונליות.
מה הבעיה: השמנת יתר עלולה לגרום לתמותה מוקדמת בעקבות מחלות לב, כלי דם, סוכרת וממאירויות. לכן לאחר שכשלו שאר הנסיונות לרדת במשקל, מומלץ לעיתים לבצע ניתוח לקיצור הקיבה.
הכנות לפני: ייעוץ אנדוקריני, ייעוץ ותמיכה פסיכולוגית, בירור תקינות הלב והריאות באמצעות בדיקות דם והדמיה, צום.
מהלך הניתוח: בשיטת קיצור הקיבה מוקטן נפח הקיבה באמצעות טבעת, שמונחת בחלקה העליון של הקיבה כך שנוצר כיס קטן למזון. הניתוח פשוט יחסית ומבוצע באמצעות לפרוסקופיה.
בשיטה אחרת יוצרים מעקפים למעי הדק, וכך משנים את יכולת הספיגה שלו וגורמים לירידה במשקל. מדובר בניתוח גדול יותר, שאותו ניתן כיום לבצע בשיטה זעיר פולשנית או פתוחה.
משך הניתוח: קיצור קיבה – שעה-שעתיים. מעקפים – מספר שעות.
משך האשפוז המשוער: קיצור קיבה – יומיים. מעקפים – כשבוע.
סכנות בניתוח: באופן כללי הסכנות בניתוח הן זיהום, דמם וכאב. בקיצור קיבה הסכנות הן החלקת הטבעת, היצרות וחסימה, הקאות. במעקף מעי דק – שלשולים, דלף והפרעות מטבוליות.
הניתוח מביא לירידה מהירה במשקל, אך ללא שינוי אורח חיים עתיד המנותח להשמין בחזרה.
מהן החלופות: דיאטה, בלון תוך קיבתי.
 לפנייה לכתב/ת
לפנייה לכתב/ת