בדיקת מי שפיר: האם יש סיבה לפאניקה?
לא מעט נשים חוששות מביצוע בדיקת מי שפיר, אבל כיום הסיבוכים נדירים ביותר והסיכוי להפלה הוא פחות מ-1%. אם יש תופעות לוואי, הן חולפות במהרה בעזרת מנוחה ושתייה מרובה. כל התשובות המרגיעות על בדיקת מי שפיר
המקרה של הצעירה בת ה-26 שאיבדה את עוברה בשל זיהום לאחר בדיקת מי שפיר, והנמצאת כעת בסכנת חיים, מעלה שוב חששות אצל לא מעט נשים שהתכוונו לבצע את הבדיקה במהלך ההריון. כיצד נערכת הבדיקה, מה הסיכונים הקיימים ועבור מי היא מיועדת? המומחה פרופ' ישראל מייזנר מספק תשובות ומזכיר שהסיכונים בבדיקה קטנים ביותר וכמעט אין חשש לסיבוכים.
מה היא בדיקת מי שפיר?
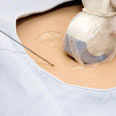
מדובר בבדיקה שבה מחדירים מחט דקה לחלל הרחם, דרך דופן הבטן של האישה, ושואבים את הנוזל שבו העובר שוחה - מי השפיר. נוזל מי השפיר הוא למעשה השתן של העובר, המכיל גם תאים מעורו.
הבדיקה מתבצעת לצורך זיהוי של מחלות באמצעות בידוד החומר הגנטי.
איך מתבצעת הבדיקה?
הבדיקה אורכת כרבע שעה, שבמהלכה מסביר הרופא על מהלך הבדיקה, מחתים את האישה על טופס הסכמה ומכין את אזור הדקירה באופן סטרילי. בסיוע מתמר אולטרסאונד מחדיר הרופא את המחט, שאורכה המקסימלי הוא תשעה ס"מ, ושואב כ-20 מ"ל ממי השפיר (הכמות הכוללת באישה הרה היא 200 עד 300 מ"ל).
אצל אישה עם דופן דק עומק החדרת המחט הוא כשני ס"מ, אולם אצל נשים בעלות עודף משקל עשויה המחט להיות מוחדרת עמוק יותר. במקרים קיצוניים קיימת מחט באורך 15 ס"מ.
משך השאיבה של מי השפיר הוא כחצי דקה. מתוך הנוזל שנשאב, שני מ"ל נשלחים לבדיקת החלבון העוברי במי השפיר, והשאר נשלח לבדיקת כרומוזומים. העובר מחדש את כמות מי השפיר בתוך כ-24 שעות.
מתי מתבצעת הבדיקה?
ניתן בדיקת מי שפיר לבצע כבר מהשבוע ה-12 להריון, אולם בשלב כה מוקדם אין די תאים שנשרו מעור העובר, לפיכך לרוב מתבצעת הבדיקה בשבועות 16 עד 20 להריון.
דיקור מי שפיר ניתן לבצע עד מועד הלידה, במקרים שבהם יש צורך להזריק תרופות לעובר או לנקז את מי השפיר.
עבור מי מיועדת הבדיקה?
בדיקת מי שפיר מתבצעת כאשר עולה חשד למחלה גנטית בעובר. למשל, אם מראה בדיקת האולטרסאונד סימנים לתסמונת דאון, או נשאות של שני בני הזוג למחלה גנטית, או אם קיימת התפתחות לא תקינה של העובר.
הבדיקה מומלצת לכל אישה מעל גיל 35, כיוון שהסיכוי למחלה גנטית מעבר לגיל זה עולה משמעותית.
בדיקת מי שפיר מתבצעת גם כשקיים חשד לירידת מים: הרופא מזריק לחלל מי השפיר חומר בצבע כחול, ולאחר מספר שעות בודקים אם אין ירידה של החומר הכחול דרך הנרתיק.
הבדיקה מתבצעת גם בחשד לזיהומים בעובר כמו CMV סביב השבוע ה-22 להריון. מדובר בבדיקה מסוג PCR, הבודקת את נוכחות הוירוס במי השפיר. רק סביב גיל זה של העובר הוא מפריש בשתן את הווירוס, לכן לא ניתן לבצע את הבדיקה קודם לכן.
איך מופנים לבדיקה?
באמצעות רופא הנשים.
מי אינה יכולה לעבור את הבדיקה?
נשים הסובלות מדימומים או מצלקות ניתוחיות על רקע של מחלות מעיים, המגבירות את הסיכון לדקירת המעי והחדרתו לחלל הרחם.
נשים המקבלות זריקה לדילול הדם (קלקסן) בשל קרישתיות יתר מתבקשות שלא להזריק 24 שעות לפני הפעולה. אלה הנוטלות אספירין נדרשות להפסיק את נטילתו חמישה ימים לפני הפעולה.
נשים בעלות סוג דם שלילי (Rh negative) יקבלו לאחר הפעולה אנטי D, כדי למנוע ייצור נוגדנים של האם כנגד כדוריות הדם של העובר שיגרמו להרס שלהם.
מהן תופעות הלוואי של הבדיקה?
כיום הסיכונים מבדיקת מי השפיר נמוכים מאוד ונעים בין 1:1,500 ל- 1:900. אם הבדיקה נעשית בתנאים סטריליים, על ידי גינקולוג מיומן, אין חשש לסיבוכים. תופעת הלוואי השכיחה ביותר היא עילפון לאחר הפעולה, ובמקרה כזה מורמות רגלי המטופלת והיא שבה להכרה מלאה בתוך שניות.
תופעת לוואי נוספת כוללת תחושת לחצים והתכווצויות באזור הדקירה או בשיפולי הבטן. אלה חולפים באמצעות שתייה מרובה ומנוחה. סיבוך של הבדיקה הוא הפלה המתרחשת לרוב כתוצאה מזיהום. תופעה זו נדירה ביותר בשכיחות של למטה מאחוז אחד.
אולם מסתבר שהפחד הגדול ביותר של הנשים הוא פציעה של העובר מהמחט. בשנים האחרונות כמעט שאין תיאורי מקרים שכאלה. הבדיקה מתבצעת בהכוונה של אולטרסאונד באזור הרגליים או גב העובר, כך שגם אם תהיה תזוזה שלו - הוא לא יידקר ממחט הבדיקה.
האם יש תחליף לבדיקה?
קיימת בדיקה המכונה סיסי שליה, אולם היא מוגבלת ממספר בחינות. בדיקה זו עשויה לאתר מספר מחלות תורשתיות ותסמונת דאון. הבדיקה מתבצעת באמצעות קטטר מיוחד או באמצעות מחט עבה דרך הבטן, במהלכה נשאבים סיסים מהשליה.
מגבלה אחת של הבדיקה היא שניתן לבצעה רק בין השבועות 10 ל-12.5. בתוך כך, בכעשירית מהמקרים מתגלה מצב הקרוי ספאודו-מוזאיציזם, שבו עשויים לשאוב תאים הן של העובר והן של האם. מצב זה אינו מאפשר להגיע לאבחנה.
האם הפחד מהבדיקה מוצדק?
מספר בדיקות מי השפיר בישראל הוא מהגבוהים בעולם. הסיבוך הדומה הקודם התרחש בארץ לפני 15 שנים, מה שמבהיר שוב שמדובר בתופעה מאוד-מאוד נדירה שאינה צריכה לפגוע בהחלטה לבצע או לא לבצע מי שפיר.
מדובר בבדיקה חשובה ביותר, ומעבר לכך היא מרגיעה נשים בהריון ונוסכת בהן ביטחון. אנחנו חדשות לבקרים מאבחנים מומים גנטיים קשים ביותר ובעקבותיהם מבצעים הפסקת הריון.
האם משהו ישתנה בעקבות המקרה?
אין ספק שיתבצעו דיונים ותחקירים ותהיה כעת זהירות יתר. אלה שאינם יודעים לבצע בדיקת מי שפיר כהלכתה ימנעו מלבצע אותה, ואלה שימשיכו לבצעה יעשו זאת בהקפדה יתרה כשהם חושבים שלוש פעמים לפני כל מהלך.
ייעוץ רפואי: פרופ' ישראל מייזנר, מנהל יחידת אולטרסאונד מיילדותי בבית החולים בילינסון.
 לפנייה לכתב/ת
לפנייה לכתב/ת