פעילות לא תקינה של בלוטת התריס נובעת במרבית המקרים ממחלה אוטואימונית הנקראת השימוטו תירואידיטיס. זוהי אחת המחלות האוטואימוניות השכיחות, והיא מאופיינת בחדירה של תאי דלקת לבלוטת התריס ובהרס ובהצטלקות של רקמת הבלוטה. המחלה נפוצה יותר בקרב נשים, בעיקר בנות 30 עד 60, והסיכון להתפתחותה עולה עם הגיל, אם כי היא יכולה להופיע בכל גיל, כולל בקרב ילדים. שכיחות המחלה במגמת עלייה, ובקרב האוכלוסייה הלבנה מעריכים שמדובר בכחמישה אחוזים.
קראו עוד:
הסימפטומים של המחלה מגוונים: שינויים במצב הרוח, דיכאון, ירידה בריכוז, עור יבש, נשירת שיער, עייפות גם אחרי שינה, עצירות וקושי לרדת במשקל. שני מאמרים שפורסמו לאחרונה – הראשון מ-2020, במגזין הרפואי לרפואה חקלאית וסביבתית, השני מהשנה, במגזין הרפואי הבינלאומי למדע מולקולרי – דנים בגורמים השונים למחלת השימוטו ובגישות טיפוליות תזונתיות, והם יסוכמו בכתבה זו.
4 צפייה בגלריה

המחלה נפוצה יותר בקרב נשים, בעיקר בנות 30 עד 60, והסיכון להתפתחותה עולה עם הגיל
(צילום: shutterstock)
הגורמים שיכולים להוביל למחלה
ניתן לחלק את הגורמים ל-3 קבוצות גדולות:
1. גורמים גנטיים שונים. הגורמים הללו יכולים לא לבוא לידי ביטוי ובמצב זה האדם לא יפתח מחלה. אך בעקבות השפעה של גורמים סביבתיים שונים יתפתח ייצור יתר של נוגדנים כנגד בלוטת התריס ותתפתח מחלה.
2. גורמים סביבתיים שכוללים בין היתר: עודף או מחסור ברכיבים תזונתיים, חשיפה למתכות כבדות, רעלנים שונים כולל חומרים הפוגעים במערכת ההורמונלית כמו ביספנול A, ותרופות שונות.
3. גורמים הקשורים לאדם כמו גיל, מין, הורות.
זיהומים וחיקוי מולקולרי
לזיהומים יש תפקיד חשוב בהתפתחות המחלה. כשמאזן החיידקים במעי הוא תקין, יש יחסי גומלין תקינים בין החיידקים במעי למערכת החיסון, ומחסום המעי מונע חדירה של חיידקים ושל התוצרים שלהם לזרם הדם. לעומת זאת, כשיש חוסר איזון של חיידקי המעי או זיהומים שונים, חלה פגיעה במחסום, והחיידקים או תוצריהם מצליחים לחדור. בעקבות זאת, הגוף מייצר נגדם נוגדנים, ולעיתים יש דמיון בין חלקי החיידקים לרקמות בגוף. התופעה נקראת "חיקוי מולקולרי", וכתוצאה ממנה, נוגדנים שהגוף שלנו יצר נגד החיידקים יכולים לתקוף גם רקמות. ההערכה היא שהתופעה הזו יכולה להסביר מחלות אוטואימוניות שונות, בהן השימוטו.
גם לחץ הוא גורם סיכון משמעותי להתפתחות השימוטו. לחץ כרוני פוגע משמעותית בפיזיולוגיה של הגוף, וניתן לראות שהוא מוביל לשינויים במגוון סמנים ביולוגיים הנמדדים בדם ולפגיעה בתפקוד המערכת החיסונית. יש מחקרים שהראו שבמחלה אוטואימונית אחרת של בלוטת התריס, הנקראת גרייבס, הלחץ הכרוני גרם להתפתחותה דרך מנגנון הפגיעה במערכת החיסונית.
נזק חמצוניֿ
נזק חמצוני נגרם על ידי רדיקלים חופשיים – חומרים הפוגעים במגוון מולקולות, במבנה התאים, וכתוצאה מכך, בגוף כולו. הכמות שלהם בגוף עולה בעקבות מצבים כמו עישון סיגריות, צריכת אלכוהול, קרינה ורמה גבוהה של מתכות כבדות (ברזל, נחושת, אבץ). הם קיימים גם במזהמים הנותרים במזון, בייחוד במזון מעובד. הרדיקלים החופשיים נוצרים גם בתהליכי ייצור האנרגיה על ידי המיטוכונדריה בתאי הגוף, ולכן חושבים שיש קשר בין פגיעה בתפקוד המיטוכונדריה להתפתחות מחלות כרוניות.
מחקר מ-2018 הראה שכשבלוטת התריס מזדקנת, יש ירידה בהתבטאות הגנים שלה שקשורים במיטוכונדריה, ועלייה בייצור חלבונים הקשורים למחלות אוטואימוניות. זו כנראה אחת הסיבות לכך שהסיכון לפתח את מחלת השימוטו עולה עם הגיל. הנזק החמצוני מוביל לשחרור של ציטוקינים דלקתיים, והדבר מגביר את הנזק לתאים ומוביל למוות של תאים.
בלוטת התריס היא איבר שכל הזמן מושפע מנזק חמצוני, ולכן יש חשיבות גדולה לנוגדי חמצון כמו סלניום, שיגנו עליה. כשהשוו חולי השימוטו לאנשים בריאים, מצאו אצלם רמות מוגברות של נזק חמצוני. מחקר מ-2015 מצא שנוגד החמצון החשוב ביותר בגוף, הנקרא גלוטתיון, היה נמוך אצל החולים ב-60%. נמצא גם שרמת גלוטתיון נמוכה בדם קשורה ברמה גבוהה יותר של נוגדנים עצמיים נגד בלוטת התריס. הדבר מצביע על כך שהירידה ברמת הגלוטתיון היא כנראה בעלת תפקיד מפתח בהתחלת הנזק החמצוני והתהליך האוטואימוני.
נראה שרמה מספקת של גלוטתיון היא בעלת תפקיד מניעתי בהתפתחות השימוטו. לעומת זאת, פגיעה בתהליך נוגד החמצון והנזק החמצוני שבעקבותיו, מתחילים את התהליך האוטואימוני: מתרחש הרס של הרקמות, וכתוצאה מכך מערכת החיסון אינה מזהה אותן ותוקפת אותן.
4 צפייה בגלריה

חולי השימוטו שסובלים מחסרים תזונתיים או מהפרעות בספיגת התרופות לבלוטת התריס, צריכים לקחת בחשבון אפשרות לצליאק ולבצע בדיקות מתאימות
(צילום: shutterstock)
גורמים תזונתיים
להורמונים של בלוטת התריס יש תפקיד בבקרה על המטבוליזם של הגוף. כשיש פגיעה בתפקוד הבלוטה, כמו במחלת השימוטו, חלה ירידה בקצב המטבולי במנוחה, ולחולים יש סיכון מוגבר לעלות במשקל. חשוב לטפל בהם על ידי דיאטה מתאימה.
מחקר פולני בדק תפריטים של נשים שסבלו ממחלת השימוטו, והעלה שצריכת הקלוריות הממוצעת שלהן הייתה 1,600, שהוא ערך נמוך מהמצופה. כשניתחו את הרכב התזונה שלהן, עלה שהן צרכו יותר חלבון מהמומלץ, פחות מדי שומן, פחות מדי סיבים ויותר מדי פחמימות מעובדות. החוקרים הסיקו שמרבית הנבדקות היו זקוקות לשינוי. מיעוט סיבים בתזונה יכול לגרום לעצירות. גם תת-הפעילות של בלוטת התריס עצמה יכולה לגרום לכך. לכן יש לשים לב לצריכה מספקת של נוזלים ושל סיבים תזונתיים, שאותם אפשר לצרוך ממזון ממקורות צמחיים. הסיבים גם עוזרים לשפר פרמטרים נוספים כמו איזון הסוכר, רמות השומנים בדם, שיפור המיקרוביום והשפעה מיטיבה על מערכת החיסון, שכולם יכולים להיות לא תקינים במחלת השימוטו.
מאחר שהמחלה קשורה למערכת החיסון, דרושה דיאטה שתתמקד בתמיכה במערכת ותביא לאיזון של התהליכים הדלקתיים באמצעות הרכב הארוחות ואופן הכנתן. יש לדאוג גם לסילוק מזונות שיכולים להחמיר את המחלה בכך שהם מפעילים את מערכת החיסון. יש לשים לב לצריכת האנרגיה, לוויטמינים ולמינרלים הדרושים למטבוליזם של בלוטת התריס ולמרכיבי מזון שתומכים במערכת החיסון כנגד נזק חמצוני. בקרב הסובלים מהשימוטו מוצאים חסרים של מינרלים כגון יוד, ברזל, אבץ, נחושת, מגנזיום, ואשלגן וחסרים של ויטמינים.
במחלת השימוטו יש לספק מספיק חלבון לגוף כדי לענות על דרישות הגוף במצב מחלה. הגברת החלבון ממקורות מזון לא מעובדים כמו בשר, דגי ים וביצים יכולה לעזור בהפחתת עודף המשקל שהרבה פעמים קיים במחלה.
גם לאבץ יש תפקיד חשוב: מחסור בו מוביל לפגיעה ברמות ההורמונים של בלוטת התריס ולעלייה בכמות הנוגדנים נגד הבלוטה. כששיפרו את רמות האבץ אצל חולי השימוטו, שוקמה הפעילות של בלוטת התריס
הרבה פעמים מוצאים מחסור בברזל אצל חולי השימוטו. הוא נובע מכך שחולים רבים סובלים גם מצליאק, המובילה לתת-ספיגה של ברזל ומינרלים נוספים. הברזל חשוב במיוחד כי הוא דרוש לייצור ההורמונים של בלוטת התריס. במצב של מחסור בברזל יש ירידה בייצור ההורמונים האלה, וחלה עלייה ברמת ה-TSH. אנמיה של מחסור בברזל יכולה להגביר את הסיכון לפתח מחלה של בלוטת התריס, ושיפור רמות הברזל משפר את תפקוד הבלוטה.
יוד הוא מרכיב חיוני לתפקוד הגוף כולו ולתפקוד תקין של בלוטת התריס בפרט. אצל נשים הרות יש לו תפקיד חשוב בהתפתחות מערכת העצבים של העובר, והן צריכות לצרוך 250 מק״ג של יוד ביום. המקורות העיקרים ליוד במזון: אצות ים, פירות ים, מוצרי חלב, דגי ים וביצים. ניתן גם להחליף מלח רגיל במלח מיודד בלי להעלות את כמות המלח הנצרך.
מחסור ביוד הוא גורם סיכון למחלת בלוטת התריס הנקראת גויטר, אבל עודף יוד, אפילו של 1 גרם ליום, יכול להוביל לפגיעה בתפקוד בלוטת התריס. בדרך כלל, בעקבות צריכה מוגברת של יוד יש ירידה בתפקוד הבלוטה, ואחרי כמה ימים יש חזרה לתפקוד הרגיל. הבעיה היא שאצל חלק מהאנשים הבלוטה לא חוזרת לייצור תקין של ההורמונים, ומתפתח מצב כרוני של תת פעילות של בלוטת התריס.
מהו מינון היוד הבטוח? מחקר מ-2012 הראה שאצל חלק מהאנשים, גם נטילת כמות לא גבוהה של יוד בצורת תוסף הובילה לתת-פעילות של בלוטת התריס, כך שהתגובה ליוד היא אישית, ולא ניתן לקבוע גבול עליון בטוח. התוצאות השונות שמתקבלות כשבודקים את היעילות של היוד כטיפול, וכן ההבדלים שמוצאים בבריאות בלוטת התריס בתגובה ליוד, מעידים שקיים מרכיב נוסף שמשפיע – סלניום. מתברר שכשנותנים סלניום במקביל לנתינת עודף יוד, ניתן לעצור את תהליך ההרס של הבלוטה. אצל חיות מעבדה הודגם שהסלניום מסוגל גם להחזיר את הבלוטה למצבה התקין לאחר שכבר נפגעה מעודף יוד. בין המזונות המכילים סלניום: בשר, דגים וחלקי פנים ואגוזי ברזיל.
גם לאבץ יש תפקיד חשוב: מחסור בו מוביל לפגיעה ברמות ההורמונים של בלוטת התריס ולעלייה בכמות הנוגדנים נגד הבלוטה. כששיפרו את רמות האבץ אצל חולי השימוטו, שוקמה הפעילות של בלוטת התריס. מקורות טובים לאבץ: בשר, דגים, פירות ים וגרעיני דלעת. מתברר שגם מחסור במגנזיום מעלה את הסיכון להשימוטו.
אשר לוויטמין D: הוכח כי תזונה עשירה בו מובילה לירידה ברמות הנוגדנים נגד בלוטת התריס ולשיפור תפקודי הבלוטה אצל הסובלים מהשימוטו. מחקר מ-2015 הוכיח שהוויטמין הזה יכול לדכא את התהליך הדלקתי האוטואימוני במחלות בלוטת התריס. עלייה קלה ברמות שלו עשויה להוריד ב-19% את הסיכוי לפתח את המחלה.
4 צפייה בגלריה

ויטמין D. תזונה עשירה בו מובילה לירידה ברמות הנוגדנים נגד בלוטת התריס ולשיפור תפקודי הבלוטה אצל הסובלים מהשימוטו
(צילום: shutterstock)
חיידקי המעי (מיקרוביום) ותהליכים דלקתיים
אצל חולי השימוטו מוצאים חוסר איזון של חיידקי המעי, שמוביל להפעלת תהליכים אוטואימוניים. לצורך שיפור המצב יש לצרוך כמות מתאימה של ירקות ופירות ולשים לב לדברים נוספים:
סוג השומן שצורכים – צריכה של שומן רב בלתי רווי משפרת את מצב המיקרוביום ומשפרת תהליכים מטבוליים. לעומת זאת, צריכה מוגברת של שומן רווי יכולה להוביל לשינויים במיקרוביום המובילים למעי דליף.
יש לבחור מזונות שהם כמה שפחות מעובדים. מזונות לא מעובדים מכילים כמות רבה יותר של סיבים תזונתיים ומעלים את כמות החיידקים המועילים במעי.
יש לצרוך מזונות שעשירים בחומרים מטבוליים צמחיים, כולל פנולים, המשנים את מאזן חיידקי המעי לטובה: קקאו, דבש, פירות וירקות.
יש לשים לב לצריכת חומצות שומן מסוג אומגה 3, שכן הן משפיעות על המיקרוביום, ויש להן השפעות שמאזנות את מערכת החיסון ומונעות דלקת. מומלץ לצרוך דגים שמנים לפחות פעמיים בשבוע. יש להגיע לצריכת 1-2 גרם אומגה 3 מדי יום, עדיף באמצעות מזונות, לא תוספים. מומלץ שנטילת תוסף אומגה 3 תיעשה בפיקוח של איש מקצוע.
יש לצרוך לפחות 25 גרם של סיבים תזונתיים מדי יום. חיידקי מעי שלא מקבלים מספיק מזון מובילים לשינויים בתפקוד מערכת החיסון, כולל פגיעה בתפקוד מחסום המעי והתפתחות תהליכים אוטואימוניים.
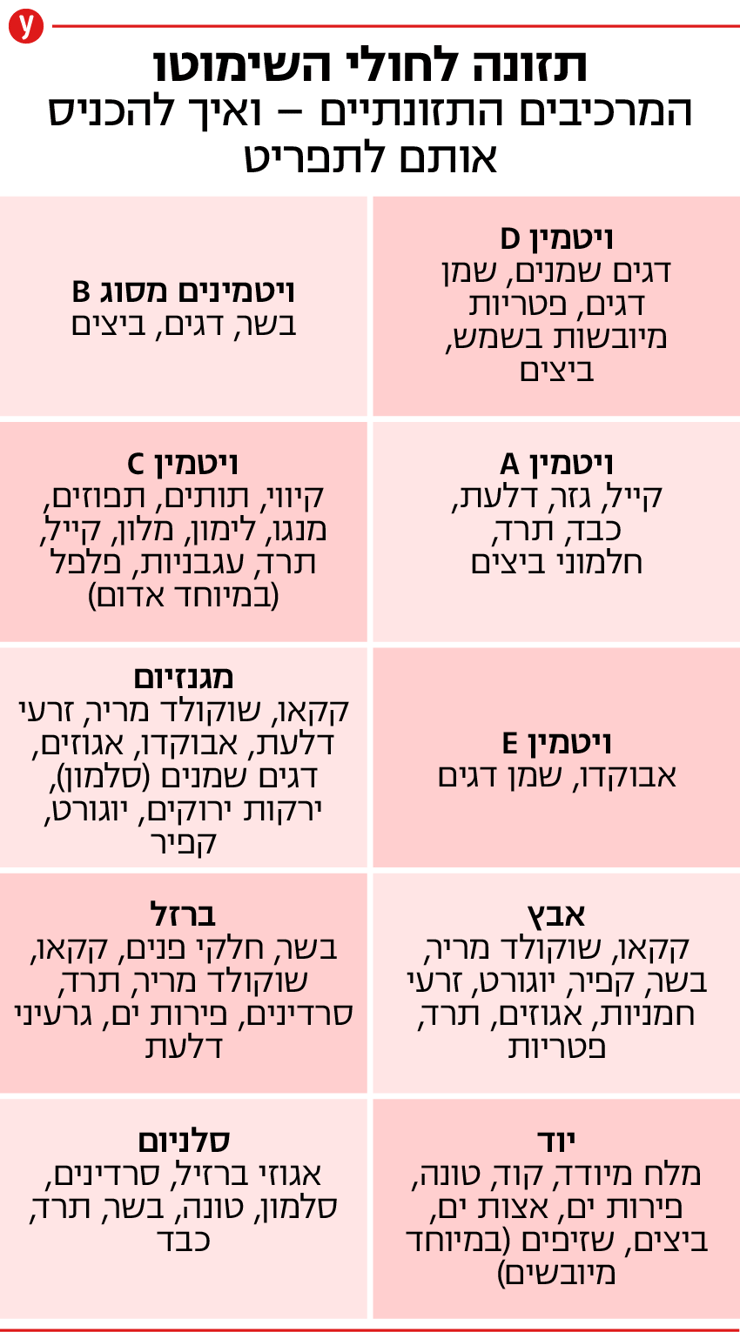
מזונות שיש להימנע מהם במחלת השימוטו
לקטוז: בדיאטה המכוונת לטיפול במחלת השימוטו יש להימנע ממוצרי חלב המכילים לקטוז. אי-סבילות ללקטוז מאובחנת אצל 75.9% מהסובלים מהמחלה. ההימנעות מלקטוז חשובה במיוחד לאנשים הנוטלים לבותירוקסין (תכשירים כמו אלטרוקסין, יוטירוקס, וסינטרואיד), בשל העובדה שאי-סבילות ללקטוז מורידה את הזמינות הביולוגית של התרופה ומביאה לצורך במינונים גבוהים יותר שלה. למי שנוטל תרופות אלה, או שיש לו רמות גבוהות של TSH, מומלץ לבצע בדיקה לאי-סבילות ללקטוז ולהימנע ממנו אם יש צורך בכך.
גלוטן: החלבון הזה מעניין במיוחד בשל הקשר שלו למחלות אוטואימוניות שונות, כולל השימוטו. מתברר שיש דמיון בינו לבין מרכיבים חלבוניים בבלוטת התריס, כך שיכולים להיווצר נוגדנים המגיבים לשניהם. חולי השימוטו צריכים להימנע מגלוטן בשל העובדה שהמחלה מופיעה הרבה פעמים במקביל למחלות אוטואימוניות אחרות שבהן יש להימנע מגלוטן, כולל צליאק ורגישות לגלוטן שאינה צליאק. צליאק מופיעה אצל חולי השימוטו בשכיחות של עד פי עשרה יותר מאשר באוכלוסייה הרגילה. אם חושדים שהמחלה קיימת, יש לבצע בדיקת מעבדה לפני שנמנעים מגלוטן, כי הימנעות מגלוטן יכולה להוביל לבדיקה שלילית כוזבת.
חולי השימוטו שסובלים מחסרים תזונתיים או מהפרעות בספיגת התרופות לבלוטת התריס, צריכים לקחת בחשבון אפשרות לצליאק ולבצע בדיקות מתאימות.
כשעושים דיאטה ללא גלוטן, יש להקפיד על אספקה מספקת של ברזל, סידן, אבץ, מנגן, סלניום, ויטמין D, ויטמין B-12, פולט ומגנזיום. כל המרכיבים הללו חיוניים לתפקוד תקין של מערכת החיסון ושל בלוטת התריס.

הכותבת היא מומחית ברפואת המשפחה וברפואה אינטגרטיבית ופונקציונלית







