משדה קרב - לשולחן הניתוחים

ד"ר בוריס אורקין הוא לא מה שהייתם מכנים יזם הייטק טיפוסי. "אחרי 35 שנה בחדרי ניתוח, אפשרתי לעצמי לעשות משהו חדש, מעניין ומגניב", הוא מסביר, "והבטחתי לאבא שלי זכרונו לברכה, שתמיד אהיה הכי טוב".
עם התמחות באורולוגיה, כירורגיה כללית וכירורגיית ילדים, ד"ר אורקין החליט לייצר חדשנות בתחום הכירורגיה. "אני מסתכל על הכירורגיה כדרך חיים ולכן אני מרחיב אותה לשאר המקצועות ברפואה". בשנתיים האחרונות, תחת הכובע של מנהל המעבדה לחדשנות כירורגית בשיבא, הוא המוביל הרפואי של פרויקט המבקש להטמיע טכנולוגיות הדמיה תרמית – שפותחה למטרות צבאיות וביטחוניות - בבית החולים.
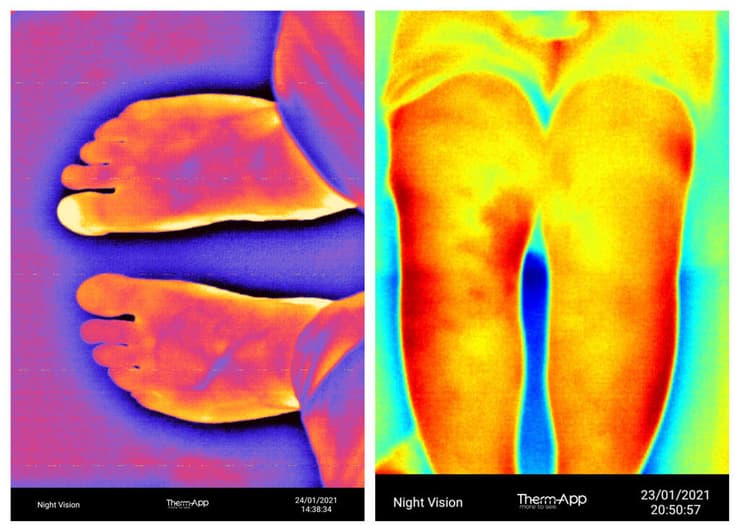
הצילום התרמי מביא עמו עולם חדש ובלתי נראה ופותח הזדמנויות רבות בתחום הרפואה. בטכנולוגיה זו, המצלמות התרמיות מסוגלות לזהות תהליכים פיזיולוגיים המבוססים על שינויי אנרגיה וחום בגוף ומציגות מידע קריטי בזמן אמת על מסך, שלא היה זמין קודם לכן.
לצורך כך חברו בשיבא לאופגל, חברה-בת של אלביט מערכות. המערכות יתמקדו בארבעה תחומים שבהם זוהה פוטנציאל רב בפתרון בעיות: ניתוחי לב, רגל סוכרתית, זיהומים בחתך ניתוחי וניטור נשימתי. "השאיפה היא כי הטכנולוגיה התרמית, שסייעה עד היום לטייס ולחייל בשדה הקרב לזהות איומים ומטרות, תסייע לצוותים רפואיים לראות את הבלתי נראה ולמעשה תספק להם מידע חדש, שלא היה זמין להם עד כה", אומר צחי ישראל, מנכ"ל אופגל.
"המשמעות הכירורגית היא לאפשר למנתחים לראות מעבר ליכולת שניתנה על ידי בורא עולם", מסביר ד"ר אורקין. "העין היא חיישן פיזיולוגי ואנחנו רוצים להוסיף עוד חיישנים שיאפשרו לראות את הבלתי נראה. היום יש אולטרסאונד ו-MRI. החזון שלנו הוא פיתוח של דימות חדשה. המערכת כוללת מצלמת סטילס או וידאו שבהן רואים את זרימת הדם לאחר שיחזור אספקת הדם, בניתוח מעקפים למשל, כדי לוודא שאין עוד חסימות, שזרימת הדם תקינה".
אז מה עושים היום בחדר הניתוח?
"מקווים לטוב, ושיעור ההצלחה הוא לא רע, אבל כן מייצרים סיבוכים. בעתיד הקרוב ממש נוכל לתעד לא רק את זרימת הדם אלא גם אם היא תקינה".
המשימה הבאה של אורקין ועמיתיו - פרופ' אבירם ניסן, מנהל המחלקה לכירורגיה כללית ואונקולוגית; וחזי נחמן-פרחי, יועץ טכנולוגיות מתקדמות בזרוע החדשנות של שיבא – ARC, היא לנטר באותו אופן כל שתל, מתלה (מילוי חסרים של רקמה רכה), שאמור לקבל דם ממקור לא טבעי כמו השתלת אברים. "כך נוכל לקבל עוד מידע נסתר תוך כדי הניתוח".
פרויקט נוסף "ומשמעותי מאוד", מציין אורקין, הוא שימוש בצילום תרמי למעקב אחרי חולי סוכרת לפני פיתוח סיבוכים כמו "רגל סוכרתית" - כיבים בגפיים תחתונות, שגורמים לקטיעות גפיים "וישראל במקום הראשון והלא טוב כאן. היום ההתבוננות נעשית בעין בלתי מזוינת, וזה כבר מאוחר מדי. יש בדיקות אבל מגיעים אליהן באיחור. אנחנו רוצים לראות, בעזרת אותה דימות, שינויים עדינים בגפיים לפני שנגיע לנקודת האין-חזור".
הדמיה תרמית - כך זה נראה
(צילום: אופגל)
באופן דומה מבקשים המפתחים להטמיע את המערכת לצורך זיהוי של זיהום בפצעים לאחר ניתוח, "סיבוך קשה שמגדיל תחלואה והוצאות, המטופלים לא חוזרים לרמה התפקודית שלהם. אנחנו נוכל לזהות אותם הרבה לפני שהם נראים לעין ולפני שזה יהיה מאוחר יותר. המערכת תוכל להתריע במהלך הניתוח, לתת עצות למנתחים.
פיתוח נוסף ומסקרן מבקש לעשות שימוש ביכולת של הצילום התרמי "לראות" פחמן דו חמצני – סמן מובהק וייחודי בעולם לחיים, רק בעזרת המצלמה, ובלי חיבור של צינורות והנשמה לחולים.
למה זה טוב?
"זה יאפשר ניטור ללא חיבור למטופל, זה מאוד משמעותי כמעקב. למשל בפגיה: המצלמה מאפשרת לראות פחמן דו חמצני אצל פגים – זה מאוד משמעותי כמעקב. או באירוע רב נפגעים, כשצריך לדעת מי חי ולא לבזבז זמן ומשאבים על טיפול במתים. המצלמה סורקת את השטח ויודעת – מי שמוציא פחמן - חי, ומי שלא – מת. בהמשך ניתן יהיה לחשב על פי ה-CO2 שנפלט תפקוד לבבי וריאתי רק מהמידע מהמצלמה.
הטכנולוגיה, מבטיח אורקין, תגיע לצרכן בקרוב. "יש לוח זמנים ותוכנית עבודה, זה ממש בהישג יד ותלוי רגולציה". המצלמה כרגע גדולה יחסית ומשקלה כקילו וחצי אבל אורקין כבר חושב קדימה. "התחלנו לפתח אותה כמכשיר נייד. אני רוצה שזה יהיה כמו סטטוסקופ, שהרופאים יסתובבו עם זה בכיסים".
עד טיפת הדם האחרונה

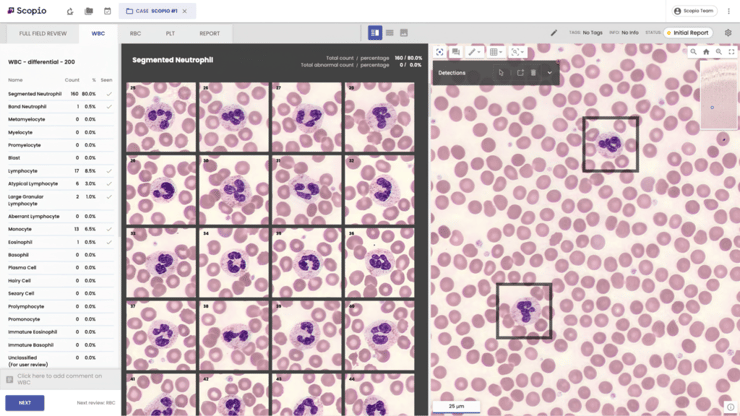
למרות שמדובר בבדיקה הנפוצה ביותר בעולם, מתברר שלא הרבה השתנה בתחום של בדיקת משטח הדם: "לוקחים משטח דם ובשיטה הקלאסית, שהייתה בשימוש מעל 100 שנה, מסתכלים על הבדיקה במיקרוסקופ. רוב העולם עדיין עובד ככה", אומר ארז נעמן, מייסד שותף ומנכ"ל טכנולוגיות ראשי של סקופיו לאבס, שהוקמה ב-2015 ביחד עם איתי חיות. "בעצם כל עולם המיקרוסקופיה נשאר מאחור. אדם יכול להסתכל גג על 200-100 תאים והאתגר הטכני של לסרוק את הדגימה לא היה פתור עד היום. מה שניתן להוציא מהמשטח לא מוצה עד הסוף".
ישנם למעלה ממאה מצבים קליניים שונים שניתן לאבחן היום במשטח דם - אנמיות מסוגים שונים, בעיות שקשורות לקרישיות, אלח דם וסוגים של סרטן הדם. בפתרונות הקיימים – הסריקה של המשטח חלקית ואפשר לפספס את האבחנה. המגבלה שמנעה עד כה מהתחום להתקדם היא, כצפוי, טכנולוגית: במיקרוסקופ יש יחס חליפין בין שדה ראייה ורזולוציה - כשעולים ברזולוציה - שדה הראייה קטן. לכן עד כה לא הייתה יכולת טכנית לבדיקות של משטחי דם ומח עצם – שם צריך להסתכל לתוך האברונים שבתא ונדרשת רזולוציה גבוהה.
לרזולוציה הזו נכנסה סקופיו לאבס, עם פלטפורמה ייחודית בעולם המשלבת את המיקרוסקופ הדיגיטלי שפיתחה, המאפשר לסרוק דגימות מיקרוסקופיות ברזולוציה של פי 100, הגבוהה בעולם, ולנתח את הדגימה. יכולת זו מתאפשרת בזכות טכנולוגיה מתקדמת של צילום חישובי (Computational Photography) מבוססת חומרה ותוכנה, באמצעותה ניתן "לצלול" לתוך הסריקה, לנוע בתוכה ולפענח את הבדיקה ברמת חדות גבוהה במיוחד. בנוסף, באמצעות אלגוריתמים מבוססי בינה מלאכותית, המערכת מנתחת את הדגימה ומאפשרות למומחים להתמקד באבחון ולא בחיפוש וסיווג של התאים, וכך משפרת את תהליכי קבלת ההחלטות בכל הקשור לזיהוי ואבחון חריגות ואנומליות.
"היכולת לסרוק פותחת אפיקים חדשים של מעבר לעולם הדיגיטלי. יש לזה סט גדול של יתרונות", מציין נעמן. "כשזה דיגיטלי וסרוק – ניתן לעשות עבודה מרחוק. אפשר להגיע למומחה מספר אחת שיסתכל על הבדיקה גם אם הוא לא באותו בית חולים. בסופי שבוע, כשחלק גדול מהצוות הבכיר נמצא בבית, המערכת שלנו מאפשרת להעביר אליהם להסתכלות מהירה מהבית. וברגע שזה דיגיטלי, גם אין בעיה להעביר עין שנייה. זה חוסך עבודה ומונע טעויות או אי הבנות. גם בימי קוביד השיטה מאפשרת להחזיק צוות מינימלי במעבדה, כשצוות האבחון יכול לעבוד מהבית".
המערכת כבר פועלת בבית חולים איכילוב בשימוש קליני כמערכת תומכת החלטה. "אם היום עושים לך ספירת דם – הדוח מצורף לתיק הרפואי". ישנם בתי חולים נוספים שעתידים להשתמש בפלטפורמה בזמן הקרוב.
6 צפייה בגלריה


"הטכנולוגיה שלנו מקצרת את זמן העבודה פר דגימה ב-60%". ארז נעמן ואיתי חיות, סקופיו לאבס
(צילום: דיוויד גארב)
אילו פידבקים כבר קיבלתם מהשטח?
"לפני חודשיים הגיע חולה עם סרטן במצב קשה והמומחה היה בבית. במקום שיקפיצו אותו – שלחו מהר חיבור ותוך שעה היה כבר אבחון עם סרטן אלים אבל שניתן לטיפול, וכבר בצהריים של אותו היום הוא נכנס לניתוח".
סקופיו לאבס מציעה מערכת תומכת החלטה. "אנחנו מנתחים את התאים הרלוונטיים, מסווגים, כולל מחלות, והמומחים מקבלים החלטה. יש 600 מיליון בדיקות משטחי דם בעולם מדי שנה, וכל אחת אורכת כ-20 דקות. אלו 200 מיליון שעות עבודה בשנה. הטכנולוגיה שלנו מקצרת את זמן העבודה פר דגימה ב-60%. זה מאפשר גם יותר הספק וגם סטנדרטיזציה של התהליך. ה-AI לא מתעייף, הדגימה כבר מנותחת על ידי המערכת. עם הזמן היכולות יגדלו ונוכל לאבחן מצבים יותר נדירים וחבויים בדגימה".
לאחרונה השלימה החברה סבב השקעה בהיקף של 50 מיליון דולר ובתחילת חודש ספטמבר התבשרו בסקופיו לאבס כי החברה קיבלה באירופה אישור ראשון מסוגו בעולם לניתוח דגימות מח עצם באמצעות המערכת. "העתיד מבחינתנו הוא למצות את כל מה שניתן למצות מהדגימה. איך לקחת את כל המידע שנמצא בטיפת הדם, מעבר למה שהמערכת היום יודעת לעשות, ולקחת את כל היכולות שלנו לקצה, לחזון שבו נהיה מסוגלים לאבחן מעבר ליכולת האנושית".
לבדוק מה שלום העובר בלי לקום מהספה
"לילה אחד, אחרי שגיסתי התקשרה ואמרה שהיא לא מרגישה את העובר, אשתי שאלה אותי - אתה לא יכול להמציא משהו פשוט, שאישה שלא מרגישה תנועות תוכל לדעת מה קורה?", מספר אלעזר זוננשיין, המנכ"ל והמייסד של Pulsenmore - אולטרסאונד ביתי למעקב היריון. לתינוקת של גיסתו שלום. מאז עברו לא מעט שנים וגם כמה מלחמות. "הייתי על הקו וב'צוק איתן' חזרתי לארץ. הבנתי שאני צריך לעשות שינוי גדול למבנה האולטרסאונד. למה יש בבית מדחום ומד לחץ דם, אבל אין אולטרסאונד?"
זוננשיין, מהנדס, ד"ר לאלקטרוניקה ובעל ניסיון רב בתחום האולטרסאונד, החל לפתח בבית מנוע אולטרסאונד המתחבר לסמארטפון ("גם הסלולרי הוא מחשב – למה צריך משהו גדול?") והתייעץ עם הקרדיולוג הישראלי-אמריקני פרופ' יצחק קרונזון ז"ל, "תותח-על בינלאומי לקרדיולוגיה. הוא יעץ לי להתעסק רק בקרדיולוגיה ולפתח מכשיר ביתי שיאפשר לרופאים האמריקניים לראות מרחוק הדמיה של הלב למטופלים לאחר ניתוח, וכך להבין מי באמת נדרש להגיע לבית החולים במקרה של החמרה בתסמינים. חזרתי אליו עם המכשיר והוא התעלף".
שאר השוק הגיב בהתלהבות פחותה. "הקרדיולוגים הישראלים אמרו לי שכאן, אם מישהו לא מרגיש טוב, הוא פשוט נכנס לבית חולים - בין רמב"ם לסורוקה יש רק 200 ק"מ. חזרתי עם הזנב בין הרגליים". גם ג'נרל אלקטריק לא הביעו עניין בהשקעה. "אמרו לי – זה מוקדם ומסובך, תבוא שוב בעוד כמה שנים".
6 צפייה בגלריה


הסריקות עולות דרך האפליקציה לענן מאובטח ומגיעות באופן אוטומטי למוקד האולטרסאונד של הקופה
(צילום: pulsenmore)
לזוננשיין הציעו להיפגש עם הגניקולוג פרופ' שלמה משיח. "הוא זימן אותי באותו יום אליו הביתה. אשתו ז"ל השתתפה בפגישה ואמרה לו – 'שלמה, זה ישנה את כל הוורקפלואו אצל נשים היריוניות'. משיח כתב לי באותו רגע צ'ק של 100 אלף דולר". את הגושפנקה האמיתית לכך שהוא מחזיק בקילר אפליקיישן, קיבל זוננשיין למחרת היום. "משיח הפנה אותי למומחה האולטרסאונד פרופ' ישראל מייזנר. כשהגעתי למרפאה הייתה שם מטופלת. ישראל נתן לה לסרוק בעצמה בעזרת המכשיר ולמצוא את הלב של העובר. היא התלהבה ובעלה ביקש להשאיר את המכשיר אצלם .'תגיד לי כמה זה עולה', הוא אמר, שם יד על המכשיר והוציא 3,000 שקל מהכיס, 'רק תשאיר את המכשיר'". וכן, גם פרופ' מייזנר ביקש באותו רגע להצטרף למשקיעים בחברה.
איך זה עובד? באמצעות האולטרסאונד הביתי האישה יכולה לסרוק את עצמה על פי ההנחיות המפורטות המלוות אותה שלב אחר שלב באפליקציה, כדי לוודא שהסריקה (שנמשכת כחמש דקות) מבוצעת באופן תקין. הסריקות עולות דרך האפליקציה לענן מאובטח ומגיעות באופן אוטומטי למוקד האולטרסאונד של הכללית, שם נבחנת תקינות שלושת המדדים החיוניים לבריאות העובר: דופק עוברי, תנועות עובר וכמות מי שפיר.
"לא מזמן הייתה אישה שעשתה סריקה במכשיר אחרי שלא הרגישה תנועות. במוקד ראו שאין מי שפיר והורו לה להגיע בדחיפות לבית החולים. תוך שעה ועשר דקות ממועד הסריקה כבר יילדו אותה. יש עוד מקרים דומים כאלה. זה לא רק להציל את עובר, זה להציל את כל המשפחה"
האישה מקבלת קישור לתוצאות האבחון ובמקרים שבהם ישנה סיבה להמשך בירור, הרופא\ה או הטכנאי\ת יוצרים קשר באופן מידי עם המטופלת ומנחים אותה לגבי המשך טיפול או הגעה למוקד רפואה דחופה. השירות כולל עד 50 סריקות וזמין למבוטחות כללית מושלם במחיר מסובסד של 350 שקל, החל משבוע 14, ואינו מתאים למעקב בהריונות מרובי עוברים.
"הקורונה הרגה הרבה חברות אבל לנו היא עשתה הרבה טוב. משרד הבריאות חיפש פתרון וקידם אותנו מהר מאוד", מסביר זוננשיין. עד היום מכרה החברה 20 אלף יחידות של האולטרסאונד הביתי לכללית. והמוצר מופץ גם בארה"ב, אירופה ויפן. כיום כ-5,000 נשים בישראל משתמשות בשירות. "נערכות 170-150 סריקות מדי יום בארץ. זה פחות 150 נשים שמגיעות למיון", מציין זוננשיין. "לא מזמן הייתה אישה שעשתה סריקה במכשיר אחרי שלא הרגישה תנועות. במוקד ראו שאין מי שפיר והורו לה להגיע בדחיפות לבית החולים. תוך שעה ועשר דקות ממועד הסריקה כבר יילדו אותה. יש כבר שבעה-שמונה מקרים דומים כאלה. זה לא רק להציל את עובר, זה להציל את כל המשפחה".
עכשיו, אחרי שהבחירה במעקב אחרי היריון הוכיחה את עצמה, זוננשיין מספר שבחברה חזרו לעבוד גם בתחום הקרדיולוגיה. "יש לנו ניסוי בסורוקה עם חולי ספיקת לב, ומקווים שבשנה הבאה כבר יציעו את השירות". עוד יישום לאולטרסאונד הביתי שנמצא בפיתוח הוא בדיקה של בשלות הזקיקים לצורך הפריה חוץ-גופית. "במקום לטרטר נשים למרפאה יום אחרי יום השכם בבוקר כדי למדוד את גודל הזקיקים ואת עובי הרקמה, פיתחנו מכשיר שמאפשר להן לעשות את זה ערב קודם בבית. קופת חולים ביקשה פיתוח דחוף וזה המכשיר הבא שייצא לשוק".
GE Healthcare, זרוע שירותי הבריאות של ג'נרל אלקטריק השקיעה לאחרונה 50 מיליון דולר בחברה, לפי שווי של 300 מיליון דולר. "כן, הם הצטערו שלא נכנסו אז, כשפניתי אליהם", אומר זוננשיין.
עושים סדר בארון התרופות

אם הגעתם לגיל שבו רשימת התרופות היומית ארוכה יותר מהרשימה למכולת, הנה פיתוח חדש שכדאי שתכירו: טכנולוגיה המשלבת בינה מלאכותית ויכולות לימוד מכונה, שמאפשרת לזהות את מטופלים בעלי סיכוי גבוה לסיבוכים בשל משטר תרופות לא תקין.
יורם הורדן הוא מנהל התפעול הראשי ומנהל הטכנולוגיה הראשי ה-FeelBetter חברת הזנק ישראלית שאותה ייסד לפני ארבע שנים ביחד עם ליאת פרימור, מנכ"לית החברה ומהנדסת גם היא, עם ניסיון פרמקולוגי בחברת התרופות טבע. השניים פיתחו מערכת מבוססת מידע מהתיק הרפואי, לזיהוי מטופלים בעלי סיכוי גבוה לסיבוכים בשל משטר תרופות לא תקין בקרב אוכלוסיית הגיל השלישי, המשתמשת במספר רב של תרופות במקביל.
6 צפייה בגלריה


"זיהוי בזמן יכול למנוע אשפוזים מיותרים שהסיבה להם היא אי התאמה של התרופות למצבו הנוכחי של המטופל". יורם הורדן וליאת פרימור
(צילום: איתמר אהרוני )
המערכת מסנתזת ומנתחת נתוני בריאות ממקורות מרובים כדי לחזות אילו מטופלים מעל גיל 65 - עם ריבוי מצבים כרוניים ועם משטר תרופתי מורכב - הם בעלי הסיכון הגבוה ביותר להידרדרות, ולאשפוז בגין טיפול בריבוי תרופות שאינו מיטבי. המערכת משתלבת בהליך הייעוץ הרוקחי, ומכינה דוח מתקדם לרופא או לרוקח המציף נקודות להתערבות במשטר התרופות של המטופל. "כשמטופלים לוקחים חמש ויותר תרופות במקביל, לטיפול בסוכרת, יתר לחץ דם, בעיות לבביות – שם היכולת של רופא המשפחה או המערכת למצוא את האופטימיזציה בטיפול כדי לשמור את כל המצבים מאוזנים ולוודא שלא ייגרם אימפקט שלילי מהתרופות או כתוצאה מאינטראקציה בין תרופתית – היא מאוד מורכבת", מסביר הורדן, "זיהוי בזמן יכול למנוע אשפוזים מיותרים שהסיבה להם היא אי התאמה של התרופות למצבו הנוכחי של המטופל, גם אם הן התאימו כאשר ניתנו".
הטכנולוגיה המופעלת בידי בינה מלאכותית ויכולות לימוד מכונה, מאפשרת לזהות את הצורך בהתערבויות קליניות פוטנציאליות ולהתאמה אישית של תרופות. למעשה, הפיתוח של FeelBetter נותן שירות שעד כה אפשר היה לקבל מרופא גריאטרי מומחה כשירות פרימיום למי שיכול להרשות לעצמו באופן שוטף, כי יש צורך כל הזמן באיזון מחדש. "בנינו מערכת שיודעת לעשות את זה על מאות אלפי מטופלים ויודעת לעשות גם מעבר לכך – כי אחרי שבנינו את המודל והשתמשנו בדאטה בייסים של מידע פרמקולוגי, אנחנו מגלים הרבה דברים ומידע שלא נגיש לרופאים באופן שוטף, כשהם בוחנים מקרה פרטני של מטופל".
לטובת המחקר, קופת חולים לאומית הנגישה לחברה מידע של 150 אלף מטופלים בגיל השלישי על פני 20 שנה, כולל בדיקות דם, אבחונים, אשפוזים ותרופות, במטרה לטייב את המודל ולאפשר גם לזהות מטופלים בסיכון כדי להפנות אליהם את המשאבים הנדרשים כדי שלא יתדרדרו לאשפוז. "המערכת גם יודעת לעקוב על האימפקט אחרי השינוי עליו המליצה, וכך היא סוגרת מעגל".
לאחר מחקר ופיילוט אצל מספר רוקחים יועצים, הוטמעה המערכת בקרב כל הרוקחים היועצים של הקופה תהליך דומה נעשה בבוסטון, ארה"ב, עם בית החולים Brigham and Women's, "והוכחנו גם שם שאותו אלגוריתם מאפשר לזהות מטופלים בסיכון ולתת המלצות. בימים אלה החברה מתרחבת בשיתופי פעולה נוספים עם ארגוני בריאות בישראל ובארה"ב ולכבוד ראש השנה פתחה את המשרדים שלה בארה"ב.
תוכניות לעתיד?
"הכיוון הוא רפואה אישית. יש לנו כבר 30 מיליון אירועי מטופל במערכת, והשאיפה היא שנוכל מראש לבוא ולהגיד לרופא או לרוקח מה נדרש פר אותו מטופל, בהתחשב במגדר, רקע וגנטיקה מסוימים. היום זה נעשה דרך ניסוי וטעיה. אנחנו בונים את ההמלצות של התרופות שנכון לתת למטופל המורכב הזה. פרסונליזציה של תרופות - זה הכיוון של הרפואה היום, וזה מעניין כמובן גם את חברות התרופות עצמן".
קוקפיט בחדר הניתוח

"התפיסה של ביוניקס היא לייצר אקו-סיסטם חדש ולהטמיע את החזון של קוקפיט בחדר הניתוח - סביבת עבודה שבה כל המידע נגיש ויזואלית דרך מערכת הראש, עם שליטה ומערכת מחשוב חזקה שיודעת לעשות את המיזוג בין כל המערכות בזמן אמת. חדר הניתוח העכשווי כולל היום עומס רב של מכשירים מסוגים שונים, מורכבים מאוד ופעמים רבות ללא תקשורת ביניהם. אנחנו רוצים שהשליטה של המנתחים במערכות של חדר הניתוח תהיה כמו זו של הטייסים, וכמו הטייס – גם המנתח או המנתחת יהיו במרכז", מסביר רון שניידר, מנכ"ל קבוצת החברות ביוניקס, ומייסד שותף.
הריפרור לטיס הוא לא מקרי. שניידר היה חבר בצוות הפיתוח של אלביט בחטיבת כלי הטיס כשהחלה עבודת הפיתוח על הקסדה לפני 12 שנה. היום ביוניקס פועלת כחברה עצמאית (למעשה כבר כשתי חברות, בעקבות פיצול שנערך לפני שנה) ואלביט נותרה כאחת מבעלי המניות, לצד ג'ונסון אנד ג'ונסון ומשקיעים נוספים.
6 צפייה בגלריה
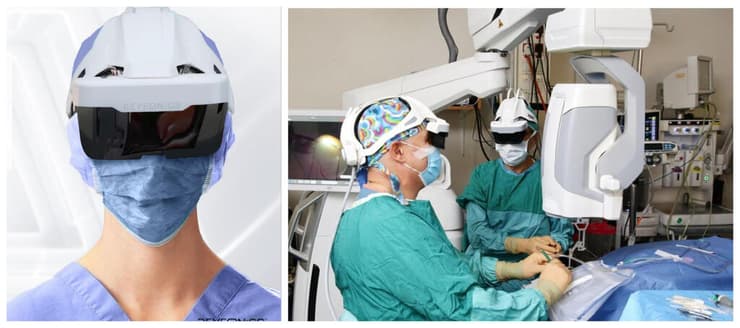

סביבת עבודה שבה כל המידע נגיש ויזואלית דרך מערכת הראש. ביוניקס בחדר הניתוח
(צילום: ביוניקס)
הפלטפורמה של ביוניקס משלבת מציאות רבודה, הדמיה תלת-ממדית ועיבוד מידע מבוסס בינה מלאכותית. היא מתבססת על סריקות CT שנעשות למנותח לפני הניתוח והמרה שלהן לתלת-ממד. "בניתוח עצמו זה מותאם לאנטומיה הקשיחה של העצמות – שם אין שינויים בין הצילום לניתוח", מחדד שניידר. המידע המשולב, לרבות הצגת תמונה מלאה באיכות גבוהה של כל השדה הניתוחי, מוצג לעיני המנתח ונשלט על ידו דרך מערכת הראש. הפלטפורמה מרכזת מידע הנדרש למנתח ממערכות רפואיות שונות כדי לתמוך בקבלת החלטות בזמן הניתוח.
 רון שניידר
רון שניידרהמוצר הראשון שכבר נמצא בשימוש באיכילוב ("ובקרוב במקומות נוספים בישראל") ובעיקר בארה"ב, הוא בתחום ניתוחי העיניים. ביוניקס חתמה על הסכם הפצה עם BVI Medical, ענקית ציוד לרפואת עיניים. במקביל, החברה פועלת להתאמת המוצר לניתוחים אורתופדיים, לניתוחי מוח ולניתוחים זעיר-פולשניים נוספים. "עשינו פלטפורמה חזקה מאוד מבחינת החומרה ועכשיו אנחנו מלבישים עליה אפליקציות חדשות, יכולות חדשות".
משקלה של הקסדה אמנם לא גבוה, כחצי קילו, אך שניידר מודה שלעיתים יש חסמים מצד המנתחים לחבישת המכשור החדש. "זה תלוי בתחומים הרפואיים. במיקרו-כירורגיה מקובל לנתח תחת מיקרוסקופ ומנתחים בניתוחי עיניים למשל יושבים כפופים עם עיניים מוצמדות למיקרוסקופ יום ניתוחים שלם – מה שיוצר עומס גדול על הצוואר ועמוד השדרה ותלונות על כאבים. המערכת שלנו קלה יחסית ולא מורגשת על הראש. היא מאפשרת להם לשבת בפוזיציה נוחה, בלי הגבלה, ולהזיז את הראש תוך כדי הניתוח. זה הרבה יותר ארגונימי.
"באורתופדיה יש חסם מסוים. צריך לפנות לאוכלוסיות שמוכנות לזה. ככול שהערך משמעותי יותר, כך יקבלו את זה יותר. פתרונות רובוטיים אחרים יכולים לבוא עם נפח גדול החדר הניתוח, מחיר מאוד גבוה או סט-אפ מורכב לפני הניתוחים".
כמה זמן לוקח להתרגל לעבודה עם הקסדה?
"זה נשמע אולי מוזר אבל בניתוחי עיניים זה לוקח בין עשר דקות לחצי שעה של הדרכה והתנסות על המערכת, ותוך יום-יומיים של ניתוחים מתרגלים לחלוטין. זה בעיקר כי התכנון המוצרי מאוד אינטואיטיבי, ונבנה על תנועות אנושיות ומנח טבעי, לכן קל מאוד למנתחים להתרגל לזה".
רופא לא עייף לכל מטופל

כמעט כל מי שהתלבט באמצע הלילה האם מצבו (או מצב הקרובים לו) מחייב הגעה מיידית למוקד רפואי, היה רוצה להתייעץ עם גורם רפואי מוסמך, לפני שהוא נפרד מהפיג'מה לטובת נסיעה למיון, שסופה אינו ידוע וגם מידת נחיצותה אינה ברורה. ובעיקר – כי זה עלול להיות סיפור ארוך מאוד. כמה ארוך?
"אם היום ההמתנה הממוצעת במיון היא 3.6 שעות בממוצע, אנחנו במהרה מגיעים כבר לשמונה שעות. וזו לא ספקולציה – זהו משך ההמתנה כבר היום בסין", אומרת קירה רדינסקי, מנכ"לית חברת Diagnostic Robotics. "קצב הכשרת הרופאים לא מצליח להדביק את הגידול באוכלוסייה ואנחנו צריכים למצוא פתרונות דיגיטליים כדי לעשות אוטומציה לחלק מעבודת הרופא – גם בחדרי המיון וגם ברפואת המשפחה, זה מפנה אותם לעסוק בהפעלת שיקול דעת וקבלת החלטות".
ההבנה שרבים מהמטופלים המגיעים למיון, היו יכולים להיות מטופלים במסגרות אחרות, דחופות פחות, ולהפחית את העומסים, היא שעמדה בבסיס הפיתוח של מערכת הטריאג' הדיגיטלי של Diagnostic Robotics. "המערכות שלנו יודעות לראיין את המטופל ולהתחיל להכין אותו למפגש עם הרופא, במטרה שכאשר המטופל יגיע, הכול כבר יהיה מוכן – הסיכום הרפואי, זיהוי של רמת הדחיפות, ואם נחוץ ייעוץ או בדיקות – כבר הגשנו את הבקשה דרך המערכת".
טריאז' דיגיטלי
זהו שאלון דינמי, אליו מתחבר המטופל באמצעות האפליקציה של הקופה. המערכת מתשאלת את המטופל על אודות מצבו ובמקביל שולפת מידע בזמן אמת מתיקו הרפואי. המערכת המבוססת על אינטליגנציה מלאכותית (AI), פרי ניסיון של 60 מיליארד ביקורים היסטוריים שנאספו בישראל, דרום אפריקה וארה"ב. היא בונה מתשובות המטופל אנמנזה (תקציר סיפור המחלה) בשפה טבעית, כאילו נכתב הסיכום על ידי רופא בשר ודם, ומתעדפת את המטופל בהתאם לחומרת מצבו.
 קירה רדינסקיצילום: עומר הכהן
קירה רדינסקיצילום: עומר הכהןבתום פיילוט מוצלח שבוצע במשך יותר משנה בלאומית, נכנס הטריאג' הדיגיטלי לשירות פעיל בקופה. "להערכתנו המערכת חוסכת כ-30% בזמן הטיפול במטופל. המיון הוא מיקרוקוסמוס לבעיה האמיתית שהולכת וגדלה ברפואת המשפחה – שחיקת הרופאים. הלחץ הולך וגדל כאשר היום לרופא משפחה יש במקרה הטוב שבע דקות בממוצע לפציינט. קשה לתחקר ככה. כשיש לך 2,000 פציינטים אתה לא תוכל לקרוא את כל התיק הרפואי שלהם כדי לתת להם את הטיפול האולטימטיבי. פה נכנסות מערכות הטריאז' שלנו. הן מרימות דגלים אדומים, מסתכלות על כל התיק הרפואי ומביאות סיכום לרופא עם המלצה. היא אומרת מה הרופא הממוצע היה עושה. זה גם מאפשר למצוא פתרונות מהירים יותר למי שמחכה לרופאים מקצועיים חודשים רבים.
"בפעילות שלנו בבית החולים מאיו קליניק, מצאנו שאין פער קליני בין הסיכומים שלנו ושל הרופא האנושי - רק שהמערכת שלנו לא שוכחת כלום. אני מגיעה לביצועים כמו של רופא. למעשה אני רופא לא עייף".
הפיתוחים של FeelBetter ו- Diagnostic מקודמים על ידי מיזם הטכנולוגיה והחדשנות Leumit Start. דווקא הקופה הקטנה ביותר בישראל (כ-750 אלף מבוטחים) פועלת בשת"פ עם חברות startup שונות לפיתוח פתרונות ומוצרים חדשניים, תוך התבססות על הנתונים (האנונימיים) שנאגרו אצלה ובמטרה לשלב אותם בשירותי הדיגיטל של הקופה.