זו אחת המחלות המתסכלות ביותר בעולם הרפואה, הגורמת לסבל רב לחולים, כאבים והפרעות במערכת העיכול, עד כדי פגיעה נפשית ובידוד חברתי. אלפי ישראלים סובלים מתסמונת המעי הרגיש, מחלה שאין לה אבחון מדויק וגם אין לה ריפוי. רופאים רבים עדיין אומרים לחולים שעליהם "לחיות עם זה" וכי אין טיפול יעיל. מסמך הנחיות חדש של האיגודים לגסטרואנטרולוגיה ונוירו-גסטרואנטרולוגיה של ההסתדרות הרפואית מציג את מגוון הטיפולים הוותיקים והחדשים, ששילוב שלהם עשוי לשפר משמעותית את חייהם של הסובלים.
קראו עוד:
תסמונת המעי הרגיש (שכונתה בעבר "תסמונת המעי הרגיז"), היא התסמונת הגסטרואנטרולוגית השכיחה ביותר ואחת מעשר התסמונות המאובחנות ביותר בעולם המערבי. המחלה מתוארת כבר בשנת 1818 והיא פוקדת לפי ההערכות עד כ-25 אחוז מהאוכלוסייה הבוגרת, כאשר כ-70% מהחולים הן נשים.
החולים בתסמונת זו סובלים מאיכות חיים ירודה, הם נעדרים יותר מהעבודה (עד פי שלושה, א"ג), מגיעים בתדירויות גבוהות מאוד לרופאים עקב תלונות הקשורות בעיקר למערכת העיכול או לאיברים אחרים בגוף, מתבגרים נעדרים לעיתים קרובות מבית הספר וסובלים לעתים מריחוק חברתי, דיכאון וחרדה.
רופאים רבים מגדירים את הטיפול בתסמונת המעי הרגיש במונחים שליליים כמו "קשה" או "מתסכל", הנובעים במידה רבה מתחושת חוסר אונים של מי שמתמודד עם מצב רפואי קשה להבנה ולטיפול. רגשות התסכול הללו מושלכים לעתים על החולים, שעשויים להיתפס כ"בעייתיים" ו"מתסכלים" בעיני חלק מהצוותים הרפואיים, אף שסבלם הוא ממשי
תסמיני המחלה מתחילים לרוב בגיל ההתבגרות או בתחילת שנות העשרים, והם נמשכים בשלבים אלו לפחות שלושה חודשים. החולים סובלים מכאבים עוויתיים בבטן התחתונה, עם הקלה לאחר התרוקנות. הכאבים מוחמרים עקב לחץ ומתח נפשי עד שעתיים לאחר הארוחה, והם בדרך-כלל אינם מופיעים בלילה. לעתים מופיעים גם עצירות, שלשול או שניהם לסירוגין, בשילוב נפיחות. האבחנה מתבצעת בעיקר על ידי סיפור המקרה בשילוב בדיקות דם, גסטרוסקופיה או קולונוסקופיה, שנועדו לשלול מחלות אחרות של מערכת העיכול.
רופאים רבים מגדירים את הטיפול בתסמונת המעי הרגיש במונחים שליליים כמו "קשה" או "מתסכל", הנובעים במידה רבה מתחושת חוסר אונים של מי שמתמודד עם מצב רפואי קשה להבנה ולטיפול. רגשות התסכול הללו מושלכים לעתים על החולים, שעשויים להיתפס כ"בעייתיים" ו"מתסכלים" בעיני חלק מהצוותים הרפואיים, אף שסבלם הוא ממשי.
מומחי ההסתדרות הרפואית ציינו במסמך ההנחיות: "נוכל לשנות רבות מתחושות אלו אם נכיר כלים טיפוליים יעילים, ונדאג לתאום ציפיות ביחס לטיפול. תסמונת המעי הרגיש היא אכן הפרעה כרונית שאינה בת ריפוי, ורוב המטופלים ימשיכו לסבול ממנה ברמה זו או אחרת לאורך שנים. יחד עם זאת, ישנם כלים טיפוליים שיכולים לשפר את איכות חיי מטופלינו וכדאי להכירם. הניסיון גם מוכיח שכאשר יעדי הטיפול מוצגים כשיפור בתסמינים, בתפקוד ובאיכות החיים - מרבית החולים ישמחו לחתום על יעדים בני השגה אלו".
על פי ההנחיות, הגישה הטיפולית בתסמונת צריכה להתבסס על הגישה הביו-פסיכו-סוציאלית, המשלבת טיפול רגשי ונפשי לצד טיפול תרופתי, ומעל לכל אלה קשר טיפולי טוב בין החולה והרופא המושגים באמצעות הקשבה, אפתיה, הסבר ברור ותיאום ציפיות, כאשר הרופא מוביל מהבחינה המקצועית. על הרופא להבהיר שהטיפול מיועד להביא לשיפור בתסמינים ובאיכות החיים ולא ל"ריפוי", ולהקפיד על שמירה על רצף טיפולי תוך תחושה ש"הרופא נמצא שם בשבילם".
תזונה – מה ואיך לאכול
רוב הסובלים מהתסמונת מייחסים חלק מתלונותיהם להשפעה מזיקה של מרכיבים בתזונה. למרות זאת, עד לאחרונה לא היו הנחיות תזונתיות המבוססות על מחקרים נרחבים, ורק בשנים האחרונות נצבר ידע רב המחדש ומבסס את השימוש בכללי תזונה נכונה.
בהנחיות מציינים המומחים כי אין תחליף לגישה תזונתית מותאמת אישית, המתייחסת לניסיון העבר, ולאיתור רגישות לרכיבי מזון. מעבר ל"מה אוכלים", ישנה חשיבות גדולה גם ל"איך אוכלים". התנהגות אכילה נכונה הכוללת חלוקת ארוחות במהלך היום, אכילה איטית בישיבה, לעיסה טובה, והימנעות מארוחות גדולות בשעות המאוחרות של הלילה - משמעותית מאוד לשליטה על התסמינים.
להמלצות כלליות כגון: הימנעות ממזון חריף, הפחתה בצריכת אלכוהול, קפאין ושומן בתזונה והימנעות ממזון מתועש ומעובד, ישנה תמיכה בספרות הרפואית ומקום בטיפול התזונתי. עם זאת, תזונה נטורופתית ודיאטה על בסיס רמות נוגדנים בדם, המוצעות לחלק מהלוקים בתסמונת בפרסומים שונים, אולי מסייעות לחלקם, אולם אין להן תמיכה בספרות הרפואית.
תוספת סיבים ופרוביוטיקה
בהנחיות מציינים המומחים גישת תזונה עיקרית לה דווקא כן קיימות עדויות ליעילותה בספרות הרפואית. מדובר בדיאטה דלת FODMAP, קיצור של פחמימות שאינן נעכלות ונספגות ביעילות במעי הדק. פחמימות אלה מפורקות במעי הגס בתהליכי תסיסה המביאים להחמרה בתסמינים. על בסיס הנתונים שפורסמו בגישה זו, ממליצים המומחים לסובלים מהתסמונת עם שלשולים או עצירות להתמיד בדיאטה זו, כאשר השיפור המדווח בספרות עשוי להגיע ל- 70 אחוז.
6 צפייה בגלריה

ניתן להמליץ על ניסיון טיפולי בפרוביוטיקה, בעיקר במטופלים עם שלשולים, ריבוי גזים ונפיחות
(צילום: Shutterstock)
הגברת צריכת סיבים תזונתיים כטיפול תזונתי בתסמונת הוא מקובל, אך יעילותו בהפחתת תסמינים לא ברורה על פי מחקרים שנסקרו. השימוש בפרוביוטיקה גם הוא לא הוכח חד-משמעית כמשפר תסמינים, אולם לאור פרופיל בטיחותי מעולה של תוספים אלה, כותבים המחברים כי ניתן להמליץ על ניסיון טיפולי בפרוביוטיקה, בעיקר במטופלים עם שלשולים, ריבוי גזים ונפיחות. עם זאת, נכון להיום העדויות לא מאפשרות להמליץ על תכשיר ספציפי.
טיפול תרופתי
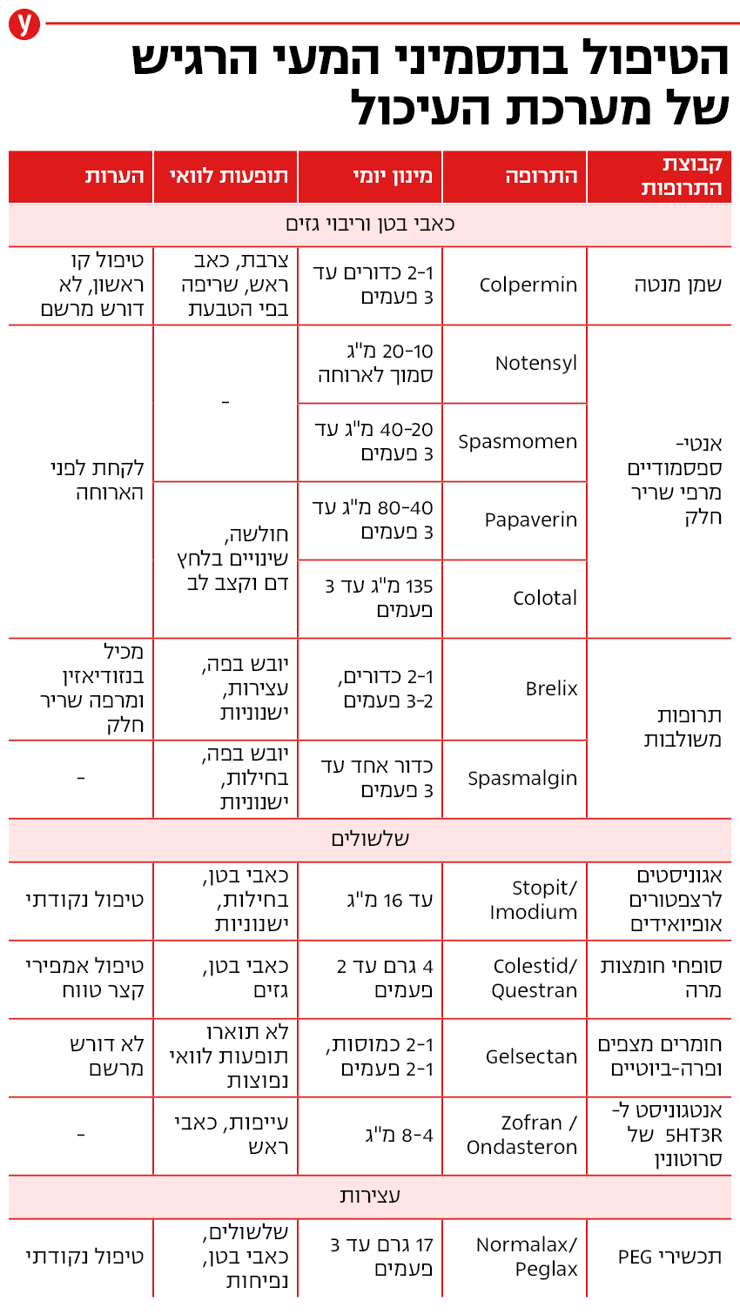
הטיפול התרופתי בתסמונת המעי הרגיש כולל התערבות במספר מנגנונים, ומטרתו להקל על התסמינים המרכזיים של החולה. הטיפול יכול להיות קבוע, לדוגמא טיפול בכאבי הבטן בעצירות או בשלשול, או טיפול לתקופות קצרות בזמן התלקחויות.
לתרופות נוגדות דיכאון יש השפעה גם על מצבם הנפשי של החולים, שלעתים קרובות סובלים גם מהפרעות דיכאון וחרדה כתוצאה מהתסמונת
חלק מהתרופות משפיעות ישירות על מערכת העיכול, ואחרות הן תרופות המכונות "נוירו מודולטוריות" המשמשות גם בעולם הפסיכיאטריה והנוירולוגיה (דוגמת נוגדי דיכאון), שנמצאו יעילות גם בהשפעה על תנועתיות מערכת העיכול ובהפחתת הכאב והסבל של החולים. לתרופות נוגדות דיכאון יש השפעה גם על מצבם הנפשי של החולים, שלעתים קרובות סובלים גם מהפרעות דיכאון וחרדה כתוצאה מהתסמונת.
6 צפייה בגלריה

פרוזק/ פריזמה. התרופות יעילות גם בהשפעה על תנועתיות מערכת העיכול ובהפחתת הכאב והסבל
(צילום: shutterstock)
ההנחיות ממליצות לרופאים להדגיש כי התרופות אינן בבחינת טיפול פסיכיאטרי, אלא טיפול בתסמינים הגסטרו-אנטרולוגיים. הטיפול ניתן במינונים נמוכים מאלו שניתנים להתוויות פסיכיאטריות, ואינו רומז שלמטופל יש בעיה נפשית. יחד עם זאת, כאמור, הטיפול יוכל להפחית תחושות מתח וחרדה המלווים פעמים רבות את המטופלים ומחמירים כשלעצמם את התסמינים. הטיפול התרופתי אינו כרוך בהיווצרות תלות או התמכרות, כך שניתן תמיד להפסיקו במידת הצורך.
למי מתאים טיפול פסיכולוגי
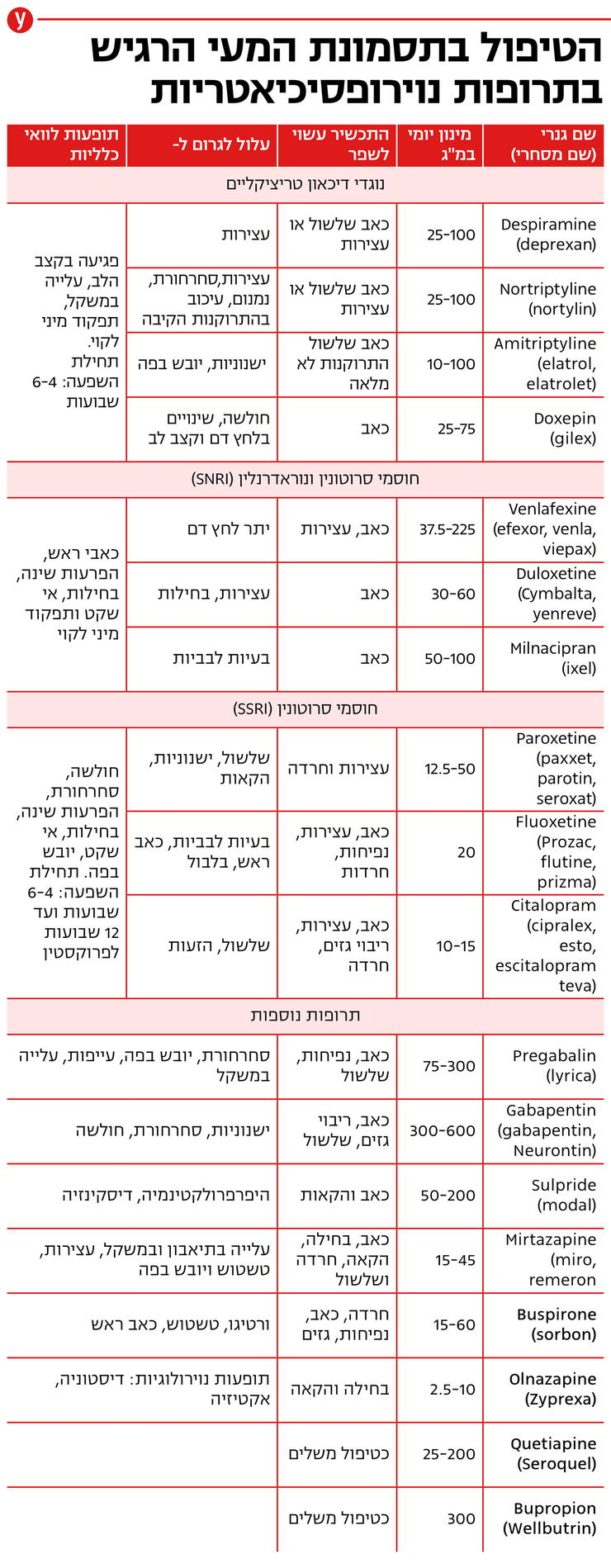
בבסיס תמונת המעי הרגיש נמצאת הפרעה בקשר בין המוח למעי וכאמור במקרים רבים היא מלווה גם בתחלואה פסיכיאטרית, בעיקר דיכאון, חרדה, הפרעות "סומטיזציה" (השלכה של מצב נפשי על תלונות רפואיות), והיסטוריה של טראומה נפשית. בין אם התחלואה הפסיכיאטרית היא שגורמת לתסמונת ובין אם היא מופיעה בעקבותיה, אין ספק שנוכחותה קשורה קשר הדוק למהלך וחומרת התסמונת. אי לכך הטיפול בתסמונת צריך לכלול גם מגוון טיפולים פסיכולוגיים והתנהגותיים.
כאשר מציגים למטופלים את בעייתם לא כהפרעה פסיכיאטרית, אלא כהפרעה גופנית המוחמרת ממצבים רגשיים, ואת עצמם כלכודים במעגל קסמים בו התסמינים מחמירים את המצב הנפשי והמצב הנפשי מחמיר את התסמינים - נכונות המטופלים לדון באספקטים אלו של התסמונת משתפרת
למרות שטיפולים פסיכולוגיים אינם גורמים לתופעות לוואי גופניות, מטופלים לא מעטים עדיין מתנגדים להם ממגוון סיבות: חשש מסטיגמה חברתית, רצון למצוא בכל מחיר את "שורש הבעיה", קושי בהפנמת קיום בעיה תפקודית, לעומת הפרעה אורגנית ותפיסת הטיפול הנפשי כהבעת אי אמון בסבל הגופני האישי. כאשר מציגים למטופלים את בעייתם לא כהפרעה פסיכיאטרית, אלא כהפרעה גופנית המוחמרת ממצבים רגשיים, ואת עצמם כלכודים במעגל קסמים בו התסמינים מחמירים את המצב הנפשי והמצב הנפשי מחמיר את התסמינים - נכונות המטופלים לדון באספקטים אלו של התסמונת משתפרת פלאים.
6 צפייה בגלריה


לכודים במעגל קסמים בו התסמינים מחמירים את המצב הנפשי והמצב הנפשי מחמיר את התסמינים
(אילוסטרציה: Shutterstock)
על קשיים אלו בקבלת הטיפול הפסיכולוגי מתווספים גם עלותו הכספית, הצורך בהשקעת זמן, וזמינות השירותים בקהילה ובבתי החולים. אין כללים מחייבים לגבי מתי וכיצד לשלב את הטיפול הפסיכולוגי. ככלל, מטופלים בעלי תחלואה פסיכיאטרית נלווית, מטופלים המביעים בעצמם עניין בגישות לא-תרופתיות, או כאשר הטיפול תרופתי כשל, מהווים מועמדים טובים לגישות אלו. על פי הספרות הרפואית, מספר טיפולים פסיכולוגיים וטיפולי גוף-נפש הראו יעילות בטיפול בתסמונת ובהם טיפול התנהגותי קוגניטיבי, וטיפול בהיפנוזה מכוונת למעי.
רפואה משלימה וקנאביס: חסר מחקר מבוסס
על אף שרבים מצמחי המרפא שנבדקו הראו יעילות בטיפול בחולים, מרבית המחקרים היו באיכות נמוכה ולכן המומחים קובעים כי לא ניתן להמליץ עליהם בשלב זה. בטיחות הטיפול בצמחי מרפא לא נבדקה ביסודיות ועל כן, יש להשתמש בתכשירים אלו במשנה זהירות, הם מציינים. אין גם מידע מבוסס דיו לגבי טיפול בעיסוי, רפלקסולוגיה או דיקור סיני ולכן, בשלב זה אין המלצה על טיפולים אלו. ההנחיות קובעות כי קיים צורך בביצוע מחקרים מבוקרים לבחינת יעילות צמחי מרפא וטיפולי מגע כטיפול בתסמונת.
השימוש בקנאביס לצרכים רפואיים מגוונים הולך וגדל בעולם וגם אצלנו בישראל. מאחר שההתעניינות בטיפול זה הולכת וגדלה גם מצד רופאים, צורפה בהנחיות התייחסות גם לקנאביס. ככל הנראה, ל-CBD יש יכולת השפעה על מערכת העצבים לשיכוך כאב, ובמחקרים על בעלי חיים נמצא כי הוא מפחית חרדה. מכאן שקיים לפחות בסיס תיאורטי לנסות קנאביס רפואי בחולי התסמונת, שרובם מדווחים על כאבי בטן.
מחקרים על קנאביס רפואי בחולי התסמונת שבדקו את השימוש במרכיב THC סינטטי, הראו תוצאות סותרות. המומחים קובעים שעדיין אין מידע מבוסס דיו לגבי יעילות קנאביס רפואי בתסמונת, ולכן בשלב זה לא ניתן להמליץ עליו.










