סרטן הלבלב רושם עלייה מדאיגה בשכיחותו באוכלוסייה בשנים האחרונות. בשקט-בשקט הוא הולך ותופס את מקומו כאחד מסוגי הסרטן המובילים כגורמים לתמותה בעולם המערבי. היום (ה') נפטרה הזמרת קורין אלאל - אגדת המוזיקה הישראלית - במחלקה האונקולוגית במרכז הרפואי שיבא בתל השומר. היא סבלה מסרטן הלבלב.
בשל האיחור בהופעת הסימפטומים, המחלה מציבה אתגרים משמעותיים לצוותי הרפואה. מה חשוב לדעת, וכיצד ניתן לטפל ואף לזהות אותו בשלב מוקדם? ביררנו עם שורה של מומחים בכירים ברמב"ם ובאיכילוב. צפו בהסבר של ד"ר ארז הסניס מהיחידה למניעת ממאירויות במערכת העיכול במרכז הרפואי רמב"ם:
מהו הלבלב?
"הלבלב הוא איבר פנימי המורכב למעשה מבחינה מיקרוסקופית משתי בלוטות שמאוחדות לבלוטה אחת. תפקידו, כמו שאר הבלוטות בגוף, להפריש אנזימים והורמונים שונים, כמו למשל בלוטת התריס שמייצרת את הורמוני התריס, ובלוטות השד שמייצרות חלב", מסביר ד"ר ארז הסניס, רופא בכיר ביחידה למניעת ממאירויות במערכת העיכול במכון הגסטרואנטרולוגי במרכז הרפואי רמב"ם, וחוקר סרטן הלבלב.
לפי ד"ר הסניס, הלבלב מורכב משני איברים: "הלבלב האקסוקריני – החלק האחראי על ההפרשה החיצונית, המפריש אנזימים אל תוך מערכת העיכול באמצעות צינור שפוגש את מערכת העיכול בתריסריון. אנזימים אלו אחראים על פירוק החלבונים, הפחמימות והשומנים שאנו צורכים. זהו בעצם רוב שטחו של הלבלב", אומר ד"ר הסניס.
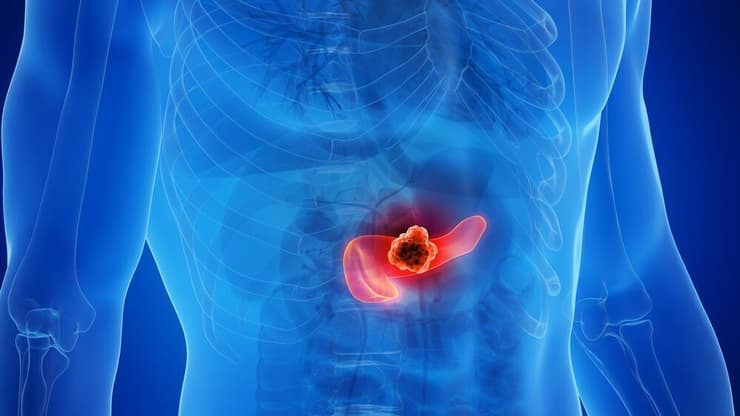
8 צפייה בגלריה

מפריש אנזימים למערכת העיכול. סרטן הלבלב פוגע באחד האיברים החיוניים
(צילום: shutterstock)
"בתוך הלבלב האקסוקריני חבויים להם איים קטנים של תאים המהווים את הלבלב האנדוקריני – החלק של הלבלב האחראי על הפרשה פנימית. תפקידו הוא להפריש הורמונים, בעיקר אינסולין, אך גם הורמונים נוספים האחראים על ויסות רמות הסוכר בדם, התיאבון והשובע שלנו".
 ד"ר ארז הסניסצילום: דוברות רמב"ם
ד"ר ארז הסניסצילום: דוברות רמב"םלרוב התפיסה היא שהלבלב הוא איבר פנימי הממוקם בבטן, אך לפי ד"ר הסניס זו אחת הבעיות הגדולות איתו. "הוא אמנם נמצא באזור הבטן, אך מאחוריה. אפשר כמעט להגיד שהוא נמצא בגב, וזו אחת הסיבות שמקשה עלינו במקרים של סרטן את הגילוי המוקדם, כי הוא נותן את האותות שלו מאוד מאוחר".
מהו סרטן הלבלב?
"מדובר במחלה ממאירה שנגרמת כתוצאה מהשתנות של התאים בלבלב", מסביר ד"ר הסניס. "בלמעלה מ-90% מהמקרים מדובר בלבלב האקסוקריני. הגיל החציוני לאבחנה של המחלה הוא 70. זו מחלה של חבר'ה מבוגרים, אבל יש לצערנו גם לא מעט מקרים בצעירים".
פרופ' אירית בן-אהרון, מנהלת המרכז האונקולוגי על שם פישמן ברמב"ם: "בשנים האחרונות אנחנו רואים יותר אנשים צעירים מהגיל הממוצע המוכר החולים בסרטן הלבלב. באופן יחסי בשנים האחרונות השכיחות של סרטן הלבלב עלתה בעולם המערבי. הנתונים התחילו לעלות בערך בשנת 2019, ועד היום לא ברור למה"
פרופ' אירית בן-אהרון, מנהלת המרכז האונקולוגי על שם פישמן ברמב"ם מוסיפה כי "בשנים האחרונות אנחנו רואים יותר אנשים צעירים מהגיל הממוצע המוכר החולים בסרטן הלבלב. באופן יחסי בשנים האחרונות השכיחות של סרטן הלבלב עלתה בעולם המערבי. הנתונים התחילו לעלות בערך בשנת 2019, ועד היום לא ברור למה".
לפי שעה, הנתונים הקיימים אינם מעודדים: "גם במקרים הבודדים שבהם המחלה מתגלה מוקדם, רק כ-30% מהמטופלים שורדים חמש שנים לאחר הגילוי, ואילו בשלבים מאוחרים כשיש כבר גרורות, בעיקר בכבד, התמותה מהמחלה עומדת כבר על יותר מ-90% בתוך חמש שנים", מציין ד"ר הסניס.
 פרופ' אירית בן-אהרוןצילום: דוברות רמב"ם
פרופ' אירית בן-אהרוןצילום: דוברות רמב"ם"זו מחלה שיש איתה שתי בעיות: קודם כל מבחינה אפידמיולוגית זו מחלה שלצערנו נחשבת לנדירה יחסית לגידולים אחרים, כמו למשל גידולים במעי הגס, גידולי ריאה או גידולי שד. לכן קשה לנו להקים תשתית רצינית של גילוי מוקדם בעבורה, כמו לגידולים הנפוצים יותר. עם זאת, על אף שמבחינת שכיחות היא נמצאת במקום העשירי, מבחינת תמותה היא נמצאת במקום השלישי, והתחזיות הן שבעוד 30-20 שנה היא כבר תגיע למקום השני. בניגוד לשאר הסרטנים בעולם, שכיחותה הולכת ועולה. אמנם לא בקצב גבוה, אך היא עולה, ובמקביל, אנחנו לא כל כך מצליחים להפוך אותה למחלה פחות קטלנית".
8 צפייה בגלריה

עלייה חדה בשכיחות סרטן הלבלב בעולם המערבי מאז שנת 2019. הסיבה טרם התבררה
(צילום: shutterstock)
מהם גורמי הסיכון?
ד"ר הסניס מציין שגורמי הסיכון השונים נובעים מהרגלים של אורח החיים המערבי. "מנעמי החיים שעושים לנו טוב בפה עושים רע מאוד ללבלב: עישון, השמנה, חשיפה לבשר אדום ומזון מעובד, דברים מתוקים, בשר על האש, יתר כולסטרול בדם, צריכה מופרזת של אלכוהול. כל הדברים האלה הם גורמי סיכון לסרטן הלבלב. יש אפילו מחקרים המציינים קשר בין סרטן הלבלב לשתיית משקאות ממותקים".
ד"ר הסניס מרחיב: "האנזימים שהלבלב מייצר אמנם מפרקים את המזון, אך ביכולתם לפרק למעשה כל רקמה ביולוגית, והם יכולים לפגוע גם בלבלב עצמו. הלבלב מנסה לייצר אותם בצורה שבה הם לא פעילים עד להגעה שלהם לתריסריון, שם החומציות מהקיבה תפעיל אותם, אך שום דבר לא עובד במאה אחוז, ולכן לאורך השנים וחשיפה מוגברת לקלוריות, הלבלב נפגע מעצם האנזימים שהוא מייצר, ומתחילים בו תהליכי תיקון. כשאנחנו מזדקנים תהליכים אלו הופכים לפחות ופחות יעילים - הם דורשים שינויים בתאים ומופיעות מוטציות. בסופו של דבר השינויים האלה חושפים אותנו לסרטן".
כל זה נכון בכ-95% מהמקרים. "יש עוד 5%-10% שהם מקרים גנטיים, משפחתיים. יש היום מוטציות שאנחנו יודעים שמשפחות שנושאות אותן הן בעלות סיכון גבוה יותר לחלות בסרטן הלבלב. מדובר בין היתר בגן ה-BRCA, המוכר יותר בהקשר של סרטן השד או השחלות, אך הוא גורם גם להופעה משפחתית של סרטן הלבלב".
ומה לגבי סטרס? "אין לנו מחקרים שאומרים שמי שנמצא בסטרס חוטף סרטן לבלב יותר מאחרים", אומר ד"ר הסניס. "יש מחקרים שאנשים שנהנים מאוד מאוכל, או עומדים מול המקרר לפני השינה ומחסלים אותו הם אנשים בעלי סיכוי גבוה יותר לחלות בסרטן הלבלב".
8 צפייה בגלריה

מיקום הלבלב בחלק האחורי סמוך לגב. הסממנים עלולים להיות כאב שמקרין לגב
(צילום: shutterstock)
מהם התסמינים של סרטן הלבלב?
בשלביו המוקדמים, לסרטן הלבלב אין תסמינים ברורים מדי. "במקרים מסוימים נראה סימפטום של צהבת מוקדמת, 'צהבת ללא כאבים'. זהו סימפטום אחד, אך הוא מופיע בערך ב-20% מהמקרים. כשהמחלה גדלה בראש הלבלב וליד צינור המרה הראשי, היא סוגרת את צינור המרה, מה שגורם לחולה להפוך לצהוב. כשמטופל מגיע אלינו למיון במצב כזה, אנחנו מהר מאוד עושים CT, רואים את הגוש ובדרך כלל עוד אפשר לנתח, אבל כאמור, לא מדובר ברוב רובם של המקרים", אומר ד"ר הסניס.
"הסימפטומים האחרים כוללים סימפטומים של מחלה מתקדמת: חולשה כללית, כאבי בטן המקרינים לגב ומתגברים בזמן אכילה, בחילות והקאות כתוצאה מכך שהגידול חוסם את הקיבה והתריסריון. רגישות, ובצקות ברגליים אם יש כבר גרורות בכבד".
לפי פרופ' בן-אהרון, גם סוכרת פתאומית היא תסמין מדאיג היכול להתריע על סרטן הלבלב. "סוכרת זו מחלה מאוד שכיחה, כך שלא כל מי שיש לו סוכרת חולה בסרטן הלבלב, אך סוכרת פתאומית יכולה להתלוות למחלה. ירידה ניכרת במשקל היא התסמין השכיח. אנשים עלולים לרדת בצורה משמעותית במשקל בזמן יחסית קצר. לפעמים יש גם כאבי בטן, זה תלוי במיקום הגידול בלבלב. אם הגידול ממוקם קרוב לעצבים בבטן העליונה הוא יכול לייצר כאבים עזים המקרינים לגב".
פרופ' רוית גבע, מנהלת המרכז לגידולי מערכת העיכול, איכילוב: "התסמינים של סרטן הלבלב הם תסמינים לא ספציפיים. קשה לאתר אותם. קצת ירידה במשקל, קצת כאב בטן, עלייה ברמת הסוכר, אולי טיפה שינויים ביציאות. זו בעיה. אין תוכניות לזיהוי מוקדם, אין בדיקה שתזהה את זה. צריך לעשות בדיקת CT או בדיקת אולטרסאונד דרך הפה. אלה בדיקות לא שגרתיות, ולכן אין בדיקת סקר טובה"
איך מאבחנים?
ד"ר הסניס מסביר כי סרטן הלבלב קשה לאיתור באופן יחסי, וזאת לעומת סוגים אחרים של סרטן, כמו סרטן שד למשל, שבו קיימים אמצעים לגילוי מוקדם כמו מישוש או בדיקת ממוגרפיה פעם בחצי שנה. "בסרטן לבלב יש תוכניות סקר לאוכלוסיות בסיכון כמו משפחות הנושאות את הגן BRCA, או כאלה שכבר יש להם היסטוריה של סרטן לבלב במשפחה, אך אין עדיין הוכחה חותכת שהתוכניות האלה יעילות.
"התוכניות האלה בנויות מבדיקה כל שנה, כאשר כל שנה הבדיקה מתחלפת: בשנה אחת בדיקת MRI ובשנה לאחר מכן בדיקת אולטרסאונד אנדוסקופי: מטרת בדיקות אלו היא לגלות ציסטות קטנות בלבלב לפני שהן הופכות לגידול עצמו. בנוסף ישנה בדיקת מרקר בדם, הקרוי CA19-9, שמטרתה היא לזהות ממאירויות שונות ובהן גם סרטן הלבלב, אך עקב רגישות וסגוליות (ספציפיות) לא מספיק גבוהות שלה היא עדיין לא הוכחה כבדיקה יעילה לגילוי מוקדם לכלל האוכלוסייה. חשוב לזכור שמדובר במחלה מאוד קטלנית. היא לא מגיבה כמעט לטיפולים גם כשאנחנו מגלים אותה בשלבים מאוד מוקדמים".
גם פרופ' רוית גבע, מנהלת המרכז לגידולי מערכת העיכול, מנהלת יחידת המחקר וסגנית מנהל המערך האונקולוגי בבית החולים איכילוב, מציינת את הקושי הניכר באבחון סרטן הלבלב. "התסמינים של סרטן הלבלב הם בעיקרם תסמינים לא-ספציפיים, בגלל זה קשה לאתר אותם: קצת ירידה במשקל, קצת כאב בטן, עלייה ברמת הסוכר, אולי טיפה שינויים ביציאות. זו בעיה. אין תוכניות לזיהוי מוקדם, אין בדיקה שתזהה את זה. צריך לעשות בדיקת CT או בדיקת אולטרסאונד דרך הפה. אלה בדיקות לא שגרתיות, ולכן אין בדיקת סקר טובה. אנו מקווים שהדור הבא של הבדיקות השואפות לאתר סרטן בשלבים מוקדים דרך בדיקות דם יוכלו לתת מענה גם למחלה זו".
איך מטפלים?
פרופ' גבע מציינת כי ברוב רובם של המקרים, האמצעי הכי יעיל לטיפול בסרטן לבלב מפושט או שאינו ניתן לניתוח, הוא כימותרפיה. "באופן יחסי, סרטן לבלב מאוד עמיד לטיפולים המודרניים שלנו. בסוף, רוב מה שעושה את העבודה ומשפיע עליו אלה טיפולים כימותרפיים. יש מצבים שבהם אנו שוקלים שילוב טיפול קרינתי, בעיקר למטרות של שליטה מקומית בכאבים או במחלה מקומית ללא תגובה מספקת לכימותרפיה אם אנו מנסים להגיע לנתיחות. בנוסף, יש נשאים של גן BCRA שאנחנו יכולים לתת להם טיפול שהוא יותר מוכוון מטרה, ויש מטופלים עם מוטציות ספציפיות, אך אלה מקרים מאוד נדירים. בסופו של דבר, יותר מ-95% מהחולים מטופלים בטיפולים כימותרפיים".
 פרופ' רוית גבעצילום: ליאור צור, דוברות איכילוב
פרופ' רוית גבעצילום: ליאור צור, דוברות איכילוב פרופ' בן-אהרון מרמב"ם מציינת כי שלב המחלה מהווה נתון קריטי לבחירת סוג ואופן הטיפול. "אם המחלה היא לא גרורתית ויש לה אופק ניתוחי, נשאף להגיע לניתוח שהוא למעשה החלק בתכנית הטיפול שיש לו פוטנציאל ריפוי, אך בגלל שבמחלה הזאת הנטייה להישנות היא גבוהה, המגמה היא לתת במצבים רבים טיפול קדם-ניתוחי כימותרפי ואז לפנות לניתוח. לאחר מכן מקבלים טיפול כימותרפי משלים שהמטרה שלו היא להקטין את הסיכוי שהמחלה תחזור.
"המטרה למגר את אותם תאים מיקרוסקופיים שאולי קיימים ולמנוע את 'זרע הפורענות'. ישנם מצבים שבהם אנחנו מתחילים בניתוח ורק לאחריו מתחילים בטיפול הכימותרפי. אנחנו תמיד מקיימים דיון רב-מקצועי כדי לראות מה יותר נכון. בכל מקרה, כך או כך, מדובר בשישה חודשים של טיפול כימותרפי".
לדברי פרופ' בן-אהרון, גם כאשר מדובר במחלה גרורתית רוב הטיפולים מבוססים על טיפול כימותרפי. "זה לא שלא נוסו גם טיפולים ביולוגיים", היא אומרת, "אך בניגוד לסרטנים אחרים כמו למשל סרטן ריאה או דרכי מרה שבהם יש הוכחה שלטיפולים ביולוגיים מותאמים אישית יש יעילות, בסרטן הלבלב רוב רובם של המחקרים לא הוכחו כיעילים.
"ישנה קבוצה קטנה של מטופלים שהם נשאים של גן ה-BCRA, שהם הקבוצה היחידה שיש לה תרופה שעובדת על מנגנון המוטציה הספציפית הזו, אך מדובר בטיפול לאחוז יחסית קטן של חולים. אם נעשה ריצוף גנומי ונחפש מוטציות שקיים עבורן טיפול ביולוגי לסרטן הלבלב, נוכל למצוא מוטציות שיש להן מענה אך רק במיעוט המקרים, כאחוז-שניים. באופן כללי, לצערי, זה לא גידול שנמצא בו לרוב מוטציות שיתאימו לטיפולים ביולוגיים".
פרופ' בן-אהרון מסבירה שהתגובה לטיפול הכימותרפי תלויה בשני פרמטרים. "התגובה לטיפול היא מאוד אינדיבידואלית, והיא בנויה משילוב של שני גורמים: הביולוגיה של הגידול, כלומר מידת הרגישות שלו לטיפול, ואיך המטופל או המטופלת מתמודדים עם הטיפול. המצב האידיאלי יהיה גידול שמגיב מצוין לטיפול ושהמטופל מסתדר טוב עם תופעות הלוואי שלו. אם בשני האלמנטים האלה של יעילות ורעילות התגובה טובה, ניתן להגיע לתוצאה של הארכת חיים ולשיפור באיכות החיים".
מהם סיכויי ההחלמה?
פרופ' גבע מסבירה כי הדבר תלוי בשלב הגילוי. "אם אנחנו מגלים את הגידול בשלב שבו הוא נתיח, ואנחנו משלבים את הניתוח עם טיפול כימותרפי, ניתן להגיע למה שאנחנו קוראים 'הישרדות ארוכת טווח' של חמש שנים בסביבות 30%-40% מהמקרים, שזה הישג משמעותי למחלה זו", היא אומרת. "זו התקדמות מאוד גדולה בעשור האחרון שבו נכנס טיפול כימותרפי חזק יחסית. בעבר זה היה הרבה פחות. לפני עשר שנים היינו אומרים שהסיכוי הוא 10%-15%. לצערי, זו מחלה מורכבת".
פרופ' אירית בן-אהרון: "אני מאמינה שהפריצה עוד לפנינו והיא תקרה, כי נעשה כל כך הרבה מחקר על המחלה הזאת ומושקעים בה תקציבי מחקר מאוד גדולים בעולם כדי לפצח את המנגנון, כדי לייצר תרופות כדוגמת אלה שניתנות כיום בסוגי סרטן אחרים ועשו שינוי מאוד מרשים בשרידות של החולים"
מה הסיכוי להישנות המחלה?
גם כאן, הדבר תלוי בשלב גילוי הגידול. "זה תלוי אם אנחנו מגלים גידול גדול מול קטן, גידול שיש לו בלוטות נגועות או בלי בלוטות נגועות, מיקום הגידול", מבהירה פרופ' גבע. "חשוב לשאוף לטיפול מקסימלי שיאפשר את הסיכוי הטוב ביותר למניעת חזרת המחלה, לשמור על אופטימיות ופחות להסתכל על זה באחוזים. אנחנו מעדיפים להסתכל על המטופל כמאה אחוז של עצמו.
"במחלה שמתגלה בשלב מוקדם כמחלה מקומית זה נכון שסיכויי ההישנות הם גבוהים מאוד אבל הם לא מאה אחוזים", מוסיפה פרופ' בן-אהרון. "ישנם אנשים שקיבלו את הטיפול התרופתי ועברו ניתוח והמחלה לא נשנתה, לכן אנו מציעים את הניתוח בכל מצב שרלוונטי לטיפול זה".
בהקשר זה, פרופ' בן-אהרון מציינת את חשיבות הטיפול המשלים לאחר הסרת הגידול כאמצעי למניעת הישנות המחלה. "קשה להסביר את תכלית הטיפול המשלים, אחרי שהגידול כבר הוצא. כפי שציינתי, אנחנו רוצים לטפל בתאים המיקרוסקופיים שאולי נשארו בגוף והדרך לעשות זאת היא על ידי מתן טיפול כימותרפי לאחר הניתוח. לאחר סיום הטיפול המשלים המטופל נמצא במעקב, במטרה להיות עם היד על הדופק. אם משהו מתפתח אנחנו מצליחים לטפל בשלב מוקדם ולא מחכים שיהיו תסמינים. מעבר לטיפול המשלים אין משהו אקטיבי שניתן לעשות למניעת הישנות של המחלה".
איך ניתן למנוע?
לדברי פרופ' גבע ישנם גורמי סיכון הפיכים, ויש גורמי סיכון שאין שליטה עליהם. "את הגיל אנחנו לא יכולים למנוע. רוב המטופלים הם מעל גיל 65. מבחינת הדברים שאנחנו כן יכולים למנוע נמצא אחד מגורמי הסיכון המשמעותיים – עישון. תמיד מדברים על סרטן ריאות בהקשר של עישון אך עישון מעלה את הסיכון גם לסרטן הלבלב – וזה הפיך. כל גורמי הסיכון כמו צריכת אלכוהול, צריכה של תזונה מעובדת ועתירה בשומנים, חוסר פעילות גופנית הם גורמים הפיכים. יש מה שניתן לעשות".
האם בעתיד תימצא תרופה לסרטן הלבלב?
"האתגר הגדול של סרטן הלבלב הוא מוטציה מאוד ספציפית שנמצאת ביותר מ-90% מהגידולים הנקראת KRAS. המוטציה הזו דוחפת את הגידול, אנחנו מכנים אותה 'דרייבר'. היא נוהגת את הגידול קדימה. היא קשה מאוד לטיפול וזו גם אחת הסיבות שאין לסרטן הזה הרבה טיפולים ביולוגיים ונוגדנים", מפרטת פרופ' גבע.
"זו מוטציה שנחשבת למאוד אלימה ומאוד בעייתית לטיפול ולכן הרבה מאוד מהמחקרים היום מנסים ליצור מצב שבו נוכל לאתר את אותה מוטציה ולתקוף אותה ולמצוא פתרון מכיוונים שונים. אנחנו רואים כבר ניצנים ראשונים של פיתוחים. במשך עשורים לא הייתה התקדמות בטיפול במוטציה הזו, ובתקופה האחרונה יש התפתחויות יותר חיוביות בנושא".
גם פרופ' בן-אהרון משתדלת לשמור על אופטימיות. "אני מאמינה שהפריצה עוד לפנינו והיא תקרה, כי נעשה כל כך הרבה מחקר על המחלה הזאת ומושקעים בה תקציבי מחקר מאוד גדולים בעולם כדי לפצח את המנגנון, כדי לייצר תרופות כדוגמת אלה שניתנות כיום בסוגי סרטן אחרים ועשו שינוי מאוד מרשים בשרידות של החולים. ימים יגידו".
כתבה זו פורסמה ב-27 במאי 2024 ועודכנה לאחר מותה של הזמרת קורין אלאל
פורסם לראשונה: 07:29, 28.05.24