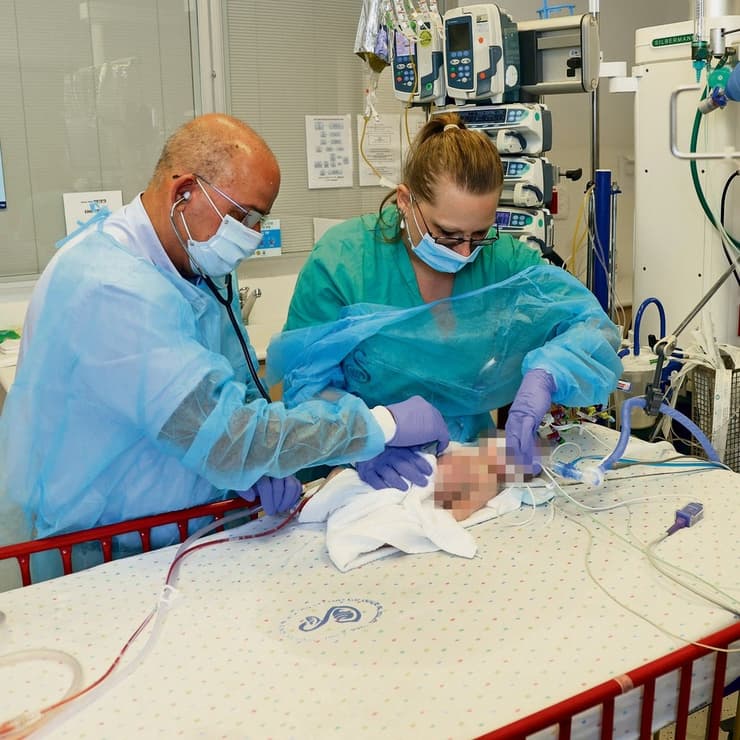
פרופ' גדעון פרת שובר את הראש. כבר כמה שנים שהוא מנהל המחלקה לטיפול נמרץ ילדים בשיבא תל השומר, אבל בחודשים האחרונים המצב הפך בלתי נסבל. בכל זמן נתון מאושפזים במחלקה שלו 32 ילדים מכל רחבי הארץ. כל ילד חדש שמגיע תופס את מקומו של ילד אחר, ופרופ' פרת נאלץ לבחור את מי להשאיר ואת מי לשחרר. עכשיו, בגלל משבר הקורונה, הדילמות קשות הרבה יותר; הצוות שלו קוצץ כמעט בחצי, ובמקום להשקיע את זמנו בבני משפחה דואגים ובקשר האישי עם המטופלים — פרופ' פרת נאלץ להתרוצץ במסדרונות ולעזור לצוותים הרפואיים.
"היינו רוצים לטפל בהרבה יותר ילדים אבל אין לנו מספיק כוח אדם — לא בשגרה ובטח שלא עכשיו", הוא אומר לי בדרך לתדריך בוקר לצוותו המצומצם. "אנחנו בית חולים מאוד טוב לרפואת ילדים. מבקשים מאיתנו כל הזמן לקבל ניתוחים דחופים, באים לפה ילדים מכל הארץ. המצב היה קשה גם ככה, אבל עכשיו לקחו לי תשעה אנשים שעבדו פה במשרה מלאה והעבירו אותם למחלקת קורונה. אנחנו מטפלים באותו מספר ילדים ועושים שמיניות באוויר כדי לא להגיד לילדים 'אין לנו מקום'".
איך זה משפיע על הטיפול? "החיבור בין הצוות הרפואי והסיעודי קריטי להצלחת הטיפול, כי מי שעומד כל הזמן ליד הילד זו האחות, לא אני או הרופאים. היינו רוצים שלכל ילד תהיה אחות צמודה, אבל לצערנו בגלל התקופה הזאת לכל אחות צמודים שני ילדים ויותר. אשפוז וטיפול נמרץ ילדים אלו מקומות שמאוד קשים להורים. אנחנו חייבים צוות שיעטוף את ההורים, עובדת סוציאלית, אחיות, מנהלי מחלקות שיהיו שם בשבילם. אני חייב להיות קשוב להורים ולתמוך בהם, זה התפקיד שלי ובהקשר הזה נהיה כאן לחוץ וקשה".
הוא בן 66, עובד כבר 43 שנה בבית החולים שיבא. התחיל כאח, למד רפואה, ועם השנים הפך למנהל המחלקה לטיפול נמרץ ילדים. שתי בנותיו נולדו בשיבא, אשתו נפטרה ממחלת הסרטן בשיבא, ואת בת הזוג החדשה שלו הכיר, איך לא, בשיבא.
התלווינו אליו השבוע, וראינו את העומס והקושי של הצוות הרפואי בעקבות משבר הקורונה. על שולחן העבודה שלו ניירות מפוזרים. "בשגרה המשרד הזה מצוחצח ומתוקתק", פרופ' פרת אומר לי כשאני מגיעה. "עכשיו אין זמן אפילו למלא טפסים. הכל במצב חירום".
אז גם בלי לטפל בחולי קורונה אתם במוד קורונה?
"בטח. תחשבי על ההשלכות של איש צוות שנדבק בקורונה. יש פה אחיות שעובדות יותר משלושים שנה, עבודה פיזית קשה, עומדות על הרגליים כל הזמן ועובדות במתח עצום, והתנאים שלהן רק הולכים ומחמירים. הוצאנו לעובדים את שולחנות האוכל והכיסאות מחדר המנוחה כדי שלא ישבו יחד וידביקו אחד את השני. אין להם זמן ללכת עד לחדר אוכל, אז אין להם איפה לאכול או לשתות קפה. הכל בעמידה".
3 צפייה בגלריה


הרופאים מחתימים כרטיס הרבה יותר ממה שצריך, אבל אף אחד לא התלונן. פרופ' פרת וד"ר אורקין
(צילום: יריב כץ)
"באים עם סיפוק גדול"
משבר הקורונה פגע בכל המישורים, בזה אין לאף אחד ספק. חיי החברה, מצב הכלכלה, מערכת הבריאות — כל אלה השתנו. עם נתוני הנדבקים מדי יום והעלייה במספר החולים הקשים מחלקות הקורונה מפוצצות, האחים והאחיות עובדים 25 שעות ברציפות, ואת כולם אופפת תחושה קשה של חוסר ודאות.
אבל לא רק מחלקות הקורונה כורעות תחת הנטל. גם בשאר מחלקות בתי החולים קיימת מצוקה קשה, בעיקר בגלל מחסור בכוח אדם שנלקח למחלקות הקורונה והשאיר את מנהלי המחלקה לבד במערכה. והשינוי הזה משפיע על כל אחד במחלקות — ממנהל המחלקה הבכיר ועד לרופא המתמחה.
"אני מגיע בשש בבוקר בכל יום ואין לי מושג מתי אצא", אומר פרופ' פרת בזמן שאנחנו ממהרים לבדיקת תינוק שהגיע למחלקה. "אני סבא, יש לי נכדים. לפי איך שאת רואה את המשרד שלי את מבינה כמה זמן פנוי יש לי. מתקשרים אליי בלילה, מקפיצים אותי בשעות־לא־שעות. הרופאים לא מתלוננים, עובדים קשה, המון שעות. הרופאים מחתימים כרטיס הרבה יותר ממה שצריך, אבל אף אחד לא התלונן".
ולמרות הכל, אתה עדיין רואה בעבודה שליחות?
"בהחלט, יש סיפוק גדול. זו ציונות. אני בא לפה עם חיוך והולך עם חיוך, אבל אין ספק שקשה. ההצלחות עם הילדים שוות כל רגע. ב־12 אנחנו הולכים לעודד את הצוות שלנו שנלקח מפה למחלקות הקורונה, עושים הכל אחד בשביל השני. אני לא קורא לזה עבודה, אני קורא לזה שליחות".
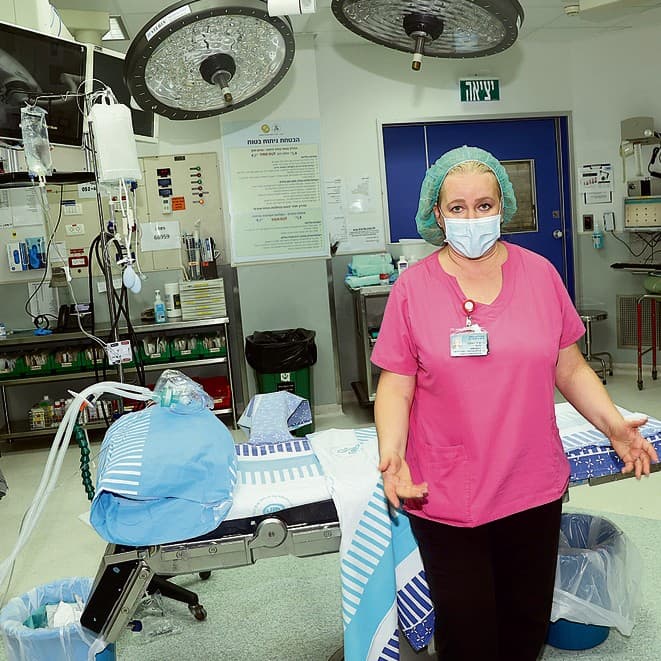
ד"ר דינה אורקין, מנהלת אגף חדרי ניתוח והרדמה בשיבא, הגיעה לבית החולים לפני שבע שנים. היא בת 53, נשואה למנתח ילדים ואמא לשלושה ילדים שאחד מהם לומד רפואה. אנחנו פוגשים אותה ב־9:30 כששני טלפונים מזמזמים לה בלי הפסקה מתוך חלוק הרופאים. היא מתלבשת ומתמגנת בזריזות, דואגת למגן אותנו ונכנסת בריצה לחדר הניתוחים. בריצה בין חדר לחדר ד"ר אורקין מזרזת את המנתחים: "תוכלו למהר עם הניתוח? אני רוצה להספיק להכניס עוד אחד נוסף אחריכם".
היא אחראית על 39 חדרי ניתוח שמבוצעים בהם יותר מ־200 ניתוחים ביממה. גם העבודה שלה ניזוקה קשה בעקבות הקורונה. יש ניתוחים דחופים שמחכים בתור, יש חדרים פנויים שמחכים לאותם חולים, אבל גם אצלה, בדומה למצב המחלקה של פרופ' פרת, אין מספיק כוח אדם שיתחזק אותם.
"אני מכינה לצוות הרפואי תוכנית חדרי ניתוח בכל חודש", היא אומרת, מדפיסה דפים ומתכוננת לישיבת צוות עם שאר מנהלי המחלקה. "זאת התורה ולפי הנייר הזה כל המחלקות הכירורגיות בשיבא עובדות. זה כמובן משתנה מיום ליום, משעה לשעה, ובגלל המצב של היום זה עוד יותר קשה. חוסר הוודאות רק הולך ומתעצם. אני משבצת חדרים לפי כוח אדם, רק שכוח האדם לא מספיק גדול והכוח שקיים כבר שחוק".
ואיך זה פוגע בחולים?
"חדרי הניתוח נפתחים בשעה 8 בבוקר. היום הניתוחים הסתיימו בשעה 3 בצהריים, כי זה מה שיכולנו לתת מבחינת כוח אדם. יש לי שמונה ניתוחים דחופים שממתינים, שלא הספיקו לעשות אותם. יש לי שתי אפשרויות — לבטל אותם, או להבריג אותם בתוכנית. אם היה לי מספיק אנשי צוות הייתי פותחת עוד חדרים קיימים. יש לי את התשתית, אין לי כוח אדם. מנתחים, רופאים, אחיות - הכל חסר".
אז רמת הטיפול ירדה?
"בואי נגיד שיכולנו לתת טיפול הרבה יותר טוב. כל יום שולחים מרדים מפה למחלקת הקורונה שיורד מהכוננות שלי במחלקה. בשגרה אני בחוסר של מרדימים. עכשיו עוד יותר".
כל היום על הרגליים
בישיבת תיאום חדרי הניתוח יושבת טניה פישמן. היא אחות אחראית חדרי ניתוח, עכשיו היא עם חליפת בידוד מלאה ולא מפסיקה להסתכל על השעון המתקתק. "הצוות לא מתמודד, שחוק. אנשים לא יצאו לחופשים, לא יודעים מה יהיה עם בתי הספר, והעוגן היחיד שיש להם זה עבודה, והעבודה פה שוחקת", היא אומרת בכאב. "אין לצוותים הפסקות, אין להם זמן לשתות קפה, ובגלל זה הם גמורים".
אנחנו מסיימים את הישיבה ורצים מיד לחדר הניתוח. בין־לבין רופאים מבקשים את עזרתה של ד"ר אורקין, לוחשים באוזנה. הם "מלשינים" לה על צוות רפואי — אחים, אחיות ומתמחים — שיושבים צמוד זה לזה ומסכנים את בריאות המחלקה.
היא מתקשרת מיד לכל איש צוות ומבקשת ממנו להקפיד על הנהלים. במסדרון אנחנו פוגשים את ד"ר אאורליה־ויולטה גלאובר, מנהלת יחידת הרדמה נוירוכירורגיה. כבר 35 שנה היא בשיבא, אישה כחולת עיניים יפות, אך אדומות מתשישות ומעומס. "זה הבית שלי", היא צוחקת אחרי שאני שואלת אותה מתי בפעם האחרונה היא ראתה את המיטה שלה בבית.
"אנחנו במצוקה", היא אומרת, "אף אחד לא נכנס לפה בלי בדיקת קורונה, וזה תהליך שלוקח כמה שעות. אם החולה בסכנת חיים, אנחנו מתייחסים אליו כחולה קורונה וזה מסבך את כל התהליך. הרבה פעמים אנחנו נמצאים בהמתנה, ואז כשכל התשובות מגיעות בבת־אחת, כל חדרי הניתוח נפתחים ביחד. זה קטסטרופה".
הקורונה שינתה את כל תהליך קבלת החולים?
"לגמרי. אם רופא קיבל חולה קורונה — הוא לא יכול לעבור לחולה אחר שהוא לא חולה קורונה, וזה יוצר עומס עצום, שלא לדבר על בזבוז זמן. ביום שישי הייתי תורנית משבע בבוקר עד ארבע בבוקר למחרת. לא אכלתי כלום, שתיתי לראשונה באחת וחצי בלילה. עבדנו על חמישה חדרים בו־זמנית. הגיעו המון מטופלים, ולאחד החולים הייתה בעיה קשה בפה ולסת והיה צריך להכין אותו לניתוח.
"התורן התקשר אליי כל שלוש שעות אבל לא הספקתי לדחוס אותו. בחמש וחצי בערב התורן התחנן ואמר שהחולה בצום כבר 30 שעות, אז ויתרתי ונתתי לו לאכול. אחרי עשר דקות התפנה לי זמן, התקשרתי דחוף לתורן אבל זה היה מאוחר מדי, החולה כבר אכל מנה שנייה. זה פוגע בחולים כל כך, לא משנה איך תסתכלי על זה. כבר לא אכפת לנו מעצמנו, רק שלחולים יהיה טוב".
מערכת מורעבת
מחלקות הקורונה מורכבות מרופאים פנימאים ורופאים מטיפול נמרץ. כדי להפעיל את המחלקות נדרשים כחמישים אחוזים מכוח האדם בטיפול נמרץ וכארבעים אחוזים מכוח האדם של הפנימיות. המצב הקשה תפס את מערכת הבריאות בהזנחה של שנים. ב־2015 כתב מבקר המדינה שחסרות מאות מיטות טיפול נמרץ, דבר המסכן חיי אדם.
לפי נתוני משרד הבריאות בינואר 2016 היו 363 מיטות טיפול נמרץ בישראל, ואילו בינואר האחרון דווח על 394 מיטות — עלייה מזערית שלא מסייעת להתמודדות עם העומסים הכבדים. במחלקות טיפול נמרץ ילדים המצב לא שונה — בינואר 2016 דווח על 130 מיטות, ובינואר השנה נרשמו 157 מיטות בלבד. בסך הכל נוספו בארבע שנים 31 מיטות טיפול נמרץ כללי ו־27 ילדים — אחוז זניח ביחס לגידול האוכלוסייה ולמצב הבריאותי. ועכשיו עם הקורונה זה חמור אף יותר.
"נכנסנו למשבר הקורונה עם מערכת בריאות 'מורעבת' תקציבית בכל התחומים, גם בטיפול הנמרץ שעוסק בהצלת חיים מיידית", אומר ד"ר זאב פלדמן, יו"ר ארגון רופאי המדינה, מנהל היחידה לנוירוכירורגיית ילדים בשיבא וסגן יו"ר ההסתדרות הרפואית. "כבר לפני חמש שנים כתב מבקר המדינה בדימוס יוסף שפירא, כי בישראל יש מחסור של מאות מיטות טיפול נמרץ. מאז 2016 ועד היום הייתה תוספת רק של 58 מיטות טיפול נמרץ כללי וילדים. המשמעות היא שחולים שמקומם במחלקת הטיפול הנמרץ נאלצים לקבל טיפול במחלקות אחרות, כי פשוט אין מספיק רופאים ורופאות המומחים בטיפול נמרץ. בשגרת החורף בכל שנה ישנם מאות חולים מונשמים במחלקות הפנימיות שיכלו לקבל טיפול על ידי מומחי טיפול נמרץ לו היו מספיק תקנים.
"מגפת הקורונה פוגעת במלוא עוצמתה בבטן הרכה של מערכת הבריאות ועלולה לגרום לפגיעה בחיי אדם כבר בחורף הקרוב. התרענו על כך לאורך שנים - ולא נעשה די, כפי שמצא מבקר המדינה. יחד עם זאת, יש לנו השנה הזדמנות להתחיל לתגבר ולשקם את מערכת הבריאות, להסתכל קדימה ולמנוע את אובדן החיים העתידיים. תקציב המדינה הבא חייב לכלול תוספת דרמטית של לפחות 7 מיליארד שקל לבסיס התקציב בתוכנית רב־שנתית. חייבים לדאוג עכשיו לחזק בתקציב המדינה הקרוב את מערכת הבריאות בכלל, ואת תחום הטיפול הנמרץ בפרט". •