עמידות לאינסולין היא המגפה שכנראה מעולם לא שמעתם עליה: הנתונים מצביעים על כך שמחצית מהאוכלוסייה הבוגרת בארה"ב וכשליש מכלל האמריקאים סובלים ממנה, אך ייתכן שהמספר גדול אף יותר ומגיע ל-88% מהאוכלוסייה הבוגרת. והנתון המדאיג באמת הוא השכיחות הצפויה של הבעיה הזו בעתיד, והיא לא שמורה רק לאמריקאים.
בחינת הנתונים ברחבי העולם, מגלה שהמצב עגום אף יותר. 80% מהסובלים מעמידות לאינסולין חיים במדינות מתפתחות, ובדומה למצב בארה"ב, גם שיעורי התחלואה בסין ובהודו עומדים על 50%. אולם זו אינה מגמה חדשה. על פי פרסומי הפדרציה הבינלאומית לסוכרת, מספר הסובלים מעמידות לאינסולין ברחבי העולם הכפיל את עצמו בשלושת העשורים האחרונים, וכנראה יכפיל את עצמו שוב תוך פחות משני עשורים.
קראו עוד:
עמידות לאינסולין נחשבה פעם למחלת שפע (או כפי שאני נוהג לכנות זאת, "מגפה של שגשוג"), או מחלה שנוטה לפגוע בעיקר באנשים מבוגרים ועשירים. אך לאחרונה, המצב הזה השתנה. יש בידינו תיעודי מקרים של ילדים בני ארבע עם עמידות לאינסולין, והנתונים מצביעים על כך שקרוב ל-10% מהילדים בצפון אמריקה סובלים מהבעיה. גם מדינות עניות יותר כבר עקפו את המדינות העשירות בכל הנוגע לשיעורי התחלואה.
למרות זאת, רוב האנשים הסובלים מעמידות לאינסולין אינם מודעים לכך כלל ואפילו מעולם לא שמעו על הבעיה! לכן, בכל הנוגע להתמודדות עם שיעורי התחלואה ההולכים ועולים ברחבי העולם, אנחנו ניצבים בפני קושי נוסף: עלינו לגרום לאנשים להבין את הבעיה מלכתחילה.
אינסולין: לא רק ההורמון שפותח את הדלת לסוכר
לפני שנוכל להבין מהי עמידות לאינסולין, עלינו לדעת כמה עובדות בסיסיות על הורמון האינסולין עצמו. רבים מכירים את האינסולין רק כתרופה לחולי סוכרת, אבל האינסולין הוא למעשה הורמון שמיוצר בגופנו באופן טבעי (אלא אם כן אנחנו חולים בסוכרת מסוג 1).
האינסולין אינו קשור רק לשליטה ברמות הגלוקוז בדם, אלא משפיע על כל תא מתאי הגוף - השפעה גורפת וכמעט חסרת תקדים, בהשוואה להורמונים אחרים. ידו הארוכה של האינסולין מגיעה כמעט לכל תא ותא
כמו רוב ההורמונים, אינסולין הוא חלבון שמיוצר באיבר אחד בגוף, נע דרך מחזור הדם ומשפיע על איברים אחרים. במקרה שלנו, הוא מיוצר בלבלב, איבר קטן שממוקם מתחת לקיבה. התפקיד המפורסם ביותר של האינסולין הוא ויסות רמות הגלוקוז בדם. כשאנחנו אוכלים מזון שמעלה את רמת הגלוקוז, הלבלב מפריש אינסולין, שבתורו "פותח את הדלת" כדי ללוות את הגלוקוז מזרם הדם אל איברי הגוף השונים, כמו המוח, הלב, השרירים ורקמת השומן. אבל האינסולין עושה הרבה יותר מכך. הוא אינו קשור רק לשליטה ברמות הגלוקוז בדם, אלא משפיע על כל תא מתאי הגוף - השפעה גורפת וכמעט חסרת תקדים, בהשוואה להורמונים אחרים, שבדרך כלל משפיעים רק על איבר אחד או מספר קטן של איברים. בניגוד אליהם, ידו הארוכה של האינסולין מגיעה כמעט לכל תא ותא.
ההשפעה הייחודית של האינסולין תלויה בתא המטרה. לדוגמה, כאשר הוא נקשר לתא כבד, התא מתחיל לייצר שומן (בין השאר). כשהוא נקשר לתא שריר, השריר מייצר חלבונים חדשים (בין השאר). למעשה, האינסולין מווסת את הדרך שבה כל תא בגופנו, מכף רגל ועד ראש, משתמש באנרגיה. הוא משנה את גודל התאים, משפיע על ייצורם של הורמונים אחרים ואפילו קובע אם התאים יחיו או ימותו. אחת ההשפעות הנפוצות שלו היא עידוד תהליכי בנייה (אנבוליזם). למעשה, האינסולין הוא הורמון אנבולי.
התפקודים הרבים של האינסולין:
- מוח: שימוש בגלוקוז לייצור אנרגיה, תהליכי גדילה של תאי עצב
- אוזניים: שימוש בגלוקוז לייצור אנרגיה, שמיעה
- לב: שימוש בגלוקוז לייצור אנרגיה, השפעה על גודל הלב, הורדת לחץ דם
- שריר: שימוש בגלוקוז לייצור אנרגיה, ייצור חלבון בשריר, השפעה על גודל השריר
- שומן: המרת גלוקוז לשומן, אחסון שומן, תהליכי גדילה
- כבד: אחסון שומן, ייצור שומן
- שחלות/אשכים: ייצור תקין של הורמוני המין
- עצמות: שימוש בגלוקוז לייצור אנרגיה, תהליכי גדילה
אז אין ספק שלאינסולין יש חשיבות – כשהוא פועל. הבעיה מתחילה כשהוא אינו פועל כראוי – מצב שמוגדר כעמידות לאינסולין.
מהי עמידות לאינסולין?
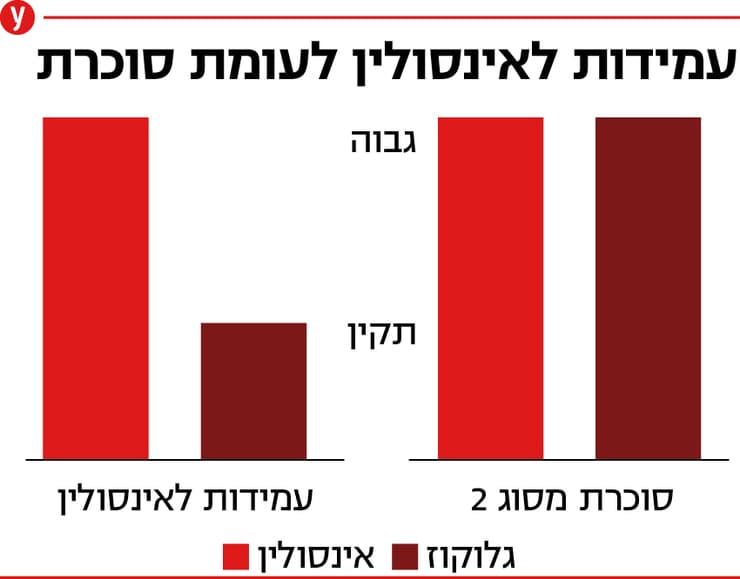
עמידות לאינסולין היא תגובה מופחתת להורמון האינסולין. כשתא מפסיק להגיב לאינסולין הוא הופך לעמיד לאינסולין. בסופו של דבר, ככל שתאים רבים יותר בגוף הופכים לעמידים לאינסולין, הגוף כולו נחשב לעמיד לאינסולין. במצב הזה, תאים מסוימים זקוקים לכמות גדולה יותר מהתקין של אינסולין כדי להשיג את אותה תגובה כבעבר. אם כך, המאפיין העיקרי של עמידות לאינסולין הוא שרמות האינסולין בדם גבוהות יותר משהיו בעבר, ולעיתים קרובות, תפקוד האינסולין יורד אף הוא.
4 צפייה בגלריה


עמידות לאינסולין יכולה להתקיים הרבה לפני שהמטופל מפתח סוכרת מסוג 2
(אילוסטרציה: Shutterstock)
כפי שציינתי, אחד מתפקידיו העיקריים של האינסולין הוא ויסות רמת הגלוקוז בדם. מכיוון שרמת גלוקוז גבוהה לאורך תקופה ממושכת היא מצב מסוכן ולעיתים אף קטלני, הגוף שלנו זקוק לאינסולין כדי לסלק את הגלוקוז מהדם ולהוריד ביעילות את רמתו לערכים תקינים. אבל מה קורה לשליטה ברמת הגלוקוז במצב של עמידות לאינסולין? כאשר מתפתחת עמידות לאינסולין, התהליך הזה משתבש, מה שעלול לגרום לרמות גבוהות של גלוקוז בדם, או היפרגליקמיה – הסימן האוניברסלי של סוכרת. אבל אנחנו מקדימים את המאוחר. עמידות לאינסולין יכולה להתקיים הרבה לפני שהמטופל מפתח סוכרת מסוג 2.
האינסולין מוזכר כמעט תמיד רק בהקשר של גלוקוז, וזה לא הוגן במיוחד, לאור מאות (או אלפי) הדברים שהוא עושה בגוף. למרות זאת, נכון יהיה לקבוע כי בגוף בריא, אם רמת הגלוקוז בדם תקינה, גם רמת האינסולין תקינה. אך במצב של עמידות לאינסולין, רמות האינסולין גבוהות יותר ממה שהיינו מצפים יחסית לרמות הגלוקוז.
בכל הנוגע לעמידות לאינסולין וסוכרת, אנחנו מתייחסים לגלוקוז כאל שחקן מפתח, אבל הוא בעצם שחקן משני בלבד. אמנם הגלוקוז הוא הסמן האופייני בדם שאנחנו משתמשים בו כדי לאבחן ולעקוב אחרי חולי סוכרת, אבל מוטב שנקדיש קודם תשומת לב לאינסולין.
מדוע אנחנו לא מייחסים חשיבות מספקת לאינסולין?
מדוע חוקרים רבים כל כך מתמקדים בגלוקוז ולא באינסולין? הפרדיגמה המבוססת על גלוקוז בהקשר של עמידות לאינסולין וסוכרת מסוג 2 קשורה להיסטוריה ולמדע. לאורך השנים, מכיוון שעמידות לאינסולין היא מצב שגורם לסוכרת, היא נחשבה כשייכת למשפחת מחלות הסוכרת.
אולם, ההתמקדות בגלוקוז גרמה לנו להתעלם מהמחצית החשובה יותר של הבעיה – האינסולין. אף שעודף גלוקוז בדם הוא תסמין משותף הן של סוכרת מסוג 1 והן של סוכרת מסוג 2, שתי המחלות שונות משמעותית זו מזו בכל הנוגע לאינסולין. בעוד שסוכרת מסוג 1 נגרמת מרמה נמוכה מדי (או חסר מוחלט) של אינסולין, סוכרת מסוג 2 נובעת מרמה גבוהה מדי של הורמון זה.
רמה גבוהה מדי מעידה על עמידות לאינסולין, ובגלל הקשר שלה לסוכרת מסוג 1, היא נחשבת לחלק מפרדיגמת הסוכרת המתמקדת בתפקידו של הגלוקוז בתהליך. מכיוון שלרופאים בעבר לא הייתה גישה לטכנולוגיה מודרנית ולבדיקות מתקדמות, אין זה פלא שהם התמקדו במה שהם יכלו לראות. אבל למה שנמשיך להתמקד בגלוקוז גם בעידן המודרני?
מלכוד האינסולין
ובכן, מבחינה מדעית, הגלוקוז קל יותר למדידה מאשר האינסולין. כדי למדוד את רמת הגלוקוז בדם, אנחנו צריכים רק אנזים פשוט על מקל, או גלוקומטר בסיסי, והטכנולוגיה הזו קיימת כבר קרוב למאה שנים. את האינסולין, לעומת זאת, הרבה יותר קשה למדוד בגלל המבנה והמאפיינים המולקולריים שלו. בדיקת האינסולין הראשונה פותחה רק בשנות ה-50 המאוחרות של המאה ה-20, והיא חייבה שימוש בחומר רדיואקטיבי (התגלית הזו הייתה כה מהפכנית, עד שד"ר רוזלין יאלו קיבלה בזכותה את פרס נובל). כיום התהליך פשוט יותר, אבל הוא עדיין לא קל וגם לא זול.
אבל אף שאנחנו יכולים כיום למדוד את רמות האינסולין בדם, ההתקדמות הזו הגיעה מאוחר מדי, שכן, כבר התרגלנו להתייחס לסוכרת כאל "מחלת גלוקוז", ובהתאם לכך, פיתחנו כלים אבחוניים שמתאימים למחלה הקשורה רק לגלוקוז. אפילו אני, מדען שהתמחה בנושא זה, מתקשה למצוא את הערכים המוסכמים על החוקרים בנוגע למחלה.
עלול להיווצר מצב שבו נפתח עמידות הולכת וגוברת לאינסולין, אך האינסולין שלנו עדיין יתפקד מספיק טוב כדי לשמור על רמת גלוקוז תקינה. המצב הזה יכול להתפתח במשך מספר שנים, ואפילו מספר עשורים
אמנם אלה הם נתונים מעניינים, אבל אין בהם כדי להסביר מדוע אנשים רבים כל כך הסובלים מעמידות לאינסולין אינם מאובחנים. הרי אם אנחנו יכולים לזהות סוכרת מסוג 2 לפי רמות הגלוקוז, מדוע שלא נוכל לאבחן גם עמידות לאינסולין (מצב שמכונה גם "קדם-סוכרת")? ובכן, אנחנו מתקשים לאבחן את הבעיה מכיוון שעמידות לאינסולין לא מתאפיינת בהכרח בהיפרגליקמיה. במילים אחרות, אנחנו יכולים לסבול מעמידות לאינסולין ולמרות זאת, רמות הגלוקוז שלנו יהיו תקינות. אבל מה לא יהיה תקין במצב הזה? ניחשתם נכון. רמת האינסולין. אם יש לכם עמידות לאינסולין, רמת האינסולין שלכם בדם תהיה גבוהה מדי. אבל כמובן, הבעיה היא להגדיר מהי רמה "גבוהה מדי" וכמו כן, להצליח לעשות בדיקת אינסולין מלכתחילה, שכן, היא אינה חלק מהבדיקות השגרתיות שרוב הרופאים נוהגים לרשום למטופליהם.
כך עלול להיווצר מצב שבו נפתח עמידות הולכת וגוברת לאינסולין, אך האינסולין שלנו עדיין יתפקד מספיק טוב כדי לשמור על רמת גלוקוז תקינה. המצב הזה יכול להתפתח במשך מספר שנים, ואפילו מספר עשורים. אבל מכיוון שאנחנו נוטים יותר להתמקד בגלוקוז כמדד לסוכרת, לא נדע שיש לנו בעיה עד שהעמידות שלנו לאינסולין תחמיר במידה שכבר לא תאפשר לאינסולין בגופנו לווסת את רמת הגלוקוז. בנקודה זו, לפעמים שנים אחרי שהבעיה מתחילה להתפתח, אנחנו מבינים סוף סוף שאנחנו חולים.
הגישה שלנו לבעיה מוטעית מיסודה
למרבה הצער, ההיסטוריה והמדע הובילו אותנו למצב הזה. והסיבה לתסכול שלי היא גם הסיבה לכך שרבים כל כך מהסובלים מעמידות לאינסולין אינם מאובחנים – הגישה שלנו לבעיה מוטעית מיסודה. אילו מולקולת האינסולין הייתה קלה יותר למדידה, ייתכן שלא היינו מתייחסים לסוכרת מסוג 1 ולסוכרת מסוג 2 בצורה זהה. היינו בודקים מדד רלוונטי יותר – האינסולין – ובזכותו היינו מפתחים שיטה שתאפשר לנו לאבחן את המחלה בשלב מוקדם הרבה יותר. האינסולין הוא אכן גורם מנבא עדיף על פני גלוקוז בכל הנוגע לסוכרת מסוג 2, שכן, הוא יכול לנבא את הבעיה עד 20 שנה קודם לכן.
אז מה אנחנו יודעים היום?
עמידות לאינסולין מגבירה את הסיכון לסוכרת מסוג 2. כאשר סוכרת מסוג 2 היא בעצמה עמידות לאינסולין שהחמירה עד לנקודה שבה הגוף אינו מסוגל לשמור על רמות גלוקוז נמוכות יותר מהערך הרלוונטי – 126 מ"ג/דצ"ל.
בכל פעם שאתם שומעים מישהו שמספר על הנזקים הקשים של מחלת הסוכרת, הוא בעצם מדבר על עמידות לאינסולין. החליפו בין המילים בדמיונכם והדברים יהיו הרבה יותר מדויקים. לשכנה שלכם, למשל, אין סיפור משפחתי של סוכרת. יש לה סיפור משפחתי של עמידות לאינסולין.
עמידות לאינסולין כשלעצמה לא תהרוג אתכם. אבל היא תוביל אתכם לשם במהירות באמצעות מחלות אחרות שיסכנו את חייכם. יש אנשים שסובלים ממחלות רבות ולכאורה שונות, שניתן לרפא אותן בעזרת טיפול בגורם האחד שמשותף להן. ואכן, עמידות לאינסולין גורמת למספר גבוה להחריד של מחלות כרוניות קשות, כולל מחלות של המוח, הלב, כלי הדם, איברי הרבייה ועוד. כשהיא אינה מטופלת, היא אינה רק בעיית בריאות מטרידה. היא הופכת למחלה קשה. רוב האנשים הסובלים מעמידות לאינסולין ימותו בסופו של דבר ממחלת לב או מסיבוכים אחרים של הלב וכלי הדם. אחרים יפתחו מחלת אלצהיימר, סרטן השד, סרטן בלוטת הערמונית או מחלה סופנית אחרת.