שלפוחית שתן רגיזה היא בעיה רפואית נפוצה, אך למרות זאת, רבים נמנעים מלפנות לקבלת טיפול.
הסיבות לכך מורכבות ונעוצות עמוק בתרבות ובאורח החיים הישראלי. מחד, קצב החיים המהיר והעומס היומיומי בישראל מקשים על אנשים למצוא זמן לטפל בבריאותם. במקום לפנות לרופא, רבים מעדיפים להתרגל לתסמינים או לשנות את הרגליהם כדי להתמודד עם המצב. מאידך, קיימת בושה עמוקה סביב נושאים הקשורים למערכת השתן, במיוחד לדליפת שתן. תחושות של מבוכה, פגיעה בדימוי העצמי, וחשש משיפוט חברתי מובילים אנשים להימנע מלדבר על הבעיה, אפילו עם הקרובים להם ביותר.
5 צפייה בגלריה


שלפוחית רגיזה עלולה לפגוע משמעותית באיכות החיים, וכן לשבש את התפקוד היומיומי
(צילום: shutterstock)
שילוב זה של גורמים מוביל להזנחה מתמשכת של הבעיה, דבר העלול להחמיר את מצבם של הסובלים משלפוחית שתן רגיזה ולפגוע משמעותית באיכות חייהם.
גורמים פיזיולוגיים, תזונתיים ונפשיים
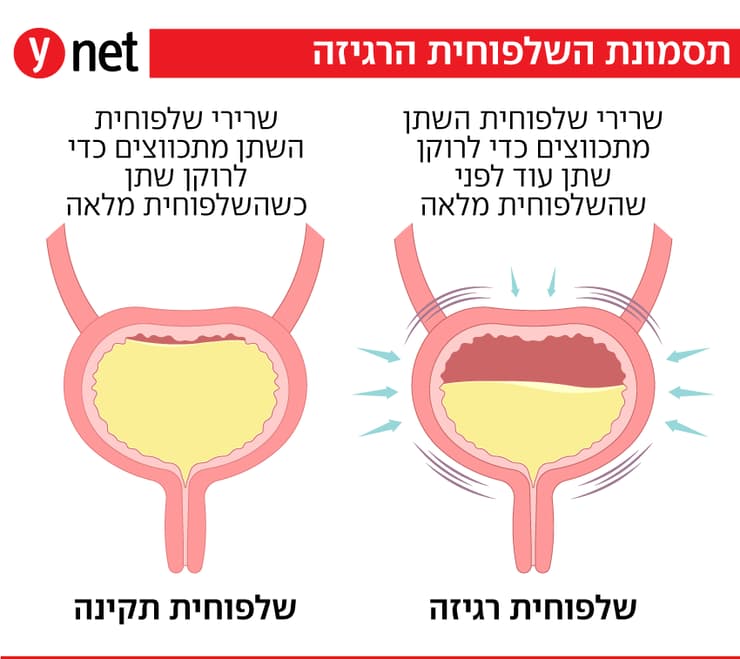
תסמונת השלפוחית רגיזה היא תסמונת קלינית שמתבטאת בדחיפות למתן שתן המלווה לעיתים בדליפת שתן ותכיפות – מתן שתן בתדירות גבוהה במהלך היום והלילה.
ברוב המקרים זו תסמונת שהיא אידיופטית, כלומר לא יודעים בוודאות מה המקור שלה. בשאר המקרים, שלפוחית רגיזה היא משנית להפרעות נוירולוגיות שונות, זיהומים חוזרים, מחלות דלקתיות של מערכת השתן ולעיתים נדירות יותר, היא מגיעה כתוצאה מגופים זרים או מפרוצדורות שונות.
זוהי תופעה מורכבת אשר מושפעת ממגוון גורמים בחיי היומיום, לרבות צריכה מוגברת של נוזלים, במיוחד אלה המכילים קפאין כמו קפה ותה. גם מאכלים חריפים, המכילים קפסאיצין ונגזרותיו, נקשרו לתופעה. למרות שאין הוכחה חד-משמעית, יש הטוענים כי גם עישון סיגריות עלול להחמיר את המצב.
5 צפייה בגלריה


צריכה מוגברת של נוזלים, במיוחד אלה המכילים קפאין כמו קפה ותה, עלולה להשפיע על השלפוחית
(צילום: Shutterstock)
מעבר לגורמים הפיזיולוגיים, קיים אלמנט פסיכולוגי משמעותי בהתפתחות ובהחמרה של התלונות השונות. רבים מדווחים כי עצם המחשבה על שירותים, או אפילו שמיעת קול של מים זורמים, מעוררת אצלם דחף מידי להטיל שתן.
סטרס הוא גורם מפתח נוסף בהחמרת התסמינים. מצבי לחץ משפיעים על המערכת העצבית, ובמיוחד על המערכת הפאראסימפטטית, האחראית בין היתר על הגברת פעילות מערכת העיכול והשתן. כתוצאה מכך, מצבי סטרס עלולים לגרום להתכווצויות יתר של השלפוחית ולתחושת דחיפות מוגברת. הבנת מכלול הגורמים הללו - פיזיולוגיים, תזונתיים ונפשיים - חיונית לטיפול יעיל ומקיף בתופעה המטרידה הזו.
פגיעה באיכות החיים
מחקרים מראים כי התסמונת פוגעת בגברים ובנשים באופן כמעט שווה, עם נטייה קלה ליתר שכיחות בקרב נשים. אחד המאפיינים הבולטים של התסמונת, הוא העלייה המשמעותית בשכיחותה עם הגיל. בעוד שבקרב אנשים בשנות ה-40 וה-50 לחייהם, כ-10% מהאוכלוסייה עשויים לחוות את התסמינים, בקרב בני 70 ו-80, השיעור עולה לכדי 30%.
הגורמים לתסמונת משתנים בין קבוצות הגיל השונות, בקרב צעירים, התופעה לרוב קשורה לגורמים מזוהים כמו זיהומים חוזרים במערכת השתן, בעיות נוירולוגיות, או גורמים פסיכולוגיים. לעומת זאת, בגילים מבוגרים יותר, הסיבה לרוב לא מאובחנת או לחילופין קשורה לבעיות נוירולוגיות שונות. מורכבות זו מדגישה את חשיבות המחקר המתמשך בתחום ואת הצורך בגישה מותאמת אישית לאבחון וטיפול.
תסמונת שלפוחית שתן רגיזה משבשת את חיי היומיום בצורה דרמטית, וחודרת לכל היבט בחיים: בעבודה, בשל הצורך התכוף בגישה לשירותים, ובלילה, התעוררות תכופה פוגעת באיכות השינה ובאיכות החיים. המישור החברתי מושפע כאשר רבים נמנעים מפעילויות פנאי כמו בילויים חברתיים או השתתפות באירועים, וגם במישור הזוגי - התסמונת עלולה לפגוע באינטימיות ובתפקוד המיני, הן מבחינה פיזית והן רגשית.
הטיפול: שינוי אורח החיים
הטיפול בשלפוחית רגיזה מתחיל בשינויים באורח החיים.
ראשית, יש להתמקד בהרגלי השתייה: הגבלת משקאות ממותקים ובכאלה המכילים קפאין, כולל תה המכיל קפאין, שינוי מועדי השתייה והגבלתה בערבים ובאופן כללי. מעבר לכך, פיזיותרפיה לרצפת האגן והשתנה מתוזמנת מדי שעה וחצי עד שעתיים מסייעות בהקניית הרגלים חדשים לשלפוחית. לנשים בגיל המעבר, טיפולים הורמונליים כגון קרמים או טבליות המכילים אסטרוגן עשויים לסייע בשיפור מצב הרירית הווגינלית, ובכך גם בהקלה על תסמיני שלפוחית השתן.
קו הטיפול השני בבעיות שלפוחית השתן מתמקד בטיפול תרופתי הכולל שתי משפחות עיקריות:
תרופות אנטימוסקריניות: נקשרות לקולטנים על פני שלפוחית השתן ומעכבות את הצורך בהתרוקנות. תרופות אלו הן ותיקות מאוד והוכחו כמסייעות לטיפול בתופעה, אך תופעות לוואי כגון יובש בפה ועצירות עלולות לגרום למטופלים להפסיק ליטול אותן.
תרופה חדשה יותר שנכנסה לפני שנתיים לסל התרופות בישראל, בעלת פעילות אגוניסטית לרצפטור בטא 3 (Beta 3 Agonist), מנגנון ייחודי שמרפה את השריר בחלק של השלפוחית ובכך מאפשר אגירה טובה יותר. יעילותה הוכחה מחקרית וקלינית עם פרופיל תופעות לוואי צר יותר. התרופה מאושרת לשימוש מגיל 18 ומעלה.
שילוב תרופות של שתי המשפחות שצוינו למעלה במינונים שונים כדי לצמצם את פרופיל תופעות הלוואי, לאפשר הצלחה ורצף טיפולי.

חשוב לציין כי השפעת התרופות מתחילה להיראות רק כעבור 4-3 שבועות, ונדרש תיאום ציפיות מול המטופלים. המעקב אחר היעילות הטיפולית חיוני, שכן לעיתים קרובות המטופלים מתקשים לזכור את מצבם ההתחלתי ולהעריך נכונה את מידת השיפור.
הפסקת הטיפול עלולה להוביל לחזרת התסמינים, ובמקרים מסוימים יעילות התרופה פוחתת לאחר מספר חודשים, מה שמדגיש את חשיבות המעקב הרפואי המתמשך.
קו שלישי לטיפול באלו שמצבם לא השתפר תחת שינוי אורחות חיים, פיזיותרפיה וטיפולים תרופתיים שונים, מורכב משתי פרוצדורות פשוטות אך פולשניות: הזרקת בוטוקס לשלפוחית השתן או השתלת קוצב סקראלי, שזוהי למעשה אלקטרודה המושתלת תחת שיקוף בסמיכות לעצב האחראי על עצבוב השלפוחית.
5 צפייה בגלריה


תסמונת השלפוחית הרגיזה היא מצב מורכב המשפיע משמעותית על איכות חייהם של הסובלים ממנה
(צילום: shutterstock)
אף שפעולות אלו עלולות להישמע מאיימות, הן יחסית פשוטות בידיים מנוסות, עם שיעור סיבוכים נמוך, ואחוזי הצלחה המגיעים ל-80 אחוזים.
תסמונת השלפוחית הרגיזה היא מצב מורכב המשפיע משמעותית על איכות חייהם של הסובלים ממנה. הטיפול בתסמונת זו הוא רב-שלבי ומותאם אישית, החל משינויים באורח החיים ועד לטיפולים תרופתיים ופרוצדורות מתקדמות. חשיבות הטיפול נעוצה לא רק בהקלה על התסמינים הפיזיים, אלא גם בשיפור הרווחה הנפשית והחברתית של המטופלים. הצלחת הטיפול תלויה בשיתוף פעולה הדוק בין המטופל לצוות הרפואי, תוך מעקב מתמשך והתאמת הטיפול לאורך זמן.
הכותב הוא ד"ר יריב שטבהולץ, מומחה באורולוגיה, רופא בכיר במחלקה האורולוגית ומנהל תחום אורולוגיה תפקודית במרכז הרפואי תל אביב איכילוב
פורסם לראשונה: 08:06, 05.01.25