שמי אלחנדרו גרינברג, אני בן 54, נשוי ואב לשלושה ילדים, חייל ושני תלמידי תיכון. לפני כשנה, הלכתי לרופא המשפחה שלי וביקשתי לבצע בדיקות דם שגרתיות. כשהתוצאות הגיעו, לא הייתי מוכן למה שראיתי: ערכי ה-PSA, אותם מדדים שמעידים על פעילות הערמונית, היו גבוהים מהרגיל. הרופא ניסה להרגיע אותי ואמר שאולי מדובר בדלקת או במשהו זמני, אך בכל זאת הציע ללכת לאורולוג לבדיקות נוספות. למען האמת, לא מיהרתי. אלו בדיקות לא נעימות, וחשבתי שאולי מדובר במשהו חולף. החלטתי לחכות כמה חודשים ולראות אם המדדים יתייצבו.
כשהגעתי לבדיקה השנייה, ראיתי שהערכים עדיין גבוהים, והתחלתי להבין שמשהו לא בסדר. הלכתי לאורולוג מקופת החולים ולאחר בדיקה קצרה, הוא המליץ לי לעבור בדיקת MRI. התוצאות הראו ממצאים חשודים בערמונית, והרופא המליץ לי לעבור ביופסיה, שאותה עברתי בהרדמה מלאה.
כשהתוצאות הגיעו, גיליתי שיש לי תאים סרטניים בערמונית. המילים האלו – "תאים סרטניים" – שינו לי את החיים ברגע. זה לא היה משהו שציפיתי לשמוע, ולא יכולתי לדמיין את עצמי כחולה סרטן. קיבלתי את הבשורה כשהייתי בחו"ל מטעם העבודה, מה שהקשה עליי עוד יותר לעכל את המצב.
כשחזרתי לארץ, נפגשתי שוב עם הרופא שלי והבנתי שגיליתי את הסרטן בשלב מוקדם. זה היה גידול קטן וממוקד, אבל ידעתי שזה דורש טיפול מהיר. התחלתי להתייעץ עם כמה מומחים, חלקם המליצו על ניתוח להסרת הערמונית, אחרים על טיפולים בהקרנה או בהקפאה. כל אחד מהם סיפר לי על היתרונות והחסרונות של שיטות הטיפול השונות. בסופו של דבר, לאחר הרבה מחשבה, החלטתי לעבור ניתוח להסרת הערמונית בשיטה רובוטית.
לפני הניתוח, ביקשתי מהרופא שלי לעבור בדיקת PET-CT, שהיא בדיקה רדיואקטיבית שיכולה להצביע על גרורות אפשריות. הרופא התנגד לכך בהתחלה, בטענה שלא היה צורך, אבל אני התעקשתי. לשמחתי, לאחר ויכוח קל, הוא הסכים. הבדיקה לא רק שהרגיעה אותי לגבי מצב הערמונית – היא גילתה לי גם משהו שלא ידעתי: במהלך הבדיקה נמצא ממצא חשוד בבלוטת התריס. התברר שיש לי גם סרטן בבלוטת התריס.
"אני אומר לכל אחד שעדיין מהסס: לכו להיבדק. גם אם אתם מרגישים בסדר, גם אם אתם חושבים שאין צורך, תעשו את זה בשביל עצמכם ובשביל המשפחה שלכם. גילוי מוקדם יכול להפוך את כל הסיפור הזה לבעיה שאפשר לפתור בזמן, לפני שהיא הופכת לטרגדיה"
כמובן שהבשורה הזו הכתה בי פעמיים. סרטן הערמונית כבר היה מספיק קשה לעכל, ועכשיו גם סרטן בבלוטת התריס? זה היה יותר מדי בבת אחת. אבל ההבנה שהבדיקות הללו הצילו אותי ממצב גרוע בהרבה, נתנה לי את הכוח להתמודד עם המצב. נפגשתי עם רופא נוסף, והתחלתי לתכנן את הניתוח להסרת בלוטת התריס לצד הניתוח לערמונית.
ב-30 ביוני עברתי את הניתוח להסרת הערמונית, ואני שמח לומר שהכול עבר בהצלחה. הייתי מאושפז יומיים בלבד, וההתאוששות הייתה מהירה מהצפוי. תוך עשרה ימים הסרתי את הקתטר, ומהר מאוד חזרתי לשגרה. אפילו טסתי שוב לחו"ל לעבודה חודשיים וחצי אחרי הניתוח. לאחר מכן עברתי גם את הניתוח בבלוטת התריס, וגם שם, לשמחתי, תפסו את הסרטן בשלב מוקדם.
"הפחד צריך להניע אתכם לפעול - ללכת להיבדק"
אני יכול לומר היום, לאחר שהכול מאחוריי, שאני לא רואה את עצמי כ"חולה סרטן", אלא כמי שעבר תקופה לא פשוטה בחיים, טיפל בה בזמן, והצליח לחזור לעצמו.
אם יש משהו אחד שלמדתי מכל הסיפור הזה, זה שגילוי מוקדם באמת מציל חיים. כל אחד מאיתנו, במיוחד מגיל 50 ומעלה, חייב לדאוג לעצמו ולעבור בדיקות סדירות. אנחנו נוטים לדחות את הדברים האלה, לחשוב ש"לי זה לא יקרה", אבל האמת היא שסרטן הערמונית הוא אחד הגידולים השכיחים ביותר בקרב גברים, וגילוי מוקדם יכול לעשות את ההבדל בין טיפול קל יחסית לבין מחלה מתקדמת ומסובכת יותר.
אני לא אשקר, הפחד היה שם כל הזמן. אבל הפחד הוא לא סיבה לברוח. להפך, הוא צריך להניע אותנו לפעול. אני אומר לכל אחד שעדיין מהסס: לכו להיבדק. גם אם אתם מרגישים בסדר, גם אם אתם חושבים שאין צורך, תעשו את זה בשביל עצמכם ובשביל המשפחה שלכם. גילוי מוקדם יכול להפוך את כל הסיפור הזה לבעיה שאפשר לפתור בזמן, לפני שהיא הופכת לטרגדיה.
זה המסר שלי, כחלק מחודש המודעות לסרטן הערמונית: לכו להיבדק, וטפלו במה שצריך בזמן. סרטן הערמונית ובלוטת התריס הם לא גזר דין מוות – אבל רק אם תתפסו אותם בזמן.
בדיקת סקר וגילוי מוקדם
פרופ' רועי מנו, מומחה בכירורגיה אורולוגית, יועץ בכיר במרכז לבריאות הגבר במרכז הרפואי רמת אביב ומנהל השירות לאורולוגיה אונקולוגית בבית החולים איכילוב, מסביר בחודש המודעות למחלה שסרטן הערמונית הוא הסרטן השכיח ביותר בגברים בישראל. מדי שנה מאובחנים בישראל כ-3,500 גברים שלקו בסרטן הערמונית.
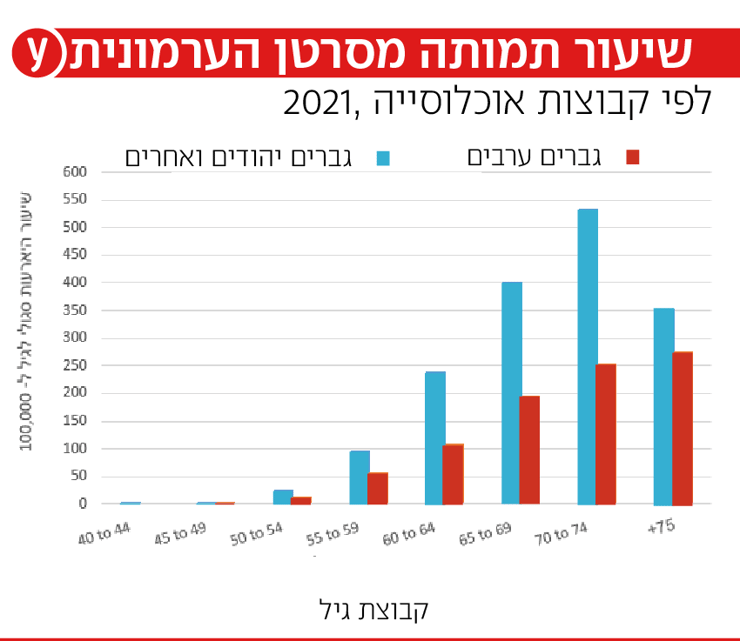
לפי נתוני המרכז הלאומי לבקרת מחלות, עיקר התחלואה נצפית בגיל 50 ומעלה, ופחות מאחוז ממקרי סרטן הערמונית מאובחנים מתחת לגיל 50. שיא התחלואה הוא בין הגילים 74-70. למרות שחלק ממקרי סרטן הערמונית מתפתחים באיטיות ודורשים מעקב בלבד, סרטן הערמונית הוא החמישי בשכיחותו מבחינת תמותה מסרטן בגברים בישראל, וחלק ממקרי סרטן הערמונית יתפתחו למחלה גרורתית אם לא יאובחנו ויטופלו בשלב מוקדם. גורמי סיכון להופעת סרטן הערמונית כוללים גיל מבוגר ורקע משפחתי של סרטן הערמונית.
לפי פרופ' מנו, גילוי מוקדם של המחלה נועד לאבחן אותה בשלבים ההתחלתיים כדי לטפל במחלה בשלב מוקדם זה ולשנות את מהלכה. אבחון מוקדם של סרטן הערמונית מבוצע באמצעות בדיקת דם ל-Prostate Specific Antigen (PSA). ה-PSA הוא חלבון המצוי בנוזל הזרע, בעל תפקיד בפוריות, ומשוחרר מתאי הערמונית למחזור הדם שם ניתן למדוד את רמתו.
אם יש לכם גורמי סיכון, היבדקו כבר מגיל 40
בדיקת PSA מבוצעת בגברים ללא תסמינים בין הגילאים 50 ועד 75 בתדירות של פעם בשנה במטרה לבצע גילוי מוקדם של סרטן הערמונית. בגברים עם גורמי סיכון לסרטן הערמונית, בדיקת הסקר באמצעות PSA מומלצת כבר החל מגיל 40. רמת ה-PSA עולה במקרים של סרטן הערמונית, אך גם במצבים אחרים הקשורים לערמונית, דוגמת הגדלה שפירה של הערמונית או דלקת בערמונית. בנוסף, ערך ה-PSA עולה באופן תקין עם העלייה בגיל ובנפח הערמונית, לכן עליית PSA אינה בהכרח מצביעה על נוכחות סרטן הערמונית אלא מצביעה על הצורך בביצוע בירור נוסף לשלילת סרטן הערמונית.
פרופ' רועי מנו: "בדיקת PSA מבוצעת בגברים ללא תסמינים בין הגילאים 50 ועד 75 בתדירות של פעם בשנה במטרה לבצע גילוי מוקדם של סרטן הערמונית. בגברים עם גורמי סיכון לסרטן הערמונית, בדיקת הסקר באמצעות PSA מומלצת כבר החל מגיל 40"
ערך הסף התקין של ה-PSA משתנה כתלות בגיל המטופל וערך גבוה מ-2.5ng/ml עשוי להיות משמעותי לגברים בשנות ה-40 בעוד ערך גבוה מ-6.5ng/ml עשוי להיות משמעותי לגברים בשנות ה-70 לחייהם.
ערך הסף המקובל כיום לפי איגוד האורולוגים האירופי נקבע על 3ng/ml ומעל לערך זה יש לשקול המשך בירור. לאחר קבלת תשובת PSA מוגבר חשוב לחזור תחילה על הבדיקה כעבור מספר שבועות על מנת לאשר תוצאה זו. ב-20% עד 40% מהמטופלים ערך ה-PSA יחזור אל הטווח התקין בבדיקה חוזרת.
בעבר, בכל מקרה של עליית PSA היו מבצעים ביופסיה של הערמונית. כיום, במטרה לצמצם את כמות הביופסיות המיותרות וכדי לשפר את דיוק הביופסיה, מטופל עם עליית PSA יופנה תחילה לביצוע בדיקת MRI של הערמונית. בדיקה זו יכולה לסייע באיתור נגעים חשודים לממאירות ערמונית וזיהוי מיקומם כך שניתן יהיה לדגום אותם בצורה מדויקת בעת ביצוע ביופסיה.
בנוסף לבדיקת ה-MRI ניתן לבצע בדיקות דם מולקולריות המזהות נגזרות של PSA, ובודקות בצורה מדויקת יותר מ-PSA את הסיכוי להופעת ממאירות משמעותית קלינית של הערמונית. הבדיקות המולקולריות הזמינות בישראל כוללות את הבדיקות isoPSA ו-4K Score. בדיקות אלה מבוצעות באמצעות בדיקת דם בדומה לבדיקת ה-PSA ויכולות לסייע בקבלת החלטה לגבי הצורך בביצוע ביופסיה מהערמונית.
פרופ' רועי מנו: "הרוב המוחלט של המטופלים המאובחנים עם סרטן ערמונית בשלב מוקדם, ללא גרורות, ישרדו מעבר ל-15 שנים. לעומת זאת, במטופלים המאובחנים עם מחלה גרורתית, אחוז התמותה מהמחלה גבוה משמעותית"
ביצוע ביופסיה והמשך טיפול
"במקרים שבהם יש ממצאים חשודים בבדיקת ה-MRI, ביופסיית הערמונית מבוצעת באמצעות מערכת פיוז'ן (Fusion Biopsy) אשר מאפשרת הכוונת הביופסיה לאזור החשוד בערמונית", הסביר פרופ' מנו, "בנוסף ללקיחת דגימות מהאזורים החשודים ב-MRI, ניתן לקחת דגימות נוספות מיתר חלקי הערמונית דבר שמעלה את הסיכוי לזיהוי ממאירות משמעותית קלינית של הערמונית, אך מעלה במקביל את הסיכוי לזיהוי ממאירות לא משמעותית אשר דורשת מעקב בלבד.
 פרופ' רועי מנוצילום: באדיבות המצולם
פרופ' רועי מנוצילום: באדיבות המצולם"את הביופסיה ניתן לבצע בגישה טרנס-רקטלית (דרך פי הטבעת) או טרנס-פרינאלית (דרך הפרינאום –שטח העור שבין שק האשכים לפי הטבעת). הביופסיה הטרנס-פרינאלית לרוב תבוצע בהרדמה כללית, כרוכה בפחות זיהומים, ומאפשרת הגעה לכל חלקי הערמונית בהשוואה לביופסיה הטרנס-רקטלית.
"פעולת הביופסיה נמשכת כחצי שעה ותופעות הלוואי כוללות הופעת דם בשתן, בצואה ובזרע אי נוחות באזור הביופסיה, קושי במתן שתן, וזיהום. מרבית הביופסיות יעברו ללא תופעות לוואי, ואם הן מופיעות הן לרוב חולפות תוך מספר ימים, והמטופלים מתפקדים בצורה מלאה זמן קצר לאחר הביופסיה.
"לאחר קבלת תשובת הביופסיה ניתן לקבוע את דרגת הסיכון של המחלה בהסתמך על תוצאות הביופסיה, ערך ה-PSA טרם הביופסיה והממצאים בבדיקה הגופנית. בנוסף, בשימוש בבדיקת הדמיה מסוג PET-CT עם החומר PSMA ובבדיקות גנטיות המבוצעות על רקמת הגידול מהביופסיה ניתן לקבל מידע נוסף על אודות מיקום המחלה וחומרתה. מידע זה מסייע בקבלת החלטה טיפולית שעשויה לכלול מעקב פעיל, טיפול פוקלי, ניתוח כריתת הערמונית או קרינה לערמונית במקרים של מחלה המוגבלת לערמונית".
חשיבות בדיקת סקר
ביצוע בדיקת סקר לסרטן הערמונית מאפשר זיהוי מוקדם של המחלה עוד טרם שליחת גרורות. ביצוע בדיקת סקר קבועה באמצעות PSA יכולה להפחית את התמותה מסרטן הערמונית ב-30% לאחר מעקב של שני עשורים.
מחקר שבוצע בארה"ב הראה עלייה בכמות הגברים שאובחנו עם מחלה גרורתית לאחר ביטול ההנחיה לביצוע בדיקת סקר לסרטן הערמונית בארה"ב בשנת 2012. חשוב להדגיש שלאור נתונים אלה, משנת 2018 חזרה ההנחיה לביצוע בדיקת סקר לסרטן הערמונית למטופלים המעוניינים בכך לאחר קבלת הסבר לגבי יתרונות וחסרונות ביצוע בדיקת הסקר.
הרוב המוחלט של המטופלים המאובחנים עם סרטן ערמונית בשלב מוקדם, ללא גרורות, ישרדו מעבר ל-15 שנים. לעומת זאת, במטופלים המאובחנים עם מחלה גרורתית, אחוז התמותה מהמחלה גבוה משמעותית. מצד שני, הטיפולים במחלת סרטן הערמונית כרוכים בתופעות לוואי שעלולות להשפיע על איכות החיים. מסיבה זו, במקרים שבהם יש עליית ערך ה-PSA, חשוב להגיע לייעוץ לאורולוג כדי להחליט על המשך הבירור הדרוש, ולצורך קבלת החלטה על הטיפול המתאים תוך התחשבות במאפייני המטופל ומחלתו.
- עוד מידע חיוני על בדיקות סקר וקישור להורדת אפליקציה ייעודית לנושא - בקישור הבא