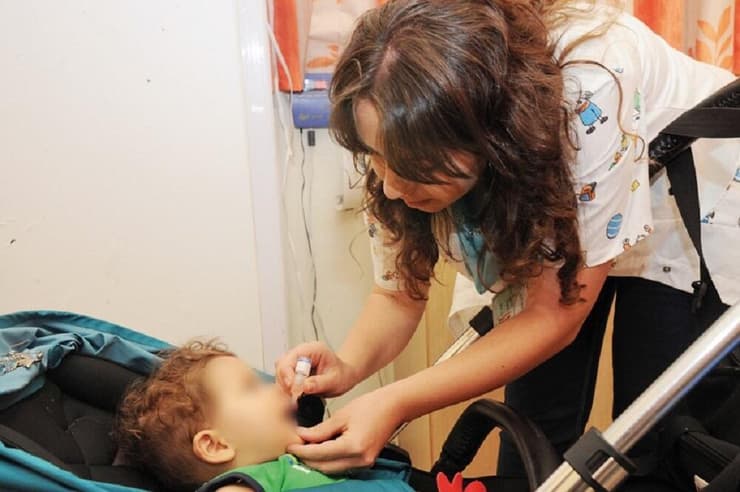
זה התחיל כמו כל מחלה עונתית אחרת. הילדה בת השמונה, מיישוב קהילתי קטן ליד צפת, חשה ברע במשך מספר ימים. קצת נזלת, קצת שיעול, כאבי בטן ושלשולים. אולי וירוס שנדבקה בו בבית הספר. לא משהו שהיה מדליק נורה אדומה אצל רוב ההורים.
גם כשהתלוננה על חולשה ברגליים, הוריה לא התרגשו. העומס הרגיל, משפחה ברוכת ילדים ומטלות, ובכלל, מי היה מאמין שמדובר במשהו חמור. רק כשבוקר אחד רגליה לא נענו לה, הבינו הוריה שמשהו לא תקין מתרחש. הם הביאו אותה לבית החולים זיו בצפת, שם הועלה לראשונה החשד, שביתם נדבקה בפוליו. "הבנו מיד שיש כאן משהו לא שגרתי", מתארת ד"ר דועא בכרי, מנהלת מחלקת הילדים בבית החולים, "ההליכה שלה הייתה מוזרה. המצב שלה לא התאים לשום מחלת ילדים נוירולוגית רגילה. תוך פחות מ־24 שעות שלחנו בדיקת פוליו. התוצאה הדהימה את כולנו".
כתבות נוספות למנויי +ynet:
החולה הצעירה סבלה מחולשת שרירים ניכרת. "ספקטרום הפגיעה בפוליו הוא רחב, מקושי קל בהליכה עד שיתוק מלא, כולל שיתוק של שרירים גבוהים של הסרעפת ושרירי הנשימה", אומרת ד"ר בכרי, "הילדה הזו נפלה איפשהו באמצע. בהתחלה היא התקשתה בהליכה, נשענה על אבא שלה ועל חפצים שונים כדי ללכת. בהמשך היא התחילה ללכת יותר עצמאית. ועדיין קשה לה, היא גוררת רגל".
- לא רוצים לפספס אף כתבה? הצטרפו לערוץ הטלגרם שלנו
בתחילת השבוע, אחרי כמעט שבוע באשפוז, כשהסיכון לפגיעה מסכנת חיים פחת משמעותית, שוחררה הילדה לביתה במצב יציב, גם כדי להגן על החולים האחרים במחלקה. "הסכנה המיידית חלפה", אומרת ד"ר בכרי, "אנחנו מאוד שמחים שהיא לא הגיעה למצב של שיתוק שרירים מרכזיים, אבל הפרוגנוזה שלה מורכבת. היא תזדקק לשיקום ארוך, אבל גם הוא לא יבטיח חזרה לתפקוד מלא, או להליכה כפי שהייתה".
אין משהו שאפשר לעשות כדי לעזור לה?
"זה תהליך קשה וכואב. אין טיפול שיכול להבטיח תוצאות של 100 אחוז ואפילו לא 50. התוצאה משתנה מילד לילד. מאוד כואב לראות ילדה מתוקה כזו מתנדנדת בהליכה, לא יציבה. זו מחלה שלא צריכים לראות היום".
צמד המילים הזה, כאב לב, עוד יחזור על עצמו פעמים רבות במהלך הראיונות שאני מקיימת עם אנשי הרפואה, שיודעים איזה מסלול חתחתים צפוי לילדה. נגיף מתעתע, אלים, שפוגע בחוט השדרה, אינו עניין של מה בכך. גם אם מצבה ישתפר בזמן הקרוב, הנגיף לא ימהר להרפות ממנה. עולם הרפואה המודרני, שיכול לכל כך הרבה מחלות קשות, עומד חסר אונים מול המחלה הספציפית הזו. לא הרבה השתנה בטיפול בה מאז שנות ה־50 של המאה הקודמת, עת הכתה בישראל בכל עוצמתה והותירה אלפי ילדים נכים. מי שנדבק בפוליו בילדות גם נמצא בסיכון גבוה לפתח פוסט־פוליו בבגרותו, תסמונת קשה הגורמת למגבלה פיזית ולנכות גם שנים, לעיתים עשרות שנים, לאחר ההדבקה. המלחמה של הילדה הקטנה הזו לחיים נורמליים, שהחלה בשבוע שעבר, תימשך עוד שנים רבות. אולי כל חייה.
"אי־אפשר לנבא מה צפוי לה", אומרת בצער פרופ' ליאת אשכנזי־הופנונג, מומחית למחלות זיהומיות בילדים, מנהלת היחידה לאשפוז יום במרכז שניידר לרפואת ילדים וחברת הוועדה המייעצת למשרד הבריאות בנושא הפוליו. "זה תלוי בעצבים שנפגעו. אין לנו תרופה לפגיעה העצבית. זה מצב מאוד, מאוד עגום".
והשרשרת עוד לא נקטעה. מאז שאובחנה בת השמונה כחולת פוליו, התגלו עוד חמישה ילדים שבאו עימה במגע קרוב ונדבקו בנגיף. בינתיים, למרבה המזל, אף אחד מהם לא פיתח תסמיני מחלה. לפני שנה, בירושלים, נדבקה ילדה אחרת, בת שלוש וחצי, בנגיף. היא עדיין עוברת טיפולי שיקום שנועדו לסייע לה לחזור לתפקוד נורמלי.
שתי הילדות, שלא מכירות זו את זו, פיתחו את אותה תופעה רפואית נדירה המופיעה באחד לאלף נדבקי פוליו: שיתוק רפה חד, המופיע באופן פתאומי ומתאפיין ברפיון גפיים. אבל יש להן מאפיין משותף נוסף: הוריהן מעולם לא חיסנו אותן נגד המחלה, מה שגרם לכך שהנגיף האלים, שמסתובב בינינו כבר שנה ונתקל ברוב המקרים בחומה בצורה של חסינות, הצליח לפגוע בהן בצורה קשה.
אם אתם גרים בירושלים, חיפה, טבריה, צפת, בית–שמש, מודיעין–עילית, מודיעין–מכבים–רעות ואלעד, הסיכוי שלכם לפגוש את הנגיף בימים אלה גבוה מאוד. אלה הערים שבהן מזהים בחודשים האחרונים שכיחות עולה של פוליו בביוב, עובדה שמעידה על כך שאלפי תושבים נושאים אותו בגופם
למרבה התדהמה והתסכול, הן לא לבד. מנתוני משרד הבריאות שנחשפים כאן לראשונה, עולה כי 174 אלף ילדים בישראל, בין הגילים 0־15, אינם מוגנים כיום מפני פוליו ומחלות קשות אחרות. הוסיפו להם מאות אלפי מבוגרים שחוסנו לפני עשרות שנים, וכנראה פגיעים אף הם למחלה הקשה, ותבינו את עומק הצרה שאנחנו נמצאים בה; המקרה הבא של שיתוק בילד הוא רק עניין של זמן. הבשורה הטובה היא שהנשק היעיל היחיד נגד המחלה הנוראה הזו נמצא ממש במרחק דקירה. החיסון המומת נגד פוליו, שאין לו תופעות לוואי משמעותיות, מונע את המחלה כמעט ב־100 אחוז. אם רק יואילו, כמובן, לעשות בו שימוש.
"אפשר למנוע את זה. זה בידיים שלנו למנוע נזק בלתי הפיך שעלול להיגרם לילדים לכל החיים", אומרת ד"ר שרון אלרעי פרייס, ראש חטיבת בריאות הציבור במשרד הבריאות. "מקרה של שיתוק קליני זה דגל אדום, שאומר שמתחת לרדאר שלנו יש מאות, אם לא אלפי, אנשים שנושאים בגופם את הווירוס. המקרה הזה מבהיר שהפוליו לא בשליטה. מה שאנחנו רואים מעל פני השטח הוא רק קצה הקרחון".
גם יו"ר האיגוד לרפואת ילדים, פרופ' צחי גרוסמן, מביע דאגה עמוקה מהמצב: "הממשלה צריכה להכריז על הפוליו כמצב חירום לאומי, על כל המשמעויות שנגזרות מכך. שני מקרי שיתוק בילדים קטנים זה מצב חירום לכל דבר, היה צריך להכריז את זה כבר אחרי המקרה הראשון".

אם אתם גרים בירושלים, חיפה, טבריה, צפת, בית־שמש, מודיעין־עילית, מודיעין־מכבים־רעות ואלעד, הסיכוי שלכם לפגוש את הנגיף בימים אלה גבוה מאוד. אלה הערים שבהן מזהים בחודשים האחרונים שכיחות הולכת ועולה של פוליו בביוב, עובדה שמעידה על כך שמאות, יותר סביר אלפי תושבים, נושאים אותו בגופם ומפרישים אותו בצואה שלהם היישר לתעלות הביוב המקומיות או למי שבא איתם במגע קרוב.
גם בתל־אביב, נתניה, פתח־תקווה, באר־שבע, קריית־מלאכי, אל־חמרא, רהט, חריש, אשדוד, אריאל, רחובות, אשקלון ופרדס חנה־כרכור הנגיף קיים, אבל בשכיחות פחות גבוהה. אם אתם גרים באחת הערים האלה, זה אומר שהשכנים שלכם, החברים של הילדים שלכם וההורים שלהם שקופצים אליכם לקפה, מי שיושב לידכם בקניון או בגינה – עלולים להיות מידבקים, גם אם הם נראים לכם בריאים לגמרי. מי שחוסן נגד הנגיף מוגן בעצמו מפני המחלה, אבל עלול לשאת את הנגיף במערכת העיכול שלו ולהדביק את הסובבים אותו. מספיק שאחד הילדים שחולק עם הבת שלכם שקית במבה בגינה לא רחץ ידיים כשיצא מהשירותים. הסיכוי של אדם לא מחוסן להידבק מחולה שבא עימו במגע קרוב ל־100 אחוז.
"אנחנו מסתכלים כבר כמה חודשים על ההתפשטות הזו ועושים ניטור ביוב מאוד אינטנסיבי כדי לדעת מה קורה", אומרת ד"ר אלרעי פרייס. "כל המאמצים שלנו מכוונים לחסן ילדים ולשמור עליהם. הנגיף התחיל באזור ירושלים ולאט־לאט התרחב לעוד מקומות. יש מקומות סטטיים, שבהם הנוכחות של הנגיף התקבעה. רואים אותו בכל דגימה. ויש מקומות שזה בא והולך בהם. באזורים שבהם הנגיף מבוסס, ברור שיש סירקולציה של הווירוס. הוא נוכח שם באופן קבוע".
זה מביא אותנו לשאלה כמה אנשים בישראל נושאים היום את הנגיף בגופם ועלולים להדביק אחרים. זו, מתברר, שאלת מיליון הדולר שלאיש אין עליה תשובה. "קשה לדעת", מודה פרופ' מנפרד גרין, ראש הוועדה המייעצת למשרד הבריאות בנושא פוליו. "זה יכול להיות מאות, אם לא אלפי מקרים. במקרה של הנגיף הטבעי, ההערכה היא שיש אלף נדבקים עד שרואים מקרה אחד של שיתוק. עם הנגיף מהחיסון, שמסתובב אצלנו עכשיו, זה כנראה אותו דבר. אם אתה מגלה בביוב כמה דגימות חיוביות, סביר שיש לפחות מאות נדבקים".
בבית החולים שיבא בתל השומר נמצאת המעבדה המרכזית של משרד הבריאות לנגיפים. אחרי שלוש שנים של עיסוק אינטנסיבי בקורונה, עבר המיקרוסקופ הלאומי שלנו להתמקד בנגיף חדש־ישן: הפוליו. כאן בודקים כל דיווח מבתי החולים על מקרה של שיתוק חד, כ־30 מקרים בממוצע בשנה. רובם אינם נגרמים כתוצאה מפוליו. במקביל, בודקים עשרות נקודות בביוב בערים שונות ברחבי הארץ. לפני שנה גילו נגיפי פוליו בביוב בירושלים. זה היה פוליו מסוג 3, שנמצא בחיסון החי המוחלש שניתן לכל תינוק בישראל. נגד הנגיף הזה נערך מבצע חיסונים מוצלח שמיגר אותו תוך מספר חודשים. את הנגיף הנוכחי, מסוג 2, שאינו חלק בתרכיב החיסון הזה וגורם עכשיו לתחלואה בילדים, גילו בביוב – כך נחשף כאן לראשונה – כבר באפריל 2022.
"הפוליו הוא וירוס שנדבקים בו דרך הפה", אומרת ד"ר מרב וייל, מנהלת המעבדה הלאומית לפוליו. "הוא מתרבה במערכת העיכול שלנו ומופרש בכמות מאוד רבה בצואה. לכן ניתן לזהות אותו בדגימות ביוב. באופן שגרתי, המרכז הארצי לניטור נגיפים, בראשותו של ד”ר איתי בר־אור, מנטר כל חודש 15 דגימות של ביוב מכל רחבי הארץ, כדי לראות אם יש וריאנטים חריגים. מדי פעם יש ממצאים חריגים, מקריים, לא משהו שמראה על התפרצות. בזמן התפרצות מרחיבים את מקומות הדיגום פי שניים או שלושה. אי־אפשר, כמובן, לבדוק את כל המדינה.
"במדינות שיש בהן כיסוי חיסוני גבוה, כמו ישראל, נדיר מאוד לראות מקרה של מחלה. הווירוס יכול להסתובב הרבה ולא יגרום לשיתוק, כי רוב האוכלוסייה מחוסנת נגדו. עדיין, במקרה של אזורים שלא מספיק מחוסנים, הוא יכול לפגוע במי שאינו מוגן. במקרה כזה, חשוב לדעת שהנגיף 'מסתובב בשטח' כדי לזהות את המקרה הזה מוקדם, לבודד אותו ולטפל בו".
דרך הביוב זוהו שתי ההתפרצויות האחרונות. "הזן הראשון, שגרם למקרה שיתוק בירושלים, הסתובב כמה חודשים – ונעלם", אומרת וייל. "במאי כבר הפסקנו לראות אותו. בחודש אפריל זיהינו בפעם הראשונה את הנגיף החדש, מסוג 2, שמקורו בתרכיב החי שלא ניתן במדינת ישראל. בשלב הזה כבר היינו עם אנטנות מאוד מחודדות לגבי כל דבר חריג. שמענו שבלונדון יש התפרצות שקטה של זן 2. גם בניו־יורק דיווחו על מקרה של שיתוק. דרך ארגון הבריאות העולמי התכנסנו כולנו, בניסיון להבין אם יש קשר בין האירועים האלה, ובאמצעות ריצוף גנטי מלא של הנגיף ראינו שכן, כלומר שהמקור של האירוע הזה משותף. בגלל שאף אחת מהמדינות האלה לא משתמשת בזן 2 בחיסון שניתן בה, ברור שהנגיף לא הגיע מאף אחת מהן, אלא יובא אלינו ממדינה רביעית. אי־אפשר לדעת בדיוק מאיפה הגיע. המקור העיקרי הוא באפריקה, אבל גם במצרים יש סירקולציה שקטה שלו".
פרופ' צחי גרוסמן: "נדהמתי לגלות שאצלי במרפאה, בצפון תלֿֿ–אביב, יש 20 או 30 ילדים שמעולם לא חוסנו. נכון שהסיכוי של ילד לא מחוסן בתל–אביב לחטוף פוליו קטן יותר מאשר בצפת, כי בתל–אביב הוא מוקף בילדים מחוסנים, אבל הוא לא אפסי. מספיק שיבוא במגע עם חולה וגם הוא עלול להיות משותק"
פחות משנה מאז שזוהה זן מספר 2 האחרון, זינקו ממצאי הפוליו בביוב כמעט בכל הארץ. "יש לנו כרגע שמונה־תשע ערים שהנגיף מאוד מבוסס בהן", אומרת וייל. "מערכת האיתור של הביוב מאוד רגישה. לכן אנחנו יכולים להגיד שהנגיף 'מסתובב' בהיקפים משמעותיים. לפעמים מזהים את הנגיף בצורה אקראית פעם אחת, פעמיים, מה שמעיד על כך שבן אדם שנושא את הנגיף בגופו ביקר במקום ועזב".
בישראל החיסון ניתן בשגרה בארבע זריקות לפני גיל שנה, בכיתה ב' ובהיריון, בשילוב עם חיסון השעלת. לפי ההיגיון הזה רוב הילדים במדינה מחוסנים. איך הנגיף הזה עדיין ממשיך להתפשט כאן?
"הנגיף יכול להגיע לאזור מסוים, אבל כדי להתבסס הוא צריך למצוא 'כיס' של לא מחוסנים. אם במדינה עם כיסוי חיסונים גבוה כמו בישראל יש ‘כיסים’ של אוכלוסייה לא מחוסנת, הנגיף יכול לפגוע בהם. כל עוד הוא מסתובב כאן הוא עלול לגרום למחלה".

לפי פילוח שערך משרד הבריאות, ילדים לא מחוסנים ניתן למצוא בכל רחבי הארץ: 40,896 ילדים כאלה חיים במחוז מרכז, 38,103 במחוז ירושלים, 28,450 במחוז תל־אביב, 18,916 במחוז צפון, 17,266 במחוז חיפה, 12,334 במחוז דרום, וכמעט 9,000 במחוז אשקלון. תשעה אחוזים מהילדים עד גיל שנתיים, הגיל הפגיע ביותר, סך הכל 46 אלף ילדים, לא חוסנו מעולם נגד פוליו. אחרים קיבלו רק חלק מהמנות, ורק 76 אחוז מחוסנים באופן מלא.
“הנטייה לראות בהתפרצות בעיה של האוכלוסייה החרדית מוטעית מיסודה, אומר פרופ' גרוסמן. "זה ממש לא כך. הסיפור של ילדים לא מחוסנים קיים בכל הארץ. בקופת חולים מכבי, שבה אני עובד, התחילו בשבועיים האחרונים להפיץ לרופאים את רשימות הילדים שמטופלים אצלם, שלא קיבלו אפילו זריקה אחת נגד פוליו. נדהמתי לגלות שאצלי במרפאה, בצפון תל־אביב, יש 20 או 30 ילדים כאלה. נכון שהסיכוי של ילד לא מחוסן בתל־אביב לחטוף פוליו קטן יותר מאשר בצפת, כי בתל־אביב הוא מוקף בילדים מחוסנים, ששומרים עליו, אבל הוא לא אפסי. מספיק שיבוא במגע עם חולה וגם הוא עלול להיות משותק".
ברוב המקרים גורם נגיף הפוליו, או בשם המוכר שלו "שיתוק ילדים", לתחלואת מעיים. הוא מתבטא בשלשולים, בחילות, חולשה, הקאות וחום. רק במיעוט המקרים, בין חצי אחוז לאחוז, הוא יוביל לשיתוק בגפיים, בגלל מוות של תאי עצב ושריר. בחלק מהמקרים הוא עלול לפגוע בשרירי הנשימה, כפי שזכור מהתמונות המחרידות של הילדים נפגעי הפוליו מהמאה הקודמת, ששכבו מחוברים ל"ריאות ברזל" ענקיות שהנשימו אותם. גם שנים לאחר ההחלמה, עלולה המחלה להתפרץ מחדש.
"רוב מקרי ההדבקה, 80־90 אחוז, הם ללא סימפטומים בכלל", אומרת פרופ' אשכנזי־הופנונג. "רק ב־20 אחוז מהמקרים יש ביטויים קלים, כלליים מאוד, כמו חום, כאב ראש, כאב בטן, בחילות, הקאות וכאב גרון. באחוזים בודדים מהנדבקים הווירוס גורם לדלקת קרום המוח, מחלה שנמשכת עד חמישה ימים ומתבטאת בחום, כאבי ראש, קשיון עורף והקאות. במקרה כזה, לא נמצא חיידק בנוזל השדרה. רק באחוז אחד מהמקרים מופיע שיתוק".
על כל מקרה קליני של שיתוק, כפי שהתגלה בישראל, אומרת אשכנזי־הופנונג, קרוב לוודאי שהיו עוד ילדים שפיתחו דלקת קרום המוח, ועוד יותר מקרים של ילדים שנדבקו והייתה להם מחלה א־סימפטומטית.
היו בישראל מקרים של דלקת קרום המוח כתוצאה מפוליו?
"עד היום לא התקבלו דיווחים כאלה. בהחלט יכול להיות שיש מקרים שפיספסנו. ילד שהגיע למיון, עשו לו בדיקת נוזל שדרה שהראתה שאין חיידק ושוחרר לביתו בלי אבחנה נכונה. אנחנו פועלים להעלות את מודעות הצוותים הרפואיים לנושא הזה".
הפוליו אינו אורח חדש בישראל. בשנים 1950־1951 התפרצה כאן מגפת פוליו ובמהלכה חלו במחלה אלפי אנשים. בשנים הבאות היו מאות מקרים של שיתוק מפוליו מדי שנה, רובם בתינוקות ובילדים מתחת לגיל חמש. על פי ההערכות, כ־12 אלף איש בישראל נותרו נכים כתוצאה מפוליו.
אחרי שנים ארוכות של שקט, בשנת 2013 התגלה הנגיף הפראי, זה שמקורו בטבע ולא בחיסון, בדגימות ביוב שנלקחו באזור הדרום. מבצע חיסונים ארצי מוצלח שנערך בשעתו, בהובלת מנכ"ל משרד הבריאות דאז, פרופ' רוני גמזו, הצליח למנוע מקרי תחלואה קליניים וההתפרצות הסתיימה ללא פגע. משנת 2014 ועד לפני שנה לא דווח על מקרי פוליו בישראל.
"בהתפרצות הקודמת ב־2013, הצלחנו לחסן בצורה מאוד יפה כמות נכבדה ביותר מאוכלוסיית המדינה, ולכן גם לא היה אז אפילו מקרה קליני אחד", אומר פרופ' גרוסמן. "היום אנחנו בסיטואציה אחרת לגמרי ומורכבת בהרבה. יש לנו נגיף שמקורו בחיסון, מה שמקשה מאוד לשכנע את הציבור שיש צורך בחיסון הזה. לומר להורים 'תחסנו' בגלל נגיף שהסבא של הסבא שלו היה בחיסון זה מאתגר מאוד. גם העייפות מהקורונה והחיסונים נותנת את אותותיה. הרשתות החברתיות הפכו לכוח משחית בגלל כמויות אדירות של פייק ניוז".
ההתפשטות של הנגיף הנוכחי התחילה באזור ירושלים, בריכוזים של אוכלוסייה חרדית, בדיוק כמו המקרים שהתגלו בניו־יורק ובאנגליה. גם היום, הערים שבהן נמצא הנגיף בשכיחות גבוהה הן, ברובן, ערים שיש בהן אוכלוסייה חרדית גדולה. באוכלוסייה הבלתי מחוסנת, הצפופה והענייה הזו, הוא מתפשט במהירות. רוב הילדים הלא־מחוסנים במדינת ישראל באים ממנה. חלקם לא רשומים במשרד הבריאות ולא ביקרו מעולם בטיפת חלב. "עד שלא נפצח את הקוד לְחיסון רוב האוכלוסייה הזו, לא נוכל להיפטר מהפוליו", אומר בכיר במערכת הבריאות.
פרופ' חן זמיר–שטיין: "בשנים שלפני הקורונה הייתה עלייה יפה בכיסוי החיסונים בכל העולם, אבל הקורונה זרקה אותנו עשור שלם לאחור, בגלל הפייק ניוז שגרם לחשש ולרתיעה מחיסונים. זה מצב מאתגר ברמה העולמית"
פרופ' חן זמיר־שטיין, רופאת מחוז ירושלים של משרד הבריאות, כבר מורגלת במשברים בריאותיים כאלה; לפני הפוליו היו קורונה וחצבת. "המחוז שלנו הוא מחוז מורכב, עם משפחות ברוכות ילדים, במצב סוציו־אקונומי נמוך, עם צפיפות גדולה בבתים. ממחקרים שערכנו, ראינו שהחל מהילד הרביעי האמהות האלה מאוד מתקשות להגיע לביקורים בטיפת חלב. יש הרבה ילדים, עם לוח חיסונים משתנה ועם ביקורים מרובים שנדרשים בתחנות. צרפי את זה למחלות הילדים, שבאות והולכות, ולכך שנשים במגזר הזה הן בדרך כלל המפרנסות– וקיבלת משימה מאוד־מאוד מורכבת".
לדבריה של זמיר־שטיין, סרבנות חיסונים היא לא מוקד הבעיה במקרה הזה. "הבעיה העיקרית שלנו היא הדחיינות. יש לנו אוכלוסיות שלמות שבמקום לרשום בגיל שבועיים את הילד בטיפת חלב, רושמות אותו הרבה יותר מאוחר, אם בכלל. מה שגורם לכך שכל תוכנית החיסונים זזה וכבר לא ניתנת בזמן. כל זמן שהילד הזה לא קיבל חיסון – הוא לא מוגן".
בשפה המקצועית הילדים האלה נקראים Zero Dose Children, ילדים שקיבלו אפס מנות חיסון. "לפי ארגון הבריאות העולמי, מאז הקורונה יש 25 מיליון ילדים כאלה בעולם", אומרת זמיר־שטיין. "בשנים שלפני הקורונה הייתה עלייה יפה בכיסוי החיסונים בכל העולם, אבל הקורונה זרקה אותנו עשור שלם לאחור, בגלל הפייק ניוז שגרם לחשש ולרתיעה מחיסונים. זה מצב מאתגר ברמה העולמית".
כמה ילדים כאלה יש אצלנו? שלא חוסנו מעולם?
"כחמישה אחוזים מהילדים בירושלים לא נרשמים בכלל בטיפת חלב. אני יכולה להבין שיש קשיים, אבל חייבים להמשיך לעבוד חזק מאוד על הפערים האלה. לא ייתכן שיש ילדים של אפס מנות במדינה שמערכת הבריאות בה היא מהטובות בעולם".
מה אתם עושים כדי לטפל בזה?
"יש הרבה מאוד עבודה של הצלבת כל מאגרי המידע. הקמנו בזמנו את רישום החיסונים הלאומי, שלימים נהיה הדאטה בייס של כל חיסוני הקורונה. אנחנו פועלים מול הקופות, כדי שאם ילד לא הגיע אלינו אף פעם – אולי נוכל להגיע אליו דרך רופא המשפחה שלו. שכל אינטראקציה בריאותית כזו תהיה מלווה בהתייחסות לנושא החיסונים. יש מיעוט מאוד קטן בארץ של ילדים שאין להם תעודת זהות, מכל מיני סיבות. אותם יותר קשה לאתר".
במקום הראשון, אומרת זמיר־שטיין, צריך לפעול כדי להנגיש את החיסונים לאוכלוסיות שלא מבקשות אותם. "צריך לתגבר את התחנות, לפתוח טיפת חלב ניידת באופן קבוע, לא רק במגפות", היא אומרת. "אם אמא כבר מסכימה לחסן, להגיד לה, 'בואי עכשיו, אנחנו מתחת לבית שלך'. אם אתה נותן למישהו שירות עד הבית, יש סיכוי טוב שזה יעבוד. הניסיון שלנו עם זה בחצבת היה מצוין. כמובן שצריך גם אמון ומודעות ועבודה תרבותית. את זה אנחנו עושים סביב השעון, עם המנהיגות הדתית הרלוונטית לכל קבוצה".
מה עומד היום בדרכך לחסן את כל הילדים האלה?
"תקצוב. ניידות כאלה עולות מיליונים, בטח אם רוצים שהן יהיו מאוישות על ידי אחיות, שיהיה רישום חיסונים אונליין, תנאי בטיחות נאותים. ברגע שזה ייצא לדרך ונראה שכונה עם כיסוי חיסוני נמוך, נוכל להציב שם את הניידת שבוע, עד שכולם יחוסנו".
במשבר רפואי־לאומי כזה לא קיבלתם את התקציב הנדרש?
"אומר רק שביקשנו, ואנחנו תולים בזה הרבה תקוות".
גם בצפת, שמתמודדת כבר חודשיים עם התפרצות פוליו נרחבת, ההצלחה בחיסון האוכלוסייה חלקית מאוד. על פי נתוני משרד הבריאות, במחוז הצפון יש כיום 6,000 ילדים לא מחוסנים עד גיל שש, שחלקם לא רשומים בשום מקום.
"עד גיל 18 יש לנו כ־20 אלף ילדים לא מחוסנים", אומרת רופאת מחוז הצפון, ד"ר אולגה ויניצקי. "כל אלה ילדים פגיעים, שעלולים להיחשף באיזה מקום ולהידבק. זה לא סוד שרוב האוכלוסייה הזו חרדית. במחזור שלנו יש גם אוכלוסייה אנתרופוסופית, שלצערי הרב לא מחסנת את הילדים מסיבות אידיאולוגיות".
גם בצפון מתבצעת כבר חודשיים פעילות הסברתית נמרצת בניסיון להרחיב את מעגל המתחסנים, אבל ללא הצלחה. "עשינו הרבה פעילויות באמצעות הרבנים, ועידכנו את האוכלוסייה שהילדים שלא מחוסנים נמצאים בסכנה, אבל ההצלחות היו נקודתיות. היו מקרים בודדים שהצלחנו איתם. אחרי המקרה המצער פתאום יש לנו כ־50 מועמדים לחיסון. עכשיו אנחנו מתכוונים להתחיל לחסן בבתי הספר, וגם בהיכל התרבות בצפת, שמכיל 800 מקומות. אולי זה יעבוד".

העולם נאבק בפוליו, כאמור, כבר עשרות שנים. בזכות החיסונים צנחה התחלואה במדינות המפותחות כמעט לאפס; עכשיו היא עולה שוב.
בישראל מחסנים את כל הילדים מאז 1957 בחיסון המומת, הניתן בזריקה. ארבע שנים לאחר מכן החלו לתת גם את החיסון החי המוחלש, שניתן בטיפות לפה, ומגן לא רק על האדם המחוסן, אלא גם מונע ממנו לשאת את הנגיף במערכת העיכול שלו ולהדביק אחרים. החיסון הזה כמעט העלים את מקרי הפוליו בארץ, אולם בשנת 2005 הוחלט להפסיק את השימוש בתרכיב החי, לאחר שבמשך שנים גרם למקרי שיתוק נדירים בארץ ובעולם.
זו לא הפעם הראשונה שנגיף תרכיבי, כלומר נגיף שמקורו בחיסון החי, גורם לתחלואה. בין השנים 1971־1988 דווח בארץ על תשעה מקרי פוליו שיתוקי כתוצאה ממגע עם התרכיב המוחלש, רובם בתינוקות שחלו כתוצאה מקבלת החיסון. באוגוסט 1988 דווח על התפרצות בקרב ילדים שחוסנו בנגיף המוחלש בנפת חדרה. משרד הבריאות חיסן אז את כל האוכלוסייה עד גיל 40, והתחלואה נעצרה. מ־2014 הוחזר החיסון המוחלש לשימוש שוטף, והוא ניתן פעמיים עד גיל שנתיים.
6 צפייה בגלריה


כ-12 אלף איש בישראל נותרו נכים. ילדה שנפגעה מנגיף הפוליו בשנות ה־50, מוקפת בצוות מטפלים
(צילום: דוד רובינגר)
הנגיף הנוכחי שנמצא בישראל פיתח בחזרה את האלימות שנוטרלה בעת שהוכן החיסון החי, באמצעות רכישת מוטציות שונות לאחר שהסתובב באתרי אוכלוסייה לא מחוסנת. כלומר, מי שחוסן בו אי שם בעולם (כי בישראל החיסון המוחלש מכיל רק את הזנים 1 ו־3) הפריש אותו, ועצם העובדה שהוא הסתובב באוכלוסייה לא מחוסנת כנדרש איפשר לו לעבור שינויים גנטיים ולהפוך שוב לאלים. נזכיר שוב: החיסון המומת בזריקה מגן מפני מחלה על מי שקיבל אותו. תוספת הנגיף המוחלש, הניתן בטיפות, מונעת מהנגיף להתמקם במעיים, וכך מונעת גם הדבקה. כלומר, אם רוצים למנוע מהנגיף להמשיך להסתובב בינינו – חייבים לתת גם חיסון חי.
"יש שלוש דרכים לנסות להפחית את התפשטות הפוליו", אומרת ד"ר אלרעי פרייס, "הראשונה, שהיא לא מאוד יעילה, היא דרך החיסון המומת. בסוף התפקיד שלו הוא להגן על מי שקיבל את הזריקה. השנייה היא חיסון חי מוחלש, שנותן הגנה במעי וגורם לכך שהנגיף לא יוכל להתבסס במעי ולא ידביק אחרים. הדבר האחרון, שפחות מדברים עליו, הוא היגיינת ידיים. הנגיף הזה עובר בצורה פקו־אוראלית, מצואה לפה. אם יקפידו על רחצת ידיים, בעיקר אצל ילדים קטנים, הנגיף לא יוכל להדביק".
אחד הפתרונות שנשקלים כעת במשרד הבריאות בניסיון לבלום את ההתפרצות הוא שימוש בחיסון מוחלש של זן 2, שנמצא בשימוש רק במדינות עולם שלישי. בנובמבר 2020 אישר ארגון הבריאות העולמי שימוש חירום לחיסון פומי נגד פוליו מסוג 2. האישור הזה מאפשר שימוש מוגבל בחיסון במדינות שהנגיף נמצא בהן. ניסויים קליניים בחיסון החדש, שנערכו בבלגיה ובקנדה, הראו כי החיסון יעיל ובטוח בהגנה מפני פוליו, וכי הוא בעל סיכון מופחת לפתח אלימות ולגרום למחלה בעצמו, אבל העובדה שהוא לא אושר לשימוש על ידי שום רגולטור מערבי ושהבטיחות שלו עדיין נבדקת היא מקור לדאגה.
ד"ר שרון אלרעי פרייס: "אני לא בעד חובת חיסונים. האחריות של המדינה היא להנגיש את המידע ואת החיסונים, אבל בסוף יש אחריות גם להורים. יש אנשים שאנחנו מתקשרים אליהם וטורקים לנו את הטלפון"
וכאילו אין לנו מספיק צרות, מעבר לעובדה שהוא לא נמצא עדיין בשימוש נרחב, החיסון החדש הזה מיוצר רק במדינה אחת בעולם: אינדונזיה. לך תשכנע ציבור ספקן, למוד פייק ניוז ותיאוריות קונספירציה, לתת לילדים שלו חיסון כזה, שהוא לא רק חדש, אלא מיוצר במדינת עולם שלישי.
"יש רק מפעל אחד בעולם שמורשה לייצר את החיסון הזה, כיוון שהייצור שלו דורש אמצעי בטיחות רבים שנועדו לוודא שהנגיף לא ידלוף", אומר פרופ' גרין. "לכן בינתיים אנחנו ממשיכים עם הניסיונות להגביר את שיעור המתחסנים בחיסון המומת, כדי למנוע מקרים נוספים, בתקווה שזה יאט קצת את ההתפשטות. אבל זה לא מספיק. אנחנו מתחילים להיערך לאפשרות של שימוש בחיסון החדש הזה, ולכן התחלנו תהליך של רישום החיסון הזה בישראל. זה תהליך יחסית ארוך כי נדרשים הרבה תנאים. יש לנו שיתוף פעולה עם הקולגות באנגליה, ששלחו צוות לאינדונזיה לוודא שהמפעל שם עומד בסטנדרטים מערביים. ייקחו כמה חודשים טובים עד שארגון הבריאות העולמי ייתן אישור לעשות בחיסון הזה שימוש נרחב".
איך נוכל להשתמש בחיסון כזה? אפילו ברמה הפרקטית, אין לנו יחסים דיפלומטיים עם אינדונזיה.
"אין מפעל אחר. יש רק מפעל אחד בעולם שמייצר את החיסון הזה. אני מדגיש שוב: אין שום החלטה להשתמש בחיסון הזה. אנחנו רק עושים את התהליך של הרישום, ואחריו נקיים דיון. אנחנו עובדים קרוב עם ארגון הבריאות העולמי ועם האנגלים, ואני לא שולל את האופציה שבמידה שכן נרצה להשתמש בזה נשלח צוות לאינדונזיה. זה לא בלתי אפשרי. לא נחליט להשתמש במשהו שיש לנו חשש כלשהו שהייצור שלו לא תקין”.
גם ד”ר אלרעי פרייס מבהירה: "יש חיסון שנראה שיש לו פוטנציאל לסייע, אבל לא נשתמש בו עד שיהיה מאושר, ולכן אנחנו מתמקדים כרגע בהסברה על היגיינה ובלדאוג שהילדים הלא־מחוסנים יקבלו את החיסון המומת, שלא יהיו לנו עוד מקרים קליניים".
חלק מהמומחים קוראים שוב לשקול חובת חיסונים, כלומר לחייב את ההורים לחסן את הילדים שלהם. זו אפשרות?
"אני לא בעד זה. אני חושבת שבבריאות הציבור יש אחריות למדינה – ויש אחריות גם להורים. האחריות של המדינה היא להנגיש את המידע על הסיכונים ואת החיסונים, אבל בסוף יש אחריות גם לציבור. יש אנשים שאנחנו מתקשרים אליהם חמש, שש, שבע פעמים, וטורקים לנו את הטלפון”.
עוד אפשרות שנשקלה לאחרונה בוועדה המייעצת לפוליו היא להגדיל את מעגל החיסונים כדי למנוע סכנה גם לאוכלוסייה הבוגרת, שספק אם היא חסינה למחלה. "הדבר הזה בדיונים, אבל בשלב זה הוחלט לא לעשות את זה, בין השאר בגלל שהמשאבים שלנו מוגבלים", אומרת פרופ' אשכנזי־הופנונג. "כרגע אנחנו מכוונים לאוכלוסייה הרגישה ביותר, שהיא הילדים. יכול להיות שההחלטות ישתנו בעתיד".
ההתמודדות שלנו עם הפוליו נעשית תחת זכוכית מגדלת של עולם גלובלי, שממש לא רוצה את הצרה הזו אצלו. התפשטות הנגיף בכל רחבי המדינה הקפיצה לכאן בחודש ינואר משלחת מיוחדת של ארגון הבריאות העולמי, שהגיעה לברר מה בדיוק קורה בלבנט ואיך אפשר לעזור לנו. בינתיים הוגדרה ישראל כאנדמית לפוליו, צעד שיש לו יחסי ציבור לא נעימים, אבל אין לו עדיין משמעויות מעשיות. החשש לעתיד הוא מאזהרות לתיירים שמגיעים לארץ, או אפילו מהטלת חובת חיסונים על ישראלים שיוצאים לחו"ל.
"אנשים אומרים, 'מה אכפת לכם, שיהיה בביוב'. אבל יש עם זה הרבה בעיות", אומר פרופ' גרין. "לא טוב להגיד לתיירים שמגיעים לכאן 'יש פוליו'. אולי הם מגיעים מאזור שבו לא התחסנו כמו שצריך. גם לא נשמע טוב שמסתובב כאן נגיף אלים, שיכול להדביק ילדים לא מחוסנים, ובמקרים מסוימים גם עלול להדביק מבוגרים שחוסנו לפני שנים רבות. אי־אפשר לטעון שזה בסדר, זה לא בסדר! צריך למצוא כל דרך להיפטר מזה".
“כשהכריזו על מצב חירום בקורונה, הקופות התחרו זו בזו מי תחסן יותר”, אומר פרופ’ גרוסמן. “המצב הזה לא קיים היום בשטח, משום שכל אחד מתייחס לפוליו כאל סרח עודף, כמשהו שלא נוגע אליו. כשרופא קם לעבודה במרפאה יש לו מיליון משימות. הטיפול בפוליו נתפס בעיניו כמטלה רחוקה, אפילו שיש כבר שני מקרים של שיתוק. הוא אומר לעצמו, ‘זה בטח קורה אצל הברסלבים’. אבל אם לא נעשה כלום, המקרה הבא יכול לקרות אצלו. במצב הנוכחי לא מספיק שמשרד הבריאות יקצה עוד מאה אלף שקלים עבור עוד תקן וחצי של אחות, או כמה עשרות אלפי שקלים לפרסומת בטלוויזיה. אנשים מתחילים לעבוד רק כשנופל להם פטיש על הראש. צריך לקרוא לילד בשמו: לגייס את הקופות ואת הרופאים, לתת תקציבים, לוודא שכולם יקבלו את החיסון המומת כדי להיות מוגנים. כשהתפרץ הפוליו בניו־יורק, מושל המדינה הכריז על מצב חירום. זה חייב לקרות גם אצלנו”.