דקירות ממחטים במסגרת הליכים רפואיים לא אמורות לעורר דאגה אצל חולים, וגם לא בקרב הצוותים. אבל מה אם המחט מזוהמת, ואפשר להעביר באמצעותה מחלות מסוכנות? זה מה שקרה לרופא מהדרום.
קראו עוד:
"זה לא קשור לניסיון או למיומנות", מספר הרופא שביקש שלא להיחשף בשמו. "זה קורה לאנשי צוות בתפקידים שונים. לי זה קרה לפני כמה חודשים, כשטיפלתי באופן בהול בחולה שסבל מקריסת מערכות בשל נגיפים מזוהמים בגופו. על אף שהיה מורדם ומונשם, הוא הצליח להתנגד, ניער את הרגל והעיף את המחט של האינפוזיה. המחט חדרה אליי דרך שתי הכפפות שחבשתי. זה קרה למרות כל אמצעי הזהירות שנקטתי. דבר כזה מכניס כל אדם לחרדה. אין לדעת מה תהיה ההשלכה של הדקירה הזו.
"גם בעבר היותר רחוק חוויתי דקירה בנסיבות דומות. בעקבות זאת עברתי בדיקות במשך כשנה שנועדו לשלול אפשרויות ולהסיר ספקות. יש בכך פגיעה בכל חלקה טובה: בשקט הנפשי, בשגרה, בחיי המשפחה. זה שואב זמן ובעיקר מעורר חרדות".
רוב הדקירות - בחדרי ניתוח
פרופ' גליה רהב, יו"ר האיגוד למחלות זיהומיות, נשיאת היחידה למחלות זיהומיות בשיבא ורופאה ראשית ברשת בית בלב, מכירה את התופעה היטב. גם היא סבורה שסובלים ממנה אנשי צוות בכל הרמות: רופאים, אנשי סיעוד, עובדי ניקיון, סטודנטים לרפואה – כולם נדקרים בטעות במהלך עבודתם. "בריאות העובד היא דבר חשוב, והקורונה חידדה לנו את זה ביתר שאת", היא אומרת. "אם הצוות לא יתפקד, לא יהיה מי שיטפל בחולים. הבעיה היא שאין רגולציה ברורה בארץ לגבי ביטחונם של עובדי הבריאות. אם עובד בריאות נדקר, חשוב שהוא מיד ידווח על כך, יעבור בדיקות ויעקוב אחר התוצאות. לא תמיד זה קורה, וגם אין מודעות לנושא".
 פרופ' גליה רהבצילום: אביגיל עוזי
פרופ' גליה רהבצילום: אביגיל עוזימתברר שלא רק שאין בארץ רגולציה בנושא – גם אין נתונים מדויקים על ממדי התופעה. "ידוע שבארה"ב נדקרים בטעות כשלושה מיליון עובדי בריאות בשנה", אומרת פרופ' רהב. "בארץ נערכו סקרים שהעלו כי 78% מאנשי הצוות נדקרו בעבר, ורק 60% מהנדקרים דיווחו על כך. זה מעיד שההתייחסות לנושא אינה רצינית מספיק. זו תופעה שדורשת חובת דיווח, אבל בפועל, אין על כך בקרה. אנחנו יודעים שהסיכון להידבק בנגיף הפטיטיס B הוא 30%, הסיכון להידבק בהפטיטיס C הוא 3%, והסיכון לחטוף הפטיטיס H הוא 0.3%. אני זוכרת שכשהייתי צעירה, עובד בריאות נפטר כי פיתח שחמת של הכבד בעקבות תאונה כזו".
זה משהו שאפשר למנוע, לדעתך?
"יש את שלושת המ"מים – מודעות, מניעה, מעטפת. אם מישהו נדקר, הוא חייב להיבדק ולקבל טיפול יסודי, אבל לפני הכול יש להעלות את המודעות לנושא: להדריך את הצוותים, לעדכן, להסביר. צריך גם להקים גוף שיהיה אחראי על זה. ארבעה גורמים – האיגוד למחלות זיהומיות, החברה לבטיחות הטיפול, האיגוד לרפואה תעסוקתית והמועצה הלאומית לבריאות העובד – עובדים בימים אלה על קול קורא להקמת גוף שיפקח ויקיים בקרות בתחום הזה.
"המניעה הראשונית כולל שימוש בכלים בטיחותיים יותר, בציוד מתאים. בחדרי ניתוח נדקרים יותר, כך שנדרשת רכישה של כלים בטיחותיים עבורם שיקטינו את הסיכונים. ואשר למעטפת: חשוב מאוד שתהיה חובת דיווח, שהביורוקרטיה תהיה יותר פשוטה והמעטפת תהיה ידידותית. שאיש צוות שנדקר לא יחשוש מהסרבול שמחכה לו, ויטפל בעניין כמו שצריך".
3 צפייה בגלריה
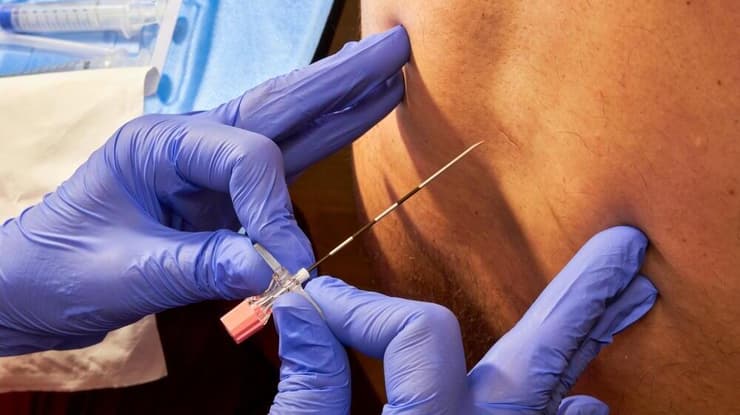

"אם מישהו נדקר, הוא חייב להיבדק ולקבל טיפול יסודי, אבל לפני הכול יש להעלות את המודעות לנושא: להדריך את הצוותים, לעדכן, להסביר"
(צילום: shutterstock)
לשמור גם על המטפלים
פרופ' עמי פישמן, יו"ר החברה לבטיחות הטיפול ולניהול סיכונים ברפואה, אומר שהמושג "בטיחות הטיפול" כולל גם את בטיחותם של אנשי הצוות, לא רק של המטופלים. "ההבנה שחשוב לשמור על המטופל היא רבת שנים", הוא אומר. "לעומת זאת, ההבנה שכדי לשמור על בטיחות המטופל, חייבים לשמור גם על המטפל, חדשה יחסית. היא התגבשה במהלך מגפת הקורונה, כשכולם הבינו שאם לא נשמור על בטיחות המטפלים, הם עלולים להידבק, והצוות יצטמצם, מה שיסכן את כל המערכת. כשמבינים שבטיחות המטפל היא אבן יסוד, מוצאים שיש מספר נושאים שראויים להתייחסות ולטיפול, ובהם חשיפה לגורמים מזהמים".
לדבריו, דקירות ממחטים ומחפצים חדים בזמן טיפול הן גורם מרכזי לחשיפה לגורמים מזהמים – נגיפים וחיידקיים. "המערכת חייבת לדאוג לצמצום החשיפה הזו ולהקטנת הסיכון לדקירות באקראי ממחטים", אומר פרופ' פישמן. "כפי שהמנהלים צריכים לדאוג לתנאי עבודה הולמים לאנשי הצוות – שאף אחד לא יסתכן בנפילה, מפגיעה מרעש או מחשיפה לחומרים רעילים – כך יש למנוע גם פגיעה ממחטים. יש אמצעים טכנולוגיים שעשויים להקטין את הסיכון. יש מנגנוני הגנה שמשולבים בערכות שמורידות סיכון לדקירה גם במצבים כמו השתוללות של חולה או תזוזה לא צפויה שלו".
גם פרופ' פישמן מדבר על חשיבותה של הגברת המודעות לנושא. "צריך ליצור נהלים ולאכוף אותם", הוא קובע. "צריך גם להקים מערכת של דיווחים על אירועים חריגים".