רגע לפני שהוא יוצא לפנסיה החליט פרופ' אבירם ניסן, מבכירי המנתחים בישראל, לעשות הסבה מקצועית. מכירורג אונקולוגי, המתמחה בניתוחי סרטן מורכבים, למורה ומרצה בשתי אוניברסיטאות ביוון. אחרי עשרות שנים שבהן ניתח מבוקר עד לילה, בשבתות ובחגים, הגיעה העת, כך החליט, לקצור את פירות הקריירה התובענית שלו ופשוט להירגע.
- לא רוצים לפספס אף כתבה? הצטרפו לערוץ הטלגרם שלנו
עוד כתבות למנויים:
החיים הנוחים של אחרי המרוץ כבר נפרסו לפניו במלוא הדרם. קצת מחקר, קצת עיסוק בחדשנות, וגולת הכותרת הנחשקת: הרבה שמש וים. הוא למד יוונית במשך שלוש שנים כדי להגיע מוכן לשלב הבא של חייו. בעיני רוחו, כבר החליף את סכין המנתחים במזמרה.
הכל כבר היה סגור לקראת השינוי המיוחל, שהיה אמור לצאת אל הפועל בימים אלה ממש. אלא שאז הגיע 7 באוקטובר. "כבר בשעות הראשונות לאירוע הבנתי שאני חייב לעשות עוד משהו משמעותי בחיים, גם ברמה האישית, גם ברמה הלאומית", הוא מספר. "היה לי ברור שלגדל זיתים ביוון ולהרצות פעם או פעמיים בשבוע כשהמדינה במצב כזה, זה לא בשבילי".
בלי לחשוב פעמיים, החליף ניסן את חלום הזיתים בחזון עם ניחוח חלוצי. "הנטייה הראשונית שלי הייתה לעבור לדרום. הייתי במו"מ מתקדם עם בית החולים סורוקה, ואז קיבלתי טלפון מבית החולים זיו. נפגשתי עם פרופ' סלמאן זרקא, מנהל בית החולים, והבנתי את גודל האתגר שם. למדתי שהגליל זקוק לכוחות נוספים, טובים וחזקים. מאוד התלבטתי בין הדרום לצפון, וכשאני לא יודע להחליט אני פונה לאשתי. קבעתי לה פגישה עם פרופ' זרקא ואמרתי לו 'אם תשכנע אותה – אני בא'".
כך קרה שאחד מהמנתחים המצליחים והעסוקים בישראל, מי שניהל עד לא מזמן את המחלקה לכירורגיה כללית ואונקולוגית ב"שיבא", עשה בדיוק את הדרך ההפוכה מרוב הציבור בימים טרופים אלה: מהמרכז לצפון, אל לב העיר צפת הענייה והמטווחת, לאחד מבתי החולים הקטנים והמקופחים במדינה, זה שהכי קרוב שיגיע אי פעם למרכז יהיה ל”מרכז” המלחמה בצפון, אם חלילה תפרוץ. שם, במוסד שאף רופא בישראל לא שואף להגיע אליו, בין הטילים לכטב"מים, רוקם עכשיו המנהל החדש של האגף הכירורגי תוכנית להפוך את המרכז הרפואי הקטן למרכז מצוינות ארצי.
"תוך חמש שנים נקפיץ את היכולות הכירורגיות של זיו קדימה", הוא צופה, "נפתח יחידות לניתוחי חזה ולניתוחי מוח. תוך כמה חודשים יגיעו אלינו מנתחת שד מדהימה, מנתחת מעולה לניתוחים של מערכת העיכול, מנתח גב משכמו ומעלה. נעבה את מחלקת ההרדמה, נפתח חדרי ניתוח חדשים. נצטייד בציוד רפואי מתקדם, נוסף לזה שכבר יש לנו. הדבר היחיד שחסר לי הוא אנשים טובים. יש אצלנו רופאים מדהימים, יוצאי דופן, אבל צריך עוד. אנשים חושבים שהכל שחור כאן, אבל זה לא נכון. לבתי החולים הקטנים בצפון יש איכויות מדהימות. אם כולנו נתאחד, הצפון יהיה מעצמה".
באמת חלום, שלא לומר פנטזיה.
"אם מישהו היה מציע לי לפני שנה להיות בזיו או בכלל להקים אגף כירורגי איפשהו הייתי שולח אותו לקיבינימט. אני איש חדר ניתוח. אם יש דבר שהיה שנוא עליי בתקופת הניהול אלה ישיבות הנהלה. מרובן התחמקתי. והנה אני יושב בישיבות ושולח אימיילים לכל העולם, כי המטרה חשובה מאין כמותה. יש פה אנשים נפלאים. צריך לחזק אותם. אני מנצל את הבמה הזו לומר לרופאים ולרופאות בכל תחום: בואו לצפון. אתם תרוויחו בגדול!"

כבר 30 שנה שפרופ' ניסן (66), מומחה בניתוחי סרטן במערכת העיכול ובחלל הבטן, חותך בבשר החי. מנתח איברים נגועים, מנקה תאים אלימים ושוטף הכל בכימותרפיה. אליו מגיעים החולים הקשים והנואשים ביותר, אלה שהגידולים האלימים שלהם שלחו גרורות המאיימות לקצר את חייהם, שחלק לא מבוטל מהרופאים שמטפלים בהם כבר הרימו ידיים.
הניתוחים שהוא מבצע בגידולים ששלחו גרורות לחלל הבטן: סרטן המעי הגס, בסרטן קרום הריאה, בסרטן השחלה ועוד, הם הקרב המאסף על חייהם של החולים האלה. הסיכוי האחרון שלהם להחלים, או לכל הפחות לחיות עוד. בניגוד לכל התחזיות והאמונות הרפואיות המקובלות, את חלקם – חלק לא מבוטל לטענתו – הוא מצליח להציל ממש.
"גם היום, הטיפול העיקרי נגד סרטן הוא ניתוח", אומר ניסן. "לא מזמן מצאו שתי גולגולות מצריות בנות כ-4,000 שנה, שעברו ניתוחים נוירוכירורגיים לסרטן. יש עדויות גם ממסופוטמיה שמראות שכבר אז הבינו את העיקרון שאם אתה יודע להוציא את הגידול–אפשר לרפא את החולה. לצערנו, למעט גידולים של מערכת הדם והלימפה וכל מיני אנקדוטות רפואיות, העיקרון הזה לא השתנה.
"יש היום באזז גדול סביב האימונותרפיה (שיטה שמגייסת את מערכת החיסון לתקוף את הגידול – ש.ר) אבל זה לא נוגע אפילו לשכבה הקטנה ביותר של החולים. בכל שנה 20 מיליון איש על פני כדור הארץ מאובחנים עם סרטן. עשרה מיליון מתים. הסטטיסטיקה הזו קצת השתפרה, במיוחד בארה"ב, כי יש עלייה בגילוי מוקדם של סרטן השד, וקצת שיפור בטיפול בסוגים מסוימים של סרטן ריאות. אבל בסך הכל, אנחנו אפילו לא מגרדים את פני השטח של הבעיה העצומה הזו. השיטה הפרימיטיבית, שבה אנשים כמוני לוקחים סכין וחותכים בגוף האנושי, היא הכי יעילה. מתוך אלה שנרפאו מהמחלה, אצל 75-80 אחוז הניתוח היה אמצעי הריפוי העיקרי".
הניתוחים שבהם הוא מתמחה, הם חוד החנית של עולם הכירורגיה. הם רדיקליים, נועזים ומסוכנים, ולכן גם בעולם מבוצעים רק במרכזים מסוימים. "מדובר על קבוצת גידולים שנוצרת בחלל הבטן או מתפשטת אליו, שהעולם הרפואי בחלקו התייחס ועדיין מתייחס אליהם מתוך מחשבה שכשאנחנו פותחים את הבטן–אנחנו חורצים את גורלו של החולה".
החלק הניתוחי, שנמשך בתחילה 12 שעות, לוקח לו היום כחמש-שש שעות, שבמהלכן הוא כורת בממוצע שלושה איברים פנימיים, חלקם בשלמותם. לאחר מכן הוא סורק כל מילימטר בחלל הבטן והאגן ("לפחות שלוש פעמים"), כדי לוודא שאין עוד גרורות. "יש הרבה מאוד חללים נסתרים בגוף שצריך לדעת להיכנס ולצאת מהם בשלום. כל גרורה שאני מוצא, אני כורת. כל הדברים האלה לוקחים זמן, ודורשים סבלנות אין קץ. מי שחושב שהוא יעשה את הניתוח הזה בשעה וחצי-שעתיים, טועה.
"העולם הכירורגי הפך להיות מבוסס איבר. יש מנתח שד ימין, מנתח שד שמאל, מנתח לבלוטת התריס ומנתח לכבד. אבל כדי לעשות ניתוחים כאלה אתה חייב את כל היכולות. אני יודע לטפל בגרורה שצמודה לכבד ברמה של מנתח כבד, וזו לא תהיה מגבלה עבורי, הגם שאני לא מומחה בכבד. כך גם לגבי שאר האיברים. אלה יכולות שהולכות ונעלמות מהעולם. זה נכון להתמקצע, אבל אתה חייב לשמור על יכולות הבסיס שלך".
בסיום הניתוח הוא מזליף לחלל הבטן תרופות כימותרפיות מחוממות באמצעות מערכת צינורות מיוחדת, כדי לחסל את התאים שאולי בכל זאת חמקו מהסכין שלו. "כל ריאקציה כימית, כולל כביסה או מדיח כלים, עובדת יותר טוב בחום. המכשיר הזה יודע להזרים ולחמם בהדרגה את התמיסה לטמפרטורה של 41 עד 42 מעלות. זה מחדיר את הכימותרפיה לתוך הרקמות. בנוסף, אני נותן מנה של כימותרפיה לווריד, למקרה שנכנסו תאים סרטניים לדם".
התמותה סביב ניתוחי הענק האלה, טוען ניסן, נעה סביב אחוז אחד, בדומה לרוב ניתוחי הבטן. "אין הבדל משמעותי", הוא אומר. "הסיבוכים יכולים להיות דימום במהלך הניתוח או בשעות הראשונות אחריו, שזה נדיר מאוד; דליפה מהאזורים שחיברנו, או סיבוכים שקשורים לעצם הניתוח, כמו דלקות ריאה ותסחיפים ריאתיים".
איזו איכות חיים יש למטופל שעבר ניתוח ענק כזה? החיים שלו בכלל יכולים להיות טובים?
"זו שאלה שגם אנחנו שאלנו את עצמנו, ולכן בדקנו את זה במחקר יחד עם קבוצת רופאים מגרמניה. לפני הניתוח איכות החיים של החולים האלה לא גבוהה. הם מקבלים כימו, יש להם כאבים, הם מודאגים. ארבעה חודשים אחרי הניתוח בדקנו שוב, ומצאנו שאיכות החיים שלהם ירדה, אבל שנה אחרי הניתוח איכות החיים ביחס למצב הבסיסי עלתה. מהמחקר הזה למדנו, שבניתוחי מערכת העיכול ובניתוח הזה בפרט יש תקופה של כמה חודשים, שבהם הגוף מתחיל לחזור לאיתנו.
4 צפייה בגלריה
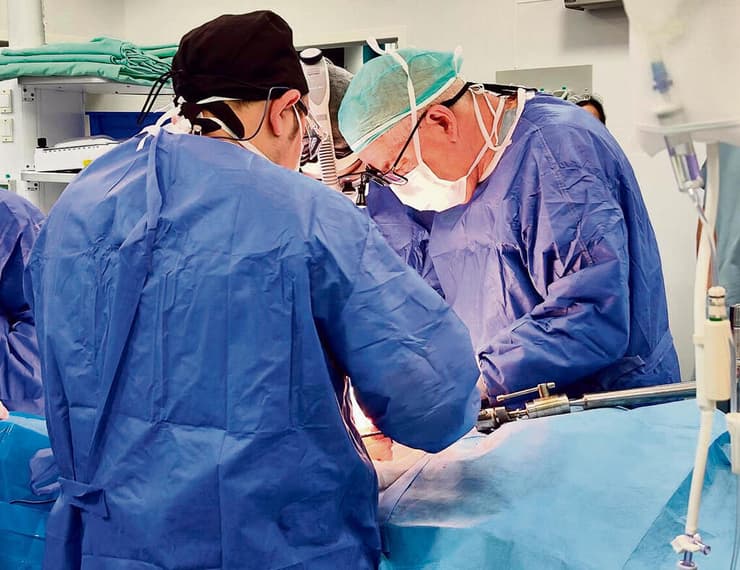

“ניתוחים שדורשים סבלנות אין קץ“. ניסן במהלך אחד הניתוחים המורכבים שלו בבית החולים זיו | צילום: באדיבות המרכז הרפואי זיו
"יש חריגים לכאן ולכאן. יש כאלה שלא מתאוששים, וסובלים מכאבי בטן כרוניים. לא תמיד אני יודע להסביר את זה. מצד שני, יש את המשוגעים. הייתה לי מטופלת ששלושה חודשים אחרי הניתוח עלתה ממכבים לירושלים על אופניים, בכביש שאם רק הייתי מתחיל לנסוע בעלייה שלו הייתי מתפגר. אלה היוצאים מהכלל. הרוב המכריע מתאוששים וחוזרים לחיים".

גם בימי שלום, כל יום אצל ניסן הוא מלחמה. מלחמה בסרטן, הגורם מספר אחת לתמותה בישראל, מלחמה בבורות ובשמרנות, מלחמה בממסד הרפואי, שלא תמיד מפרגן לו.
20 שנה, מהיום הראשון בבית הספר לרפואה עד לתפקיד של מנהל מחלקה כירורגית, למעט קפיצה קטנה לבילינסון באמצע, עבד בהדסה. מנהל שיבא לשעבר, פרופ' זאב רוטשטיין, שלף אותו משם והביא אותו לרמת-גן. "זו הייתה קפיצה מקצועית מאוד גדולה", הוא אומר. "הדסה של היום היא לא המוסד שגדלתי בו. בתקופה שהתפטרתי זה כבר היה מוסד בהתרסקות, בדעיכה. בימיו של רוטשטיין שיבא היה בית חולים מאוד מרשים, והמנהל הנוכחי, פרופ' איציק קרייס, עם התלהבותו האינסופית, הזניק את המוסד הזה למעלה".
"בישראל לצערי אנחנו פחות טובים בלעבוד האחד עם השני. כל אחד חושב שהוא המציא את הגלגל. בדרום–קוריאה יש קומה לכל סוג של סרטן. בהוויה הישראלית זה קצת יותר בעייתי כי כולנו עסוקים כל היום בלמצוא את ההבדלים, לא משנה באיזה אספקט של חיינו. ולא את המשותף"
ניסן הפך את המחלקה בשיבא לאימפריה בתחום הכירורגיה האונקולוגית. עד מהרה החלו להגיע מנתחים מכל העולם, ללמוד ממנו. "בנינו בית ספר שנותן את כל המעטפת. זה לא שבא כירורג, מסתכל ויכול לעשות את הניתוחים האלה. זה עניין של צוות. של תפיסה. בתחום הזה של ניתוחים אונקולוגיים מורכבים, ובפרט בגידולי חלל הבטן, יצרנו מערכת מאוד משומנת, שיודעת לקחת את החולים המתאימים ולתת להם טיפול ברמה מאוד גבוהה".
השיטה קיימת כבר עשרות שנים, אבל הפריצה הגדולה שלה הייתה בתחילת שנות ה-2000, כשהתעשייה נכנסה לתחום והתחילה לייצר מכשירי ניתוח יעודיים לניתוחים כאלה ולממן כינוסים. "כבר אז התעניינתי בזה", הוא מספר, "אבל מורי ורבי, פרופ' ברטי פרוינד ז"ל, שהיה אישיות דגולה, אמר לי 'חכה חמש שנים. אל תהיה זה שמטפל בכל אלה שמתים. כשתצבור לעצמך שם תיכנס לתחום הלא-פשוט הזה'. הוא צדק".
מה משך אותך לתחום? בסופו של דבר, מדובר בחולים שלחלק גדול מהם לא תצליח לעזור. רוב הרופאים מתחמקים מעבודה שיש סיכוי טוב שהיא חסרת תוחלת.
"מכיוון שהחולים בסוף דרכם יש כאן אתגר כפול. האתגר הראשון הוא לזהות את אלה שכן אפשר לעזור להם, והשני הוא לקחת אנשים שלא ניתן לרפא אותם ולהגיד להם את האמת בפנים, בצורה מכובדת וטובה. לרופאים, בטח לאלה שעוסקים באונקולוגיה, יש נטייה להרחיק את הכישלון מעצמם. לומר 'זה לא אנחנו, זו המחלה'. היכולת להתמודד עם כישלון היא תכונה מאוד, מאוד חשובה. הכישלון שלנו, בתחום האונקולוגיה, משמעותו מוות. ולכן צריך ללוות את המשפחות עד יומם האחרון של החולים האלה, ולפעמים מעבר לזה. לעיתים זה מאתגר לא פחות מהצלת חיים".
ניסן טוען כי באמצעות הניתוח הענק והאגרסיבי הזה הוא מצליח לרפא שיעור ניכר מהחולים שלו. "מטרת הניתוח היא ריפוי, אבל זה תלוי כמובן באבחנה ובחולה", הוא מסייג. "אנחנו יכולים להגיע לזה רק בחלק מהחולים, לא בכולם. מדובר במגוון גדול מאוד של מחלות, יש גידולים נדירים יחסית בתוספתן שהם לא אלימים, ובהם מגיעים עד 80 אחוז ריפוי. במחלות סרטן אחרות, כמו גידולים של חלל הצפק או קרום הריאה שקשורים לאסבסט, שלא היה להם ריפוי בשום צורה, אנחנו יודעים היום לרפא כמחצית מהחולים. רוב החולים שלנו הם חולים עם סרטן מעי גס גרורתי לחלל הבטן. באוכלוסיה הזו מצליחים לרפא כשליש".
איך אתה מגדיר ריפוי?
"מי שחיים ומתים בגיל זקנה ממשהו אחר, בלי שהמחלה מפריעה להם. במסד הנתונים שלי מ-2007 עד היום קיימים כאלף חולים. הצלבנו את התוצאות עם הנתונים של מרכז רישום הסרטן הלאומי. במעקב של עד 15 שנה אחרי הניתוח, 41 אחוז היו בחיים. ההישרדות החציונית בקבוצה שלי היא יותר מ-60 חודש. אני לא היחיד בעולם שמציג תוצאות כאלה. בחלק מהחולים שלא נרפאים הניתוח הזה מאפשר עוד פרק זמן משמעותי עם איכות חיים טובה".
כל חולה שניצל הוא עולם ומלואו, אבל יש לו גם סיפורי החלמה מעוררי השראה. שבע מנותחות, שהגיעו אליו עם גידולים גרורתיים, הרו וילדו לאחר הניתוח. אחת מהן נפטרה שנים רבות לאחר מכן. צעירה נוספת, שהחלימה משני סוגים של סרטן, סימסה לו השבוע שהיא שוב בהיריון. "זה סימן לבריאות, כולנו מתרגשים כשזה קורה".
אחד האמצעים החדישים שהוא משתמש בהם הוא כימותרפיה בתרסיס, שניתנת לבטן ללא ניתוח, ופותחה על בסיס טכנולוגיה שנלקחה דווקא מעולם המכוניות. "המהנדס של החברה שפיתחה את הפטנט הזה עבד קודם בחברת המכוניות אאודי, ולקח מהמכונית את מנגנון הזרקת הדלק, שהופך נוזל לאירוסול. ריסוס התרופות האלה בלחץ גבוה לחלל הבטן גורם לנוזל להיצמד לדפנות האיברים, וזה בדיוק מה שאנחנו רוצים. את הטיפול הזה עושים פעם בשישה שבועות. אנחנו רואים תגובות מצוינות בחלק מהגידולים".
ניסן מעיד על עצמו שהוא מאמין גדול בטיפולים משולבים. "אני לא חושב שיש 'מג'יק בולט' לשום מחלה סרטנית", הוא אומר, "אבל שילוב טיפולים משפר את התוצאות. אם השיח עם האונקולוג טוב, ואנחנו מתאמים את הטיפול, אפשר להביא יותר חולים לרמה של ריפוי או הישרדות ארוכי טווח, באמצעות טיפול משלים לפני הניתוח ואחריו".
אבל מה שנשמע הגיוני ומתבקש – אפילו הכרחי–על הנייר, עובד צולע במציאות הישראלית. כן-כן, גם כשמדובר במחלות מסכנות חיים. "בעולם השיטה הזו תפסה תאוצה אדירה. אין מדינה במערב אירופה–בלגיה, ספרד, יוון, איטליה, צרפת–שאין בה עשרות אם לא מאות מרכזים שעושים את זה. באנגליה שמו את זה במרכזי מצוינות. במזרח אירופה כמעט בכל מדינה עושים את זה בצורה כזו או אחרת, וכך גם במרבית ארצות אסיה. בניו-דלהי העבירו ניתוח שלי בשידור ישיר למאות בתי חולים. בארה"ב רוב חברות הביטוח כבר מכירות בזה כשיטה טיפולית".
ואצלנו?
"בישראל לצערי אנחנו פחות טובים בלעבוד האחד עם השני. כל אחד חושב שהוא המציא את הגלגל. כשמדברים על טיפול רב-תחומי, לרוב מתכוונים לכך שיושבים באותו החדר ומדברים על אותו חולה. זה לא באמת כמו בבתי חולים בארה"ב, ששם הצוותים מתמחים באותה מחלה, כמו סרטן ריאות או סרטן שחלה. בדרום-קוריאה, כל האשפוז מחולק לפי מחלה. יש קומה לכל סוג של סרטן. בהוויה הישראלית זה קצת יותר בעייתי כי כולנו עסוקים כל היום בלמצוא את ההבדלים, לא משנה באיזה אספקט של חיינו. ולא את המשותף.
"יש היום מספר בתי חולים בארץ שהניתוח הזה מתבצע בהם בצורה מצוינת, מקצועית וטובה על ידי אנשים טובים. מי שמעוניין לבצע אותו מוכרח להתחייב לתהליך, מחדרי הניתוח עד ההנהלה. הוא נותן אפשרות להציל חיים, או במקרים הפחות טובים להאריך חיים. הלוואי שזה יקרה בכל בתי החולים".
למה זה לא קרה עד עכשיו?
"יש כמה אונקולוגים שעושים כל מאמץ שזה לא יקרה. לא אנקוב בשמות. זה גם משמרנות, אבל גם כי אם חולה יבוא אליי הוא לא יקבל טיפול מסוים, שנכנס לקרן המחקרים של אותו אונקולוג. אני לא רוצה לומר שאנשים עושים דברים נגד החולים. נטייתנו הטבעית היא להיצמד למוכר, בעיקר כשיש לנו ממנו רווח מסוים. לאורך השנים אין כמעט אונקולוג של מערכת העיכול במדינת ישראל שאני לא עובד איתו בצורה צמודה, מהצפון עד הדרום. השיח בינינו מצוין. להגיד לך שכולם שולחים את כל החולים? לצערי לא. גם לא תמיד מתייעצים.
"בתוך עולם הגינקולוגיה יש כמה גינקואונקולוגים שקוטלים את השיטה. תמיד יש אנשים שמאמצים חידושים מהר וכאלה שזה לוקח להם יותר זמן. אני לא איזה מטיף דתי שעומד על במות ואומר 'רק ככה'. אני אומר: בואו נדבר. נחשוב. ברגע ששמים את האגו בצד התוצאות תמיד יותר טובות. אין כאן אמת מוחלטת. צריך לשקול כל מקרה לגופו. לא פעם אני ניצב בפני אדם שברור לי שמבחינה גופנית יעמוד בניתוח, אבל מבחינה נפשית לא, אז אני מציע חלופות אחרות, בלי להחליט בשבילו. כל עוד יש שיח פתוח, הדברים יתקדמו. צריך להסתכל על כל מקרה לגופו ולהבין איפה אנחנו באמת יכולים לעזור. לצערי, סדר, משמעת ושיתוף פעולה הם לא חלק מהתרבות הישראלית. מדי שנה יש במדינת ישראל כ-250 חולים בסרטן המעי הגס ששלח גרורות לחלל הבטן. רובם לא זוכים בכלל להתייחסות כירורגית".
אם אני מבינה נכון מדברייך, ייתכן שבאמצעות השיטה הזו ניתן היה להציל חלק מהחולים שנפטרו?
"זו שאלה בעייתית. אני לא קובע את הטיפול לבד. כל חולה גרורתי חייב לעבור ישיבה רב תחומית שבה יש מומחה בכירורגיה אונקולוגית. כך נדע לבחור את הטיפול הנכון ביותר. להערכתי, במקומות שבהם זה לא מתבצע, חלק מהחולים נפגע".

לפני חודש השלים ניסן את המהפך הפרטי שלו, כשהעתיק את מגוריו מגני יהודה ליחידת דיור קטנה ביסוד המעלה. בשבועות הקרובים תעבור אשתו לגור יחד איתו בבית קבע באחד האזורים היפים ביותר בישראל. הווייז אולי לא יעבוד אצלם, אבל טבע מהמם ואוויר נקי יש בשפע. לפחות בינתיים. "כשהודענו שאנחנו עוברים צפונה הבן הגדול שאל בזעם 'איך תראו את הנכדים שלכם עכשיו?’ אמרתי לו, 'מהבית שלנו לשלכם לוקח היום שעה ורבע בפקקים. זה לא הבדל משמעותי’".
ובכל זאת, המצב לא רגיל כרגע. איך אתה מתמודד עם שגרת האזעקות החדשה?
"הסיפור הוא לא אני. הצפון עומד היום בפני אתגרים מאוד קשים. האוכלוסייה שלא התפנתה נמצאת תחת הפגזות. לא מעט חקלאים עובדים תוך סיכון חייהם כדי להציל ולו מעט ממה שהיה להם. אני עומד משתומם לנוכח הכוחות שהאנשים האלה מגלים, ומקווה שיימצא פתרון במהרה כדי שאפשר יהיה להתחיל לשקם את האזור המופלא הזה".
המערכה הנוכחית שלו, על איכות הרפואה בצפון, נמצאת בתחילתה. בדיון שהתקיים בחודש שעבר בוועדה המיוחדת לפערים חברתיים של הכנסת, בראשותו של ח"כ אברהם בצלאל, הוצגו נתונים קשים על הפערים ברפואה בין המרכז לפריפריה. בין השאר, הוצג כי הפער בתוחלת החיים הממוצעת בין המרכז לפריפריה מגיע לשלוש שנים. עוד נחשף כי מענקים של מאות אלפי שקלים, שניתנו בשנים 2011 עד 2019 כדי לתמרץ רופאים צעירים לבוא לצפון ולדרום, עשו את העבודה, אולם רוב הרופאים חזרו למרכז אחרי תקופה קצרה. כדי לשכנע רופא לצאת מאזור הנוחות שלו ולעבור צפונה, כך דווח בישיבה, צריך להשקיע סכום עתק של כמיליון וחצי שקל.
זה לא הקושי היחיד שניצב בפניו. לא רק הרופאים, גם המנהלים בבתי החולים הגדולים ביותר לא פורסים בפניו, לדבריו, שטיח אדום. ההכרזה של מנכ"ל משרד הבריאות, משה בר סימן טוב, בתחילת המלחמה כי זיו וברזילי יהפכו למרכזי-על לטראומה, דבר שמשמעותו פתיחת יחידות חדשות ומתקדמות והזרמת תקציבים, התקבלה אצל המתחרים בחריקת שיניים שנשמעה עד תל-אביב.
"הנהלת בתי החולים בחיפה מסתכלת על בתי החולים בגליל כעל אויבים", אומר ניסן. "לא מזמן היה יום עיון בנושא מרכזי-העל. לראות את מנהלי בתי החולים הגדולים מתנצחים עם מנהלי המרכזים בפריפריה היה מחזה מביש. האויב מעבר לגבול, לא בתוכנו. בכל הרמות אנחנו שוכחים את זה. אם זיו, פוריה, נהריה ובתי החולים של הכנסייה יפרחו, רמב"ם, כרמל ובני ציון רק ירוויחו. כשסיפרתי לאיציק קרייס שאני עולה צפונה הוא חיבק אותי ואמר לי 'שיבא מאחוריך בכל דבר'. זו הגישה הנכונה. אם לא תהיה תשתית בריאותית טובה באותה רמה בכל המדינה, גם מרכזי-העל לא יתפקדו כמו שצריך".
אבל כל זה לא מרפה את ידיו. לפני שבועיים התבצע בבית החולים הקטן הניתוח המורכב הראשון בחולה סרטן צעיר, שניסן ביצע עם מנהל המחלקה הכירורגית, ד”ר יבגני סולומונוב, “שהוא כירורג משכמו ומעלה”. בימים אלה הוא מקיים מרתון פגישות עם רופאים, במטרה לשכנע אותם ללכת בעקבותיו: לנטוש את הפחדים ואת חיי הנוחות והקִּרבה להורים במרכז ולבוא לעשות ציונות בזיו.
"בינתיים גייסתי בודדים", הוא מודה, "אבל הצלחתי להביא עשרות רופאים לסיור בבית החולים, ואני מרגיש שבהחלט הלהבתי אותם. אנשים פוחדים משינוי. במיוחד רופאים, שהם מטבעם טיפוסים שמרנים. לאנשים צעירים קשה מאוד להתנתק מאזור המרכז. מצד שני, רופא פעיל, ודאי בתחומים הכירורגיים, לא באמת נהנה ממנעמי העיר. בשר טוב הוא יכול למצוא בצפון, ואם הוא צמחוני עוד יותר. אלכוהול? יש שם עשרות יקבים".
אבל איזו אמא שפויה, רופאה או בת זוג של רופא, תסכים לקחת היום את הילדים מהשגרה התל-אביבית הברוכה, ולהתמקם מבחירה בשכנות לכוח רדואן?
"אם חס וחלילה תפרוץ מלחמה בחזית הצפונית ההבדל בין הצפון למרכז לא יהיה גדול. אבל בסוף גם הטילים וגם הכטב”מים יסתיימו. מה שיישאר אלה האנשים המעולים ואיכות החיים הטובה. אם זו המכשלה, שיחכו כמה חודשים לפני שהם באים".
מה יש לך להציע היום לרופאים שיבואו לעבוד אצלך?
"כמו שאומר פרופ' זרקא, כדאי להשקיע במניות של זיו. הבשורה לא תצא ממוסד גדול ומבוסס. העתיד הוא בקטנים וברעבים, שרצים קדימה. במרכז, מי שהוא צעיר או בדרג הביניים יתנוון, כי אין שם מקום. בצפון או בדרום יהיה לו מקום להתפתח ולהצטיין. אומרים שכל משבר הוא הזדמנות? זה משבר אדיר, וכך גם ההזדמנות. מי שיבוא היום יגיד בעוד חמש שנים שעשה את הצעד הטוב בחייו".
ואז יחזור לשיבא ככוכב.
"ייתכן מאוד. אבל עד אז הוא יגדל אחריו עוד דור. אנחנו נשאיר את כולם מאחור. אין לי ספק בזה".
פורסם לראשונה: 00:00, 05.07.24