לא רק הדסה: מערכת הבריאות זקוקה לטיפול
המשבר בהדסה עלול להיות רק ההתחלה: גם בתי חולים אחרים במצוקה, העומס במחלקות האשפוז ממשיך לגדול וקופות החולים צברו גירעון של כשני מיליארד שקל . איך זה ייגמר? כנראה עם פחות תקנים ועוד חולים במסדרונות
בית חולים הדסה נלחם כיום על חייו. לגירעון הענק שצבר בסך 1.3 מיליארד שקל יש סיבות רבות - ערבוב בין רפואה ציבורית לפעילות פרטית של רופאים, משכורות גבוהות לחלק מהעובדים, הנחות מופלגות לקופות החולים וירידה בתרומות. אלא שהמשבר הכלכלי בהדסה הוא רק הדוגמה הקיצונית להתערערות מערכת הרפואית בארץ, כולל בתי חולים אחרים וגם קופות החולים.
- עוד סיפורים חמים - בפייסבוק שלנו
מי אשם במשבר? תלוי את מי שואלים. אנשי קופות החולים מאשימים את משרדי האוצר והבריאות, ואנשי האוצר את בתי החולים ואת הרפואה הפרטית. שרת הבריאות דווקא שומרת על אופטימיות, אבל מי שסובל בינתיים הם המטופלים, החולים במסדרון, אלה שמחכים שבועות לבדיקה וחודשים לניתוח.
גם אם בית חולים הדסה יצליח להגיע להסכם הבראה עם המדינה, שבמהלכו יוזרמו לו יותר מחצי מיליארד שקל ובמקביל יפוטרו מאות עובדים, סביר להניח שבתוך זמן קצר הוא יהיה שוב בגירעון. אומנם לא גדול כפי שהוא היום, אלא גירעון רגיל - כמו זה של רוב בתי החולים ושל כל קופות החולים בארץ.
"אנחנו על הגבול"
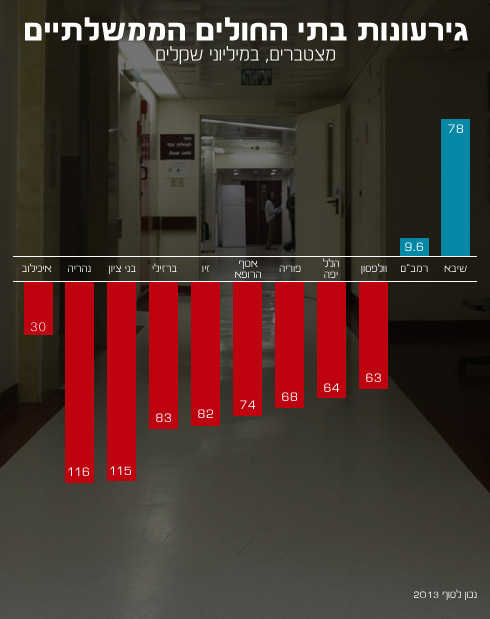
אם אתם מחפשים נקודת אור, הרי שהמצב בבתי החולים הממשלתיים, עם כל הביקורת שיש עליהם, הוא יציב יחסית מבחינה כלכלית. "מה שקרה בהדסה לא יכול לקרות בבתי חולים ממשלתיים כי הם מאוד מבוקרים, לא יתנו לנו לגרור כזה חוב. הגירעון התפעולי של כל בתי החולים הממשלתיים הוא כחצי מזה של הדסה. חלק מבתי החולים מקבלים תוספת תקציב, אחרים נאלצים לצמצם הוצאות ולהתייעל", אומר פרופ' שמעון רייסנר, יו"ר פורום בתי החולים הממשלתיים וסגן מנהל בית חולים רמב"ם.
פרופ' רייסנר אומר שהגירעונות בבתי החולים נוצרו בגלל תקצוב חסר של משרדי האוצר והבריאות. "יש לנו תקציב שכר ותקציב קניות, ובתי חולים גדולים כמו שיבא ורמב"ם אמורים להכניס יותר כסף לעומת ההוצאות ולסבסד את המערכת. אבל התקצוב לא מספיק, ההקצאות התקציביות לבתי החולים, במיוחד לתקציב הקניות, לא מספיקות לפעילות. אלה תקציבים היסטוריים שלא מתחשבים בהסכמי השכר שנחתמו עם העובדים, ולא בהתייקרות של החשמל והמים.
"יש כשמונה אחוז תקצוב חסר במה שאנחנו מקבלים ממשרדי האוצר והבריאות", מוסיף פרופ' רייסנר. "אנחנו מבקשים תקצוב הולם כדי שלא תהיה פגיעה בחולים. נצמצם כל מה שניתן כדי לא לפגוע בהם, אבל אנחנו על הגבול. אם אין כסף לניתוחים מאוד יקרים כמו ניתוחי מפרקים מיוחדים, הם נדחים והחולים צריכים לחכות יותר זמן".
פחות רופאים, יותר חולים
במצב אליו נקלעה מערכת הבריאות, אנשים מחכים יותר ויותר בחדרי המיון. אוכלוסיית ישראל גדלה ומזדקנת ותוספת התקנים לא עונה על הדרישות. העומס במחלקות האשפוז גדל מכיוון שאין מספיק מקום וכוח אדם, וחוזרת התמונה של מיטות חולים שמועברות מהמחלקה למסדרונות.
הבעיה לא נגמרת שם. אם חלילה יצטרך מישהו להגיע לטיפול נמרץ, הוא עלול למצוא את עצמו בכלל ביחידה לטיפול מוגבר במחלקה פנימית, שבה היחס בין מספר החולים לאנשי הצוות נמוך משמעותית. הורים שהילד שלהם צריך להתאשפז בפגייה של אחד מבתי החולים בארץ, יגלו ששיעור כוח האדם שם נמוך משמעותית לעומת המקובל בעולם.
בשנים האחרונות חלה התעוררות במשרד הבריאות, שמנסה לטפל בחלק מבעיות המערכת הרפואית. מספר הסטודנטים לרפואה ולסיעוד עלה, מאות מיטות אשפוז כבר התווספו ומאות נוספות בדרך, אבל מספר הרופאים בישראל יורד בהדרגה לעומת העלייה בכל העולם. שיעור האחיות בישראל הוא מהנמוכים בעולם, והתפוסה במחלקות בתי החולים היא 98 אחוז בממוצע, הגבוהה בעולם.
שחיקה בתוספת המדד הדמוגרפי
הבעיה לא נעצרת רק בבתי החולים. כל ארבע קופות החולים נמצאות בגירעון גדול, וטוענות במשך שנים שהן מקבלות תקציב חסר מהמדינה. הטענה קיבלה רוח גבית מפסיקת בג"ץ מלפני כשנתיים, שקבעה שהמדינה לא מחשבת נכון את תקציבי קופות החולים, ומאז הבעיה רק החמירה. במקביל, מעלה המדינה את מחיר יום האשפוז שמשלמות הקופות לבתי החולים, כדי להגדיל את תקציבם.
דו"ח בנק ישראל מדצמבר האחרון קובע שהגרעון המשותף של כל הקופות מתקרב לשני מיליארד שקל. המדינה הסכימה להעלות את שכר הרופאים והאחיות בשנתיים האחרונות, אבל לא הוסיפה מספיק כסף. נשמע כמו בעיה פנימית של קופות החולים? אז לא, זה מגיע לכל אחת ואחד מאיתנו.
כשהתקציב של קופת החולים קטן, היא מגייסת פחות כוח אדם. האוכלוסייה לעומת זאת ממשיכה לגדול, וכך יש יותר מטופלים על אותו מספר רופאים והעומס גדל. כשאין כסף, לא מפתחים שירותים חדשים ומקצצים בקיימים, ולא מבצעים הכשרות תקופתיות לצוותים. התוצאה? אתם ממתינים יותר זמן כדי לקבל שירות מיושן מצוותים עייפים. וכשאתם לא רוצים לחכות, אתם מוציאים כסף מהכיס והולכים לרופא פרטי. המערכת הציבורית נחלשת עוד יותר, וכדור השלג מתגלגל.
כעת טוענות הקופות שבקרוב לא יהיה להן כסף לשלם לימי אשפוז בבתי החולים, שהתשלום הזה מהקופות הוא מקור ההכנסה העיקרי שלהם. אם זה יקרה, הגירעונות בבתי החולים ילכו ויגדלו והמטופלים ישלמו את המחיר. המדינה אומרת אומנם שהעבירה כבר יותר ממיליארד שקל למערכת הבריאות, אבל לטענת חלק גדול מהגורמים זה פשוט לא מספיק.
במכבי שירותי בריאות טוענים שהמשבר הכלכלי נוצר בין השאר בגלל שחיקה של תוספת המדד הדמוגרפי שמקבלות קופות החולים. אוכלוסיית ישראל גדלה בכל שנה ב-2.2 אחוזים, אבל המדינה מגדילה את תקציב הקופות ב-1.5 אחוז בלבד, כך שבכל שנה התקציב נשחק במאות מיליוני שקלים.
סיבה נוספת היא מדד יוקר הבריאות, שמטרתו לפצות את הקופות על עליות המחירים במערכת. המרכיב הגדול ביותר בהוצאות קופות החולים הוא כאמור מחיר יום האשפוז בבתי החולים, אבל הוא לא נמצא במדד יוקר הבריאות. המשמעות היא שמחיר האשפוז יכול לעלות, והוא אכן עולה, אבל מדד יוקר הבריאות לא עולה בהתאם. לקופות יש פחות כסף, ושוב החולים נפגעים.
למה המדינה מעלה את מחירי יום האשפוז? כי לבתי החולים חסר כסף, כמובן. לטענת מכבי, אם המדדים היו מחושבים כמו שהם אמורים להיות, למערכת הבריאות היו היום עוד עשרה מיליארד שקל ואפילו את הגירעון של הדסה אפשר היה לכסות בקלות.
"רפואה לא שוויונית עולה כפליים"
כדי שקופות החולים לא יתמוטטו, המדינה מסכימה להעביר להן כסף במסגרת "הסכמי ייצוב". הן מקבלות בכל פעם סכום כסף חד פעמי, ובתמורה האוצר מציג להן דרישות נוספות, למרות פסיקת בג"ץ שקבעה כי המדינה לא מחשבת נכון את תקציבי קופות החולים.
"אחרי הבג"ץ, האוצר אמר לנו שהוא יוכל להוסיף 80 מיליון שקל", אומר מנכ"ל שירותי בריאות כללית, אלי דפס. "שאלנו מה זה נותן כשמדובר בגירעון של מיליארד שקל, אבל אמרו שזה מה שיש. האוצר מחזיק לנו אקדח מול הרקה, הם אמרו שאם לא נסכים לזה - לא נקבל את הסכמי הייצוב. אנחנו לא רצינו להגיע למצב של הדסה, אז חתמתי".
בכיר באוצר אומר לעומת זאת: "פעלנו לפי פסיקת בג"ץ, קופות החולים יקבלו 75 מיליון שקל יותר בכל שנה. במקביל, מחיר יום האשפוז נקבע עכשיו לפי מדדים אובייקטיבים".
המנכ"ל דפס טוען כי במצב הנוכחי של מערכת הבריאות נוצר אי שוויון בין עשירים לעניים, ובסופו של דבר זה יגרום לעומס כבד.
"מצביעים על מערכת הבריאות הישראלית כעל אחת היעילות בעולם", אבל אומר דפס. "ההוצאה הציבורית לבריאות כמעט ולא משתנה אז אנחנו יעילים, אבל ההוצאה הפרטית עולה כל הזמן. הזמינות בשירותים היא בעייתית ביותר, ואם אדם רוצה תור הוא משלם כסף.
"בנוסף, השוויון בין האזרחים מופר ללא הרף, בעיקר בקרב תושבי הפריפריה ותושבים ממצב סוציו-אקונומי נמוך יותר. אם הרפואה לא שוויונית זה עולה לנו כפליים, כי המצב הבריאותי של האנשים מידרדר והם לא מטופלים בזמן. אם היה לי יותר כסף הייתי משקיע יותר במניעה, הייתי מוצא אנשים לפני שהם חולים בסוכרת ולא אחרי", אומר דפס.
בתקופה האחרונה טוענות רוב קופות החולים שהן קורסות מבחינה כלכלית, ו'מכבי' ו'כללית' מזהירות שעוד כמה חודשים ייגמר להן הכסף. דפס מזהיר מכדור שלג שיפגע בסופו של דבר בבתי החולים.
"בהדסה זה הסימפטום הראשון, מחר זה יקרה בבית חולים אחר", טוען דפס. "אם המדינה לא תיכנס בזמן היא תשלם ביוקר. המדינה צריכה לבדוק מה באמת חסר ולהזרים כסף למערכת. אם לא, תוך כמה חודשים ההוצאות יעלו על ההכנסות ואז אפסיק לשלם לבתי החולים הממשלתיים ולספקים. הכול ייעצר".
עם זאת לא הכול שחור. לאחרונה התווסף כסף למערכת, אך הוויכוח הוא האם הסכומים מספיקים. שרת הבריאות יעל גרמן מסכימה שעדיין חסר כסף למערכת הבריאות, אך מבהירה שכבר נעשו צעדים בעניין. "אני לא מתעלמת מהבעיות ואנחנו עושים הכול כדי לפתור אותן. עדכנו את מדד יוקר הבריאות ב-75 מיליון שקל לכל שנה, ועדכנו את מדד הגידול הדמוגרפי מ-1.2 ל-1.5 השנה, ול-1.6 בשנת 2016. רק לפני חודש הוספנו 420 מיליון שקל לקופות החולים ואני מאמינה שזה יישר את הגיבנת", אומרת גרמן.
הרפואה הפרטית מסחררת את הציבורית"
לשרת הבריאות חשוב להבהיר שהמערכת לא קורסת. "צריך לזכור שמערכת הבריאות בישראל היא אחת המעולות בעולם", היא מדגישה,
אבל גם מסתייגת: "כמה שיתנו כסף למערכת הבריאות זה לא יספיק, כי ככל שיש יותר היצע, יש יותר ביקוש. יש בהחלט בעיות של חוסר במיטות ושל תורים במיונים, אבל המערכת מתפקדת, זה לא נכון להפוך את זה לקטסטרופה".
גרמן אומרת שגם בתי החולים צריכים לבדוק את עצמם. ולדבריה יכול להיות שצריך לבדוק אם המוסדות הרפואיים קיבלו מהמדינה את כל הפיצוי עבור עליות השכר, "אבל גם בבתי החולים צריכים לבחון את המשכורות ואת הסכמי השכר מרחיקי הלכת שם. אני האחרונה שאגיד שהמערכת לא זקוקה לעוד כסף. נעשה הכול כדי להגדיל את תקציב הבריאות וגם עשינו את זה, אבל יש גם צרכים לחינוך, לרווחה, לביטחון ולתחומים אחרים".
הפתרונות להזרמת עוד כסף למערכת הם רבים, כל אחד לפי האינטרסים שלו. יש מי שרוצה שפשוט יגדילו את התקציב לקופות החולים, הרופאים רוצים לאפשר רפואה פרטית (שר"פ) בתוך הציבורית, והארגונים החברתיים מבקשים שהכסף שזורם היום לרפואה הפרטית - יעבור לרפואה הציבורית. איך עושים את זה? על ידי ביטול הביטוחים המשלימים והעלאת מס הבריאות באחוז אחד. זה יגרום לכך שהכסף שאנו משלמים באופן פרטי ייכנס למערכת הציבורית. בתמורה, אומרים בארגון רופאים לזכויות אדם ובאגודה לזכויות האזרח, נקבל יותר שירותים רפואיים במסגרות הציבוריות.
למרות שחלק מהגורמים במערכת הבריאות מאשימים את משרד האוצר במצב הכלכלי הקשה של הקופות ובתי החולים, הרי שבכיר באוצר אומר שהבעיה היא ברפואה הפרטית. "היא מתחרה עם המערכת הציבורית ומסחררת אותה, זה גורם לשפיכת כסף על שכר. צריך להחזיר את המערכת לאיזון ואני מקווה שוועדת גרמן תיצור כללי משחק הוגנים יותר. צריך לדאוג לרגולציה יעילה".