ההריון גרם לאי ספיקת לב - איך זה נגמר?
חולשה לא מוסברת תקפה את חווה בעת הריונה השלישי. האבחנה - הלב מתרחב אך אינו מתכווץ טוב. זה נגמר בחדר מיון עם בצקת בריאות, ניתוח קיסרי, המון תרופות - ותינוק ואמא בריאים ושלמים
הם קנו בית בביצרון. רמי נסע ברכב החברה והיא פתחה גן אנטרופוסופי. היו להם שני ילדים חמודים והחיים נראו טוב. את כל הדברים האלה היא סיפרה לי בביקוריה במכון הלב בבית החולים איכילוב.
ההריון השלישי היה מתוכנן. בעיקר מבחינתה. רק היא ידעה שזה נועד לשמור על נישואיה. שלא כבהריונות קודמים, הפעם יכלה להרשות לעצמה מעקב פרטי אצל גינקולוג בכיר מאיכילוב.
ביום שני בשבוע ה־34 זה קרה. היא הלכה לאיטה לעבר החניון כשפתאום נשימתה נהייתה קשה ומעיקה. היא נעצרה בבהלה וניגבה את הזיעה הרבה. חמש דקות עמדה עד שחזרה לעצמה. בדרך הביתה החלה לדאוג. באותו ערב לא ירדה לארוחת ערב מחשש שלא תוכל לעלות חזרה קומה וחצי לחדר השינה.
תפוקת לב נמוכה
למחרת זה קרה שוב. הפעם ניסתה להזיז עציץ לא גדול על גלגלת. היא התקשתה לנשום. בערב ביקרה אצל פרופ' קישון, הגינקולוג שלה, שביצע אולטרסאונד של העובר, האולטרסאונד השלישי. הכל היה תקין אלא שהדופק שלה לא היה סדיר. הדוקטור שמע חרחורים עדינים בבסיסי הריאות ושלח אותה לחדר המיון.
היא אושפזה במחלקה הקרדיולוגית. עשו לה עירוי והחלו לתת לה פוסיד לווריד כדי להוציא את המים מהריאות. ד"ר יהודה לוי, שלא מזמן סיים התמחות בקרדיולוגיה, בדק אותה במיון. הוא היה נעים הליכות וניסה בכל כוחו להרגיע אותה אבל ה"יהיה בסדר" שלו עצבן אותה מאוד וחששה רק הלך וגבר. למרות שהתעוררה חמש פעמים במהלך הלילה כדי ללכת לשירותים, היא ציינה לעצמה בבוקר שישנה טוב. האחות הביאה לה צלוחית ירוקה קטנה ובה שתי טבליות. היא בלעה בלי לשאול דבר. לחדר נכנסו שני רופאים. ד"ר לוי החביב לא היה ביניהם. המבוגר, פרופ' וייס, עמד והקשיב, בזמן שהשני, כנראה רופא בכיר פחות, הקריא לו מהגיליון הרפואי שלה. אחר כך שלפו שניהם את הסטתוסקופים שלהם וכל אחד בתורו הקשיב לקולות לבה. "הלב שלך מורחב", הם מלמלו לעברה, ולראשונה שמעה את המושג "קרדיומיופטיה של הריון".
בצהריים היא התעקשה ללכת על רגליה עד לחדר אקו לב. לאחר 30 מטר התעייפה. הסניטר שנשרך אחריה סימן לה לשבת על כיסא הגלגלים. בחדר אקו פגשה שוב את פרופ' וייס. היא שכבה כשגבה מופנה לכיוון הצג ולחשושי הרופאים עצבנו אותה. "כמו שחשדנו, את סובלת מקרדיומיופטיה של הריון", אמר פרופ' וייס. "הלב שלך מתרחב ולא מתכווץ כל־כך טוב וזה גורם להצטברות מים בריאות ולאי ספיקת לב. במקרה שלך גם הדופק לא סדיר ויש פרפור פרוזדורים, מה שמקשה יותר על תפקוד הלב".
"למה זה קרה?", היא שאלה. "אולי בגלל וירוס", הוא ענה, "אנחנו לא יודעים בדיוק".
"לא יודעים?!" היא סיננה בשפתיים קמוצות, "בשביל מה אתם קיימים אם אתם לא יודעים". כשירדה מהמיטה שמה לב שרגליה נפוחות. בצהריים הגיע ד"ר קישון ובישר לה שתצטרך להישאר באשפוז. תפוקת הלב שלה נמוכה מאוד, אבל יש סיכויים טובים שהכל יעבור לאחר הלידה. היא זוכרת במעורפל משהו שנשמע כמו "מקטע פליטה של 20%".
בגלל המחנק
בשלב הזה חדרה לתודעתה העובדה שהיא נמצאת בצרה אמיתית. הדילמה של הרופאים הייתה אם ליילד אותה בניתוח קיסרי או להפוך את קצב הלב במכת חשמל ולחכות ללידה הצפויה בעוד חמישה שבועות. הכל היה תלוי בשאלה איך היא תרגיש. בינתיים היא נטלה תרופות. ביום שישי בצהריים, מיד לאחר שארבעת ההורים הלכו, היא החלה להרגיש מחנק. היא זכרה רק רופאים ואחיות שנכנסים לחדר במהירות. צפצוף קצבי ומעצבן העיר אותה. היא לא יכלה להזיז את גפיה או לדבר. היא שמה לב שהמיטה עליה שכבה שונה, וגם הפרצופים שריצדו מעליה לא היו מוכרים, מלבד אחד, ד"ר לוי. הוא הסביר לה שהגיעה ליחידה לטיפול נמרץ. "פיתחת בצקת ריאות והיה צורך להנשים אותך", בישר לה. "את לא יכולה לדבר כי יש לך צינור הנשמה בגרון. אל תתאמצי". את תחושת אובדן השליטה תזכור כל חייה. היא נרגעה רק כשחשה את בטנה הגדולה. הילד איתי. עדיין. היא נרדמה שוב.
את הלידה בניתוח קיסרי, את הדקירות היומיות, התרופות החדשות, הבדיקות, ובכלל את החודשיים בבית החולים, היא מנסה עד היום לשכוח. לילד קראה עזריאל, למרות מחאות עדינות של ההורים. רמי לא אמר דבר.
בגיל 39, עם ארבע תרופות קבועות, לב שחזר לתפקד בצורה כמעט מושלמת, שלושה ילדים בריאים והחלטה קשה אבל עקרונית להישאר עם רמי, היא הרגישה מספיק בטוחה לצאת לטיול ברמת הגולן.
(הערה: כל השמות בכתבה בדויים)
קרדיומיופטיה של הריון
מה זה? קרדיומיופטיות הן מחלות ראשוניות של שריר הלב. הקרדיומיופטיות מתחלקות לשלושה סוגים:
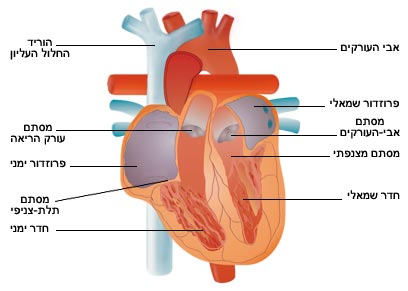
"מורחבות" (Dilated) - חדרי הלב מורחבים והתכווצותם ירודה.
"מעובות" (Hypertrophic) - שריר הלב מעובה וממלא את חלל החדר השמאלי.
"רסטריקטיביות" (Restrictive) - החדר השמאלי לא מתרחב היטב כדי להכיל את הדם המגיע אליו.
למרות המגוון הרחב של המצבים החולניים הגורמים לתפקוד לב ירוד, התלונות דומות מאוד – קשיי נשימה במאמץ, עייפות, צבירת נוזלים וקושי בביצוע מאמצים.
תפוקת הלב נמדדת ב"מקטע פליטה" (Ejection Fraction). זהו היחס באחוזים בין כמות הדם הנכנסת בכל פעימה לחדר השמאלי ובין כמות הדם היוצאת ממנו. מקטע הפליטה של לב תקין נע סביב 55%־60%, בעוד ערכים נמוכים יותר מסמנים מצב של אי ספיקת לב. ככל שמקטע הפליטה נמוך יותר, הפרוגנוזה גרועה יותר והסבירות לסיבוכים, לאשפוזים ולהפרעות קצב קשות גדולה יותר. לעתים קרובות חולים מגיעים בשל תלונות טיפוסיות, ובבדיקות מתגלה תפוקת לב ירודה מאוד. לאחר טיפול מתאים מקטע הפליטה יכול לחזור לעתים קרובות לערכים תקינים.
מי סובל מזה? המחלה מופיעה אצל אחת מתוך 10,000 יולדות בעולם המערבי. באפריקה השכיחות גדולה הרבה יותר (1:100) המחלה שכיחה אצל נשים ברוכות ילדים, מעל גיל 30 ובקרב נשים שחורות. אצל 50%־60% מהנשים הלב מתאושש במהלך השנה הראשונה לאחר ההריון, בעוד אצל האחרות המחלה עלולה להתקדם ולהחמיר עם הזמן.
למה זה קורה? מנגנון המחלה לא ברור. תלונות החולה טיפוסיות לאי ספיקת לב: קשיי נשימה, עייפות, צבירת נוזלים וקושי בביצוע מאמצים. לעתים מתלווה לכך דופק לא סדיר, לרוב מסוג "פרפור פרוזדורים". התלונות מופיעות לרוב בתקופה הקרובה ללידה. ברוב המקרים המחלה מתגלית בחודש הראשון לאחר הלידה, אך אצל חלק מהיולדות הביטוי הקליני אפשרי גם לפני הלידה או כמה חודשים לאחריה.
איך מאבחנים? האבחנה נעשית על־ידי בדיקת אקו לב המראה חדר שמאלי מורחב עם התכווצות ירודה. אין אמצעים או בדיקות ספציפיות היכולים לקבוע בוודאות שמדובר במחלה הקשורה להריון, ולכן האבחנה נעשית על־ידי שלילת מחלות שכיחות אחרות היכולות לגרום לקרדיומיופטיה מורחבת, כדוגמת מחלה של עורקי הלב, יתר לחץ דם, אלכוהוליזם ומצבים מולדים או גנטיים שונים.
איך מטפלים? הטיפול זהה לזה הניתן לחולי אי ספיקת לב מכל סיבה אחרת. המטופל מקבל משתנים (לרוב פוסיד), בווריד או בכדורים – תלוי בחומרת המחלה, תרופות מקבוצת חוסמי האנזים המהפך (Angiotensin Converting Enzyme Inhibitors) וחוסמי בטא. אם הדופק לא סדיר (לרוב מדובר בפרפור פרוזדורים), חשוב להאט ולסדר אותו על־ידי תרופות מתאימות ו/או מכת חשמל.
חשוב מאוד לציין שעל נשים שלקו במחלה זו אסור להרות שוב. הריון נוסף עלול להחמיר מאוד את הפגיעה בתפקוד הלב.
 לפנייה לכתב/ת
לפנייה לכתב/ת