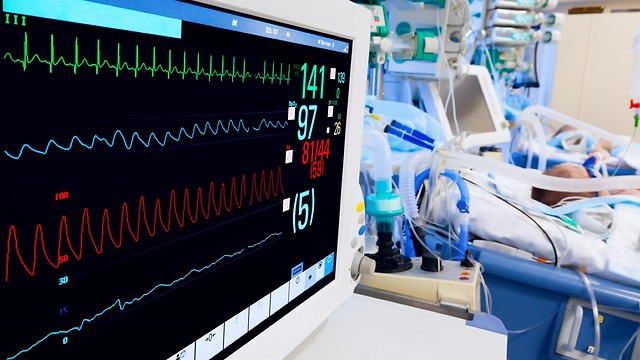
"מעלים מינון, עד שהוא מפסיק לנשום". כך עוזרים לחולה למות
החוק בישראל אוסר באופן גורף על המתות חסד, אבל למראה החולים שסובלים מייסורי תופת יש רופאים ואנשי צוות רפואי בבתי חולים שמחליטים לקחת את הסיכון. כעת הם חושפים איך הם מסייעים באופן אקטיבי למטופלים למות. ברוב המקרים בהסכמת המשפחה, ולעתים רק בהסכמה חלקית. "בסופו של דבר אנחנו מאמינים שאנחנו עוזרים להם", הם אומרים
החולה המבוגר שכב על המיטה בבית החולים, מתפתל מייסורים. בני משפחתו ידעו היטב שלא נותר לו עוד הרבה זמן. במקרה הטוב הוא יחיה עוד כמה ימים, במקרה הרע יסבול עוד חודשים ספורים. אולי אפילו שנה. הרופאים סביבו יודעים שאין תרופה בעולם שתציל אותו, ומצד שני הם גם מכירים היטב את החוק שאוסר עליהם לבצע כל פעולה שתביא למותו.
בהסכמת המשפחה הם מתחילים להגדיל את מינון המורפיום שניתן לו, ואז מעלים עוד ועוד. כולם מבינים את משמעות המהלך: החולה ישקע כעת בשינה עמוקה, ובזמן הקרוב ילקה בדום נשימה ויילך לעולמו.
סביב הסיפור הזה יש קשר שתיקה. בני המשפחה שמעודכנים בהליך אינם מעוניינים לרוב לפגוע בו. לרופאים אין אינטרס לדבר, משום שהם מודעים לעובדה שהם פועלים בתחום האפור ואף חוצים אותו. והחולים, כולם, כבר אינם איתנו עוד. כעת, לראשונה, הסכימו שלושה אנשי רפואה לחשוף בפנינו כיצד מתבצעות המתות החסד הללו, ולדבר על חלקן. להסביר מדוע באמת מדובר בחסד עבור אותם חולים סופניים.
"המטרה היא לחסוך את הסבל", אומר נ', רופא ממרכז הארץ. "המטופל עומד לסיים את חייו והצוות הרפואי עוזר לו. נכון שאין לזה הגנה משפטית ולכן זה נושא נורא עדין, כי יכול לצוץ בעתיד בן משפחה שישאל 'מה עשיתם' ויאשים אותנו. בדרך כלל זה יהיה מישהו שלא הבין את הסיטואציה".
קראו עוד
הכנסת דחתה - לא תהיה המתת חסד בישראל
רופא: "לעתים המוות הוא הטיפול הרפואי הנכון"
בעקבות פרס: מדריך - איך למות בכבוד
"אין אדם שרוצה לסבול"
החוק בישראל חד־משמעי, ואינו מבדיל בין ניתוק חולה ממכשירים שמצילים את חייו לבין מתן תרופות שעשויות בסבירות גבוהה להביא למותו. בשני המקרים מדובר בעבירה פלילית שדינה מאסר. "הימנעות מטיפול דווקא מותרת, 'חוק החולה הנוטה למות' מ־2005 בעצם עיגן את זכותו של אדם שלא לקבל טיפול מאריך חיים בהתאם לבקשתו", אומר עו"ד עדי ניב־יגודה, מומחה למשפט רפואי ומרצה בבית הספר לרפואה באוניברסיטת תל־אביב. "אבל אסור לצוות מטפל לגרום למותו של מטופל או להחיש את מותו בשום דרך".
על פי "חוק החולה הנוטה למות", לחולה יש זכות לקבל טיפול שישפר את איכות חייו, ובין השאר מדובר גם על כאב. כאן נכנסים לתמונה הרופאים, שיודעים שהתרופות שמונעות את הכאב יכולות להפוך במהרה לכאלה שיחישו את מותו של המטופל. הכל עניין של מינון. "החוק קובע שיש מצבים שאפשר לקחת 'סיכון סביר'. כלומר, אם אני כרופא צריך לתת מורפיום למטופל, עליי לשקול האם התועלת ממתן המורפיום עולה על הסיכון", אומר עו"ד ניב־יגודה, "מצד שני, הוא קובע שאסור לתת את המורפיום כשאתה יודע בוודאות שהוא יגרום לדיכוי נשימתי ולמוות".
נ', שעדיין משמש כרופא, מסביר איך עובד מה שמכונה "דריפ מורפיום". "בהדרגה מעלים את המינון, עד שהחולה מפסיק לנשום", הוא מספר. "יש כאן הרבה מאוד שטח אפור וזה מאוד מורכב. ב־95% מהמקרים זה נעשה בשיתוף מלא עם המשפחה ותוך הסבר של המצב".
באילו מקרים בוחרים בהליך הזה?
"בכמה סוגים. למשל במצב שבו החולה הוא סיעודי לחלוטין, לעתים ללא תפקוד קוגניטיבי. למעשה סוג של צמח. אנחנו שואלים את עצמנו האם להנשים את החולה ומה ייצא מזה. במקרה כזה, אם הגיע בן אדם באמצע הלילה, בלי שום מלווה — סביר להניח שלא אתן את המורפיום, אבל אולי גם לא אנשים אותו כי אז אאריך את הסבל בשבוע.
"אם יש בקשה מהמשפחה ואני רואה שהחולה סובל, אתן לו את המורפיום. עם הזמן לומדים גם להרגיש את הדברים. בסופו של דבר אנחנו מאמינים שאנחנו עוזרים להם. לעתים, כשעושים הכל כדי להאריך בכוח את חייו של מטופל, אנחנו גורמים לו ולבני משפחתו עוול".
אתה שלם עם זה?
"כשזה קורה, אני בטוח שזה מה שצריך לעשות. אתה יודע שאתה לא עוזר לחולה כשאתה מטפל בו אלא להפך. החולים הללו כבר בסוף הדרך. אני לא יכול לטפל בו ולא יכול לעזור לו. הנושא הזה מאוד רגיש, אין שום התייחסות לנהלי העבודה בפועל וזה משהו יומיומי".
רק במקרה אחד, מספר נ', הרופאים נמנעים באופן גורף ממתן מינון מוגבר של מורפיום: כשהחולה חרדי. "האוכלוסייה החרדית רואה את הדברים אחרת, והגישה היא לעשות כל מה שאפשר עד הסוף, ולכן אני כמובן לא מתווכח איתם ולא נותן מורפיום", הוא אומר. "יחד עם זאת אני לא 'אתאבד' על החולה, כי אני חושב שהמשפחה טועה. אני חושב שאין בעולם אדם שרוצה לסבול".
ללכת על הגבול
ל' עובדת כאחות במחלקה פנימית בבית חולים, ובמהלך הקריירה שלה סייעה, בין השאר, לחולים סופניים לסיים את חייהם. "תראה, זה לא חוקי", היא אומרת ומיד מתקנת את עצמה. "כלומר, זה כן מתועד בכל הרשומות וזה לא מוסתר, אבל אולי זה על הגבול".
אני מניח שבתעודת הפטירה לא כותבים "מנת יתר של מורפיום".
"ברור שלא. מוות יכול להיות תוצאה של כמה סיבות. מה שגרם לו להפסיק לנשום זה המורפיום, כנראה. אני בהחלט יודעת מה נתן את הדחיפה האחרונה, אבל אי־אפשר להוכיח את זה. אשאל אותך בקטע לא פילוסופי: האם אדם בן 96 שהיה צלול ירצה לסיים את החיים שלו כשהוא סיעודי ומרותק למיטה? הרי הוא ימות כשהוא סובל, מונשם, אחרי שדקרו אותו בכל מקום בגוף, כשדחפו לו צינור לכל מקום אפשרי. אפשר לחסוך את כל זה ולתת לו מורפיום".
בכמה זמן זה יקצר את חייו?
"הרבה, אבל גם אי־אפשר לדעת בדיוק".
בכעס, היא מספרת על קשיש בשנות ה־90 לחייו שהגיע לבית חולים אחר, שם התעקש הצוות הרפואי להותירו בחיים. מה היה קורה לו היה מגיע למחלקה שבה היא עובדת? "אנחנו מאוד לא בעד להנשים בכוח", היא אומרת, וטוענת שאצלם הקשיש היה מקבל מנה גדולה של מורפיום שתשים קץ לייסוריו.
"אם היינו מתרשמים שהוא לקראת הסוף, ואני לא מדברת על שעות אלא גם על זמן ארוך יותר, היינו מסבירים למשפחה שאפשר לתת לו טיפול שהוא נגד כאבים. היינו אומרים שהוא ייכנס לשינה עמוקה ולא ירגיש כלום, ורק שיידעו שאחת מתופעות הלוואי של הטיפול היא הפסקת נשימה. מרגע שהמשפחה מסכימה, אנחנו מעלים את הקצב בלי להתייעץ איתם על כל טיפה שאנחנו מוסיפים".
משפטית אתם לא מוגנים. מה תעשו אם יבוא בן של מישהו כזה ויטען שהרגתם את אבא שלו?
"אם אנחנו מבינים שעומדת מולנו משפחה בעייתית מהבחינה הזו, זו בכלל לא אופציה".
את למעשה זו שלוחצת על הכפתור. איך זה מרגיש?
"זה מאוד משתנה, בעיקר כי גוף האדם זה משהו שיכול להפתיע. אני מכירה אנשים שהיו במצב אנוש ובסוף יצאו מזה, ואם הייתה להם משפחה פחות מסורה — יכול להיות שהם היו מתים. יש ניסים אבל הם לא קורים הרבה. רוב האנשים ממש סובלים ואז מתים. לפעמים אני מרגישה שהיד קלה מדי על ההדק, והיו מקרים שסירבתי להעלות את מינון המורפיום כי הרגשתי שזה לא נכון".
תופעת הלוואי הזו של המורפיום — הפסקת נשימה — ידועה ומוכרת היטב, ואינה מונעת את השימוש המוגבר בתרופה. גם כשזה קורה, אומרת ד"ר כרמיל עזרן, מנהלת איכות וממונה על רוקחות קלינית ב"הרצליה מדיקל סנטר", יש אפשרות לתקן באמצעות תרופות נגד, שבהן לא משתמשים במקרים של חולים סופניים. "המינונים שיכולים להביא להפסקת נשימה משתנים מאדם לאדם", היא מסבירה. "לא תמיד ניתן לדעת מראש איזה מינון יגרום לזה".
מ', אונקולוג לשעבר בבית חולים בצפון, החליט לנטוש את עבודתו בשל המראות הקשים והחוויות הבלתי נסבלות. "צריך לראות את התמונות האלה. זה רודף אותך כל הזמן, מחזות קורעי לב", הוא אומר. "מדובר בסבל נוראי, כאבי תופת".
מה היית עושה במקרים הללו?
"מטשטש את המטופל ומנתק אותו מהכאב. העניין הוא שיש מרווח מאוד צר בין מנה טיפולית למנה קטלנית. מספיק שמעלים ולו במעט את המינון, וזהו. אז מתחילים לתת את הטיפול ורואים שהוא לא עוזר. החולה פוקח עיניים ואתה מעלה את המינון עוד ועוד ועוד, עד שאחרי 15־20 דקות החולה באמת מחוסר הכרה. אחרי זה הוא פשוט מפסיק לנשום, וזהו".
ואיפה המשפחה, כשמעלים את המינון של המורפיום באופן דרסטי?
"לא מעדכנים את המשפחה. אין חובה חוקית לעדכן בכל פעם שנותנים את המורפיום. יש חובה לבקש רשות מהמשפחה להתחיל בטיפול עצמו, וכולם מסכימים".
זו בעצם המתת חסד.
"לא. המתת חסד זו פרוצדורה שהמטרה שלה מראש היא להרוג בן אדם. פה אנחנו מדברים טיפול שאמור להקל עליו".
אבל אתה בעצם יודע מה יקרה כתוצאה ממתן הטיפול הזה.
"כן, בסופו של דבר אני יודע. כולם יודעים, אבל צריך להבין גם את המקום שלנו כרופאים, ובעיקר את הסיטואציה".
ח"כ עפר שלח (יש עתיד) הוא הפרלמנטר המזוהה ביותר עם הנושא בישראל. לפני שנתיים הוא ניסה לקדם תיקון לחוק החולה הנוטה למות, על פיו תינתן לחולה שעומד בקריטריונים אפשרות לקבל סם מרדים במינון ממית שאותו יהיה עליו ליטול לבדו.
החוק עבר בוועדת השרים אך לא הגיע לכנסת לפני הבחירות. ביולי האחרון ניסה שלח להעביר בקריאה טרומית את הצעת החוק, אך היא נדחתה. "אני מאמין בזכותו של אדם לבחור מתי הוא רוצה לסיים את חייו ולעזור לו, בוודאי במציאות שבה הוא סובל, אבל אני מודע לזה שאנחנו רחוקים משם גם בשיח החברתי", אומר ח"כ שלח. "לכן הצעתי חוק שהוא זהיר ומידתי בהתקדמות שלו. במידה רבה החוק שלי גם משחרר את הרופאים ומוציא אותם מתחום אפור שהוא מאוד בעייתי".
למה בחרת באופן אישי לקדם את הנושא הזה?
"זה נובע מהתנסות אישית. יותר מבן אדם אחד קרוב אליי מת מסרטן, כולל אשתי, וראיתי מקרוב איך הדבר הזה נראה, לצד השקפת העולם שלי. אני באמת מאמין שזכותו של אדם לכבוד ושליטה גם בסיטואציה הזו".
צפו בדיון בנושא בעייתיות יישום החוק בישראל:
הכתבה מתפרסמת במוסף "24 שעות" של "ידיעות אחרונות"
 לפנייה לכתב/ת
לפנייה לכתב/ת