היפוגליקמיה: התמודדות עם מצב מסכן חיים
היפוגליקמיה, מצב שבו רמת הסוכר בדם יורדת מתחת לנורמה, מפחידה כל חולה בסוכרת נעורים. התסמינים לא תמיד מורגשים, עד שלפתע חווים אובדן הכרה. איך נמנעים מהיפוגליקמיה ומה לעשות בשעת חירום? מדריך
כל חולה סוכרת יודע מהי היפוגליקמיה. מילת הקסם המפחידה הזו היא מצב רפואי מסכן חיים באופן מיידי היחיד בסוכרת מסוג 1. מצב זה נובע מהמחלה עצמה ומאופן הטיפול בסוכרת.
סימני האזהרה הקודמים להיפוגליקמיה מעטים ולא ברורים, ואינם מזוהים בחלק המקרים. האם ניתן למנוע אותה?
עוד סיפורים חמים - בפייסבוק שלנו
עוד על סוכרת נעורים:
- ב-12 שנה: עלייה של 45% בחולי סוכרת נעורים
- משפחה מתוקה: התמודדות עם סוכרת נעורים
- פריצת דרך ישראלית: השתלת תאי לבלב שמרפאת סוכרת
מהי היפוגליקמיה?
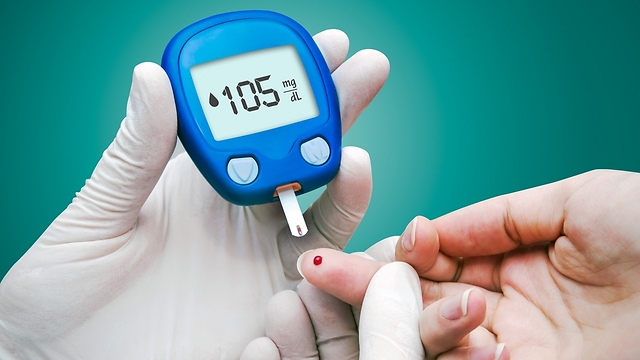
היפוגליקמיה היא מצב שבו רמת הסוכר בדם יורדת אל מתחת לנורמה (באדם בריא מוגדר כערך מתחת ל-60 מ"ג/ד"ל, וככל שהערך נמוך יותר מוגדר כמצב חמור יותר). בחולי סוכרת מוגדרת היפוגליקמיה בערכים של מתחת ל-70 מ"ג/ד"ל, ואז מומלץ לטפל בכדי למנוע המשך ירידה.
היפוגליקמיה נגרמת על רקע של חוסר התאמה בין רמת האינסולין הנמצא באופן פעיל בדם לבין רמת הסוכר בדם. באדם בריא לא יכול להתרחש אירוע של היפוגליקמיה אלא במצב של הפרעה הורמונלית נדירה, או בילדים צעירים בצום ממושך. רמת הסוכר בדם תלויה בכמות הפחמימות שנאכלו, הפעילות הגופנית המבוצעת ואיזון הורמונלי.
בחולה סוכרת נעורים (סוכרת מסוג 1), הגוף לא מייצר אינסולין. לכן, איזון הסוכר ושמירה על רמתו בדם תלויים במינון האינסולין המוזרק. כאשר הערכים יורדים אל מתחת ל-50 מ"ג/ד"ל, בין שיש מקדימה או שאין, יש סכנה לאיבוד הכרה. לא תמיד ניתן לצפות מראש מצבים אלו.
מה הם סימני האזהרה?
תחושת רעב, רעידות בידיים, הזעה, חיוורון, עצבנות, אי שקט, דופק מהיר, ישנוניות, כאב ראש, סחרחורות ובלבול.
בילדים קטנים ייתכן רק שינוי במצב רוח או ללא תסמינים כלל עד לאיבוד הכרה פתאומי. גם בבני נוער ובמבוגרים, מצב של היפוגליקמיה מתקדמת עשוי להתפתח ללא תסמינים מקדימים, וכשהערכים יורדים אל מתחת ל-40 מ"ג/ד"ל ייתכן פרכוס ואף איבוד הכרה.
כאשר היפוגליקמיה אינה מטופלת מיד, או כאשר היא מתרחשת בלילה, בשינה, היא עלולה להוביל למוות. תסמונת זו של "מוות בשינה" בחולי סוכרת מסוג 1, אחראית ל-5%-6% ממקרי התמותה בחולי סוכרת מסוג 1 בעולם.
האם ניתן למנוע היפוגליקמיה?
על הסביבה - בני המשפחה, החברים, הצוות במוסד החינוכי - להיות ערה למצב החולים, וכמובן החובה מוטלת על החולה עצמו. המטרה היא לאתר את האירוע לפני ירידת הסוכר לערך של פחות מ-50 מ"ג/ד"ל. כלומר, לטפל כאשר הסוכר הוא 65-70 מ"ג/ד"ל באמצעות מתן כמות מדודה של סוכר פשוט ובמידת הצורך, אם כבר יש איבוד הכרה, במתן זריקת גלוקגון.
יש לשמור על התנהלות מדויקת במחלת הסוכרת בכל הנוגע להתאמת סוג האינסולין המוזרק והמינון לכמות הפחמימות בתזונה, ואכילת מזונות מתאימים שאינם ממותקים. יש להתאים את מינון האינסולין לפעילות הגופנית המבוצעת, למדוד סוכר לפני השינה ולפני פעילות גופנית.
במקרים שבהם זו המלצת הרופא המטפל, ניתן כמובן להשתמש במד סוכר רציף, המסוגל להתריע מפני אירועי היפוגליקמיה.
מה עושים כשיש היפוגליקמיה?
מומלץ להכין מארז קבוע להיפוגליקמיה, שיהיה תמיד זמין בסביבת החולה: גלוקומטר, מספר מקלונים, אריזה קטנה של מיץ מתוק (כגון טרופית קטנה), טבליות גלוקוז, אריזה קטנה של דבש או ארבע שקיות סוכר. במצב של היפוגליקמיה יש לתת סוכר פשוט: שלוש כפיות סוכר, חצי כוס של משקה ממותק או טבליות סוכר מוכנות.
ניתן למרוח דבש, ריבה או סוכר פשוט על החניכיים ובחלל הפה במקרה של איבוד הכרה, וכן לתת זריקת גלוקגון תת-עורית או תוך-שרירית.
חשוב לציין שאירועי היפוגליקמיה קצרים שטופלו בזמן אינם פוגעים בתפקוד המוחי לטווח ארוך. בעבר חששו מאוד מהיפוגליקמיות מורגשות גם בערכים של 60-70 מ"ג/ד"ל, בהנחה שהן גורמות לנזק מוחי. הייתה בדרך זו פגיעה באיזון, כיוון שגם ההורים וגם הנחיות הטיפול הבינלאומיות העדיפו לשמור באוכלוסיית הילדים על ערכי סוכר ממוצעים גבוהים יותר.
נכון לשנת 2014 ולהנחיות הטיפול העדכניות של האיגודים הבינלאומיים, ברור שהסוכרים הגבוהים במהלך היממה הם שגורמים את הנזק המוחי המתמשך. הם שגורמים לאיטיות המחשבה, להפרעה לזיכרון לטווח קצר ולתסמינים רבים הקשורים לתפקוד הקוגניטיבי כבר בשנות המחלה הראשונות.
המצב מאתגר עוד יותר את הטיפול בסוכרת מסוג 1 ומצריך ערנות ומחשבה רבה בעת מתן המינון של האינסולין ושימוש בטכנולוגיות מתקדמות בכדי למנוע אירועים של סוכר מתחת ל-60-70 מ"ג לד"ל, ומצד שני מניעת עליית ערכי הסוכר אל מעל 180-200 מ"ג לד"ל.
הכותבת היא מנהלת השירות לסוכרת ילדים ונוער במרכז הרפואי אסף הרופא, ורופאה מייעצת לאגודה לסוכרת נעורים (סוג 1) בישראל
 לפנייה לכתב/ת
לפנייה לכתב/ת